Diagnóstico
Para diagnosticar el síndrome del intervalo QT largo, un profesional de atención médica debe examinarte. Por lo general, te hará preguntas sobre tus síntomas y antecedentes médicos y familiares. El profesional de atención médica escucha tu corazón con un estetoscopio que se apoya contra el pecho. Si piensa que tienes un ritmo cardíaco irregular, puede hacerte pruebas para controlarlo.
Pruebas
Para revisar la salud del corazón y confirmar el síndrome del intervalo QT largo, se hacen pruebas.
Electrocardiograma
Intervalo QT largo
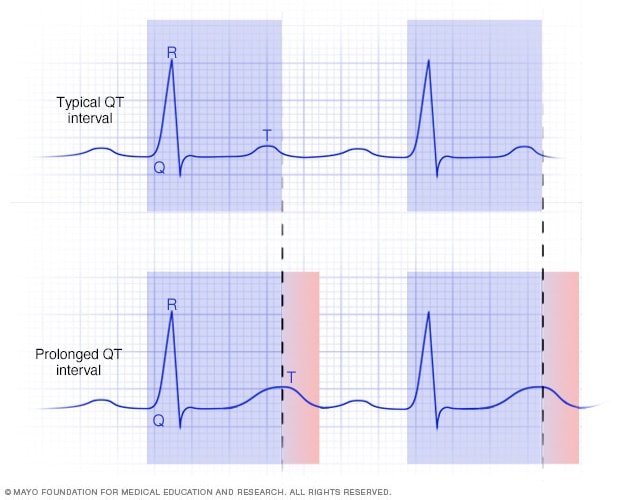
Intervalo QT largo
Un intervalo QT largo es un ritmo cardíaco irregular. Es un cambio en la forma en que las cavidades inferiores del corazón envían señales. En un intervalo QT largo, el corazón tarda más de lo normal en recargarse entre latidos. Un intervalo QT largo se puede observar en un electrocardiograma, que es un análisis del corazón.
Un electrocardiograma es la prueba más común utilizada para diagnosticar el síndrome del intervalo QT largo. Registra las señales eléctricas del corazón y muestra la velocidad con la que late. En el pecho y, a veces, en los brazos y las piernas se adhieren parches adhesivos o electrodos. Estos tienen cables que conectan los electrodos a una computadora, que imprime o muestra los resultados. En los resultados de la prueba, las señales del corazón se muestran como ondas.
- En un electrocardiograma, hay cinco ondas. Se usan las letras P, Q, R, S y T.
- Las ondas de la Q a la T muestran la actividad en las cavidades inferiores del corazón.
- El tiempo entre el inicio de la onda Q y el final de la onda T es el intervalo QT. Este es el tiempo que tarda el corazón en contraerse y llenarse de sangre antes de volver a latir. Si el intervalo toma más tiempo de lo normal, se conoce como intervalo QT prolongado.
El intervalo QT ideal depende de la edad, el sexo y la frecuencia cardíaca individual. En las personas que padecen una complicación del síndrome del intervalo QT largo que se conoce como torsades de pointes o torsión de puntas, las ondas del electrocardiograma se ven torcidas.
Si los síntomas del intervalo QT largo son poco frecuentes, es posible que no se detecten en un electrocardiograma regular. En ese caso, el profesional de atención médica puede pedirte que uses un monitor cardíaco en casa. Hay varios tipos diferentes.
- Monitor Holter. Este pequeño aparato portátil para hacer electrocardiogramas registra la actividad del corazón. Se lleva durante uno o dos días mientras haces tus actividades habituales.
- Grabadora de episodios. Este dispositivo es como el monitor Holter, pero registra información solamente en determinados momentos y durante algunos minutos por vez. Por lo general, debes usarlo por aproximadamente 30 días y presionar un botón cada vez que tienes síntomas. Algunos dispositivos registran de forma automática cuando se detecta un ritmo cardíaco irregular.
Algunos dispositivos personales, como los relojes inteligentes, cuentan con sensores que pueden hacer un electrocardiograma. Pregunta a tu profesional de atención médica si esta opción es adecuada para ti.
Pruebas de esfuerzo con ejercicio
Estas pruebas suelen consistir en caminar sobre una cinta o pedalear en una bicicleta fija. Un miembro de tu equipo de atención médica vigila tu actividad cardíaca mientras haces ejercicio. Las pruebas de esfuerzo con ejercicio muestran cómo reacciona el corazón a la actividad física. Si no puedes hacer ejercicio, te darán medicamentos que aumentan la frecuencia cardíaca como lo hace el ejercicio. En ocasiones, se hace un ecocardiograma durante la prueba de esfuerzo con ejercicio.
Pruebas genéticas
Existe una prueba genética para confirmar el síndrome del intervalo QT largo. La prueba verifica los cambios genéticos que pueden causar el trastorno. Consulta con tu seguro médico para saber si está cubierta.
Si tienes el síndrome del intervalo QT largo, es posible que tu equipo de atención médica te sugiera que otros miembros de la familia también se sometan a pruebas genéticas para saber si hay algún trastorno.
Las pruebas genéticas para el síndrome del intervalo QT largo no detectan todos los casos hereditarios. Se recomienda que las familias hablen con un consejero genético antes y después de las pruebas.
Más información
Tratamiento
El tratamiento del síndrome del intervalo QT largo puede incluir lo siguiente:
- Cambios en el estilo de vida
- Medicamentos
- Un dispositivo médico
- Cirugía
Los objetivos del tratamiento para el síndrome del intervalo QT largo son los siguientes:
- Evitar latidos cardíacos irregulares
- Evitar la muerte cardíaca sin motivo aparente
Tu profesional de atención médica te contará sobre las opciones de tratamiento. El tratamiento depende de tus síntomas y del tipo de síndrome del intervalo QT largo. Es posible que necesites tratamiento, incluso si no tienes síntomas con frecuencia.
Terapias
Algunas personas con síndrome del intervalo QT largo adquirido pueden recibir líquidos o minerales, como magnesio, a través de una aguja en una vena.
Medicamentos
Si un medicamento causa síndrome del intervalo QT largo, solo se necesita dejar de tomarlo para tratar el trastorno. Tu profesional de atención médica puede decirte cómo hacerlo de forma segura. No cambies ni dejes de tomar ningún medicamento sin consultarlo con tu equipo de atención médica.
Algunas personas con síndrome del intervalo QT largo necesitan medicamentos para tratar los síntomas y prevenir alteraciones del ritmo cardíaco que ponen en riesgo la vida.
Los medicamentos que se usan para tratar el síndrome del intervalo QT largo pueden incluir los siguientes:
- Betabloqueadores. Estos medicamentos disminuyen la frecuencia cardíaca. Reducen las posibilidades de tener un episodio del intervalo de QT largo. Los betabloqueadores que se usan para tratar el síndrome del intervalo QT largo incluyen el nadolol (Corgard) y el propranolol (Inderal LA, InnoPran XL).
- Mexiletina. Tomar este medicamento para el ritmo cardíaco con un betabloqueador podría ayudar a acortar el intervalo de QT. Esto puede ayudar a disminuir el riesgo de desmayo, convulsión o muerte cardíaca repentina.
Cirugía u otros procedimientos
Algunas personas con síndrome del intervalo QT largo necesitan una cirugía o un dispositivo para controlar los latidos cardíacos. La cirugía u otros procedimientos que se usan para tratar el síndrome del intervalo QT largo incluyen los siguientes:
- Cirugía de denervación simpática cardíaca izquierda. Esta cirugía puede realizarse si tienes síndrome del intervalo QT largo y alteraciones continuas del ritmo cardíaco, pero los betabloqueadores no te funcionan. Esto no cura el síndrome del intervalo QT largo, sino que ayuda a disminuir el riesgo de muerte cardíaca repentina. En este tratamiento, los cirujanos extirpan nervios específicos ubicados a lo largo del lado izquierdo de la columna vertebral. Estos nervios forman parte del sistema nervioso simpático del cuerpo, que ayuda a controlar el ritmo cardíaco.
-
Desfibrilador cardioversor implantable. Este dispositivo se coloca debajo de la piel, cerca de la clavícula, y monitorea la frecuencia cardíaca continuamente. Si el dispositivo identifica latidos irregulares, envía descargas eléctricas de potencia baja o alta para restablecer el ritmo cardíaco.
La mayoría de las personas con síndrome del intervalo QT largo no necesitan un desfibrilador cardioversor implantable, pero se suele recomendar este dispositivo a algunos atletas para ayudarlos a retomar los deportes competitivos. La decisión de implantar un desfibrilador cardioversor implantable, especialmente en niños, debe considerarse cuidadosamente. Para colocar un desfibrilador cardioversor implantable requiere una cirugía. A veces, el dispositivo puede enviar choques que no son necesarios. Habla con tu equipo de atención médica acerca de los beneficios y los riesgos de un desfibrilador cardioversor implantable.
Estudios clínicos
Explora los estudios de Mayo Clinic que ensayan nuevos tratamientos, intervenciones y pruebas para prevenir, detectar, tratar o controlar esta afección.
Estilo de vida y remedios caseros
El profesional de atención médica puede sugerirte cambios en el estilo de vida para ayudarte a controlar el síndrome del intervalo QT largo. Estos cambios pueden reducir el riesgo de sufrir un desmayo o una muerte cardíaca repentina relacionada con el síndrome del intervalo QT largo.
- Conoce qué deportes son seguros. Posiblemente puedas seguir activo con los deportes, incluso con los competitivos, pero habla con tu equipo de atención médica primero. En general, las personas con síndrome del intervalo QT largo jamás deben nadar solas. Es posible que puedas hacer actividad física si vas con alguien que te ayude en caso de que te desmayes.
- Comprueba si hay sonidos que puedan sobresaltarte. Baja el volumen de los timbres de las puertas y otros dispositivos, como los teléfonos, que pueden sobresaltarte, especialmente mientras duermes. Las cosas que te sobresaltan pueden hacer que te desmayes.
- Controla las emociones. Estar muy emocionado, enojado o sorprendido puede desencadenar cambios en los latidos del corazón en algunas personas con síndrome del intervalo QT largo. Hacer más ejercicio, practicar la atención plena y relacionarse con otras personas en grupos de apoyo son algunas formas de reducir el estrés.
- Revisa tus medicamentos. No tomes medicamentos que puedan causarte intervalos de QT largo. Si no sabes si tomas este tipo de medicamentos, consulta a tu profesional de atención médica. Es una buena idea informar a tu equipo de atención médica sobre todos los medicamentos y suplementos que tomas, incluso los que compras sin receta médica.
- Acude a exámenes médicos regularmente. Si se producen cambios en tus síntomas o en tu salud general, el equipo de atención médica puede actualizar el plan de tratamiento o sugerir tratamientos adicionales.
Estrategias de afrontamiento y apoyo
La preocupación por los posibles ritmos cardíacos peligrosos asociados con el síndrome del intervalo QT largo puede ser estresante para ti y tu familia. Estas son algunas sugerencias que pueden ayudarte a controlar la afección:
- Cuéntales a otras personas que tienes síndrome del intervalo QT largo. Informa a tus familiares, amigos, maestros, vecinos u otras personas que tengan contacto regular contigo que tienes un trastorno del ritmo cardíaco y sus síntomas. Usa una identificación de alerta médica para mostrarles a otras personas que tienes síndrome del intervalo QT largo.
- Ten un plan de emergencia. Es posible que tus familiares deban aprender a hacer reanimación cardiopulmonar (RCP) para ayudarte si alguna vez lo necesitas. Puede ser apropiado tener un desfibrilador externo automático o poder obtenerlo rápidamente.
- Busca apoyo o asesoramiento. Puede ser útil unirse a un grupo de apoyo, donde puedas compartir tus experiencias y sentimientos con otras personas que están familiarizadas con el síndrome del intervalo QT largo. Además, hablar con un consejero genético puede resultar de ayuda para las familias con síndrome del intervalo QT largo hereditario.
Preparación para la consulta
Si tienes latidos cardíacos fuertes, rápidos o irregulares, programa una cita médica para que te hagan un control médico. Es posible que te remitan a un médico especialista en afecciones cardíacas. Este tipo de profesional de atención médica se conoce como cardiólogo.
También puedes acudir a un electrofisiólogo, que es un médico especializado en trastornos del ritmo cardíaco.
La siguiente información te ayudará a prepararte para la cita médica y saber qué esperar del equipo de atención médica.
Qué puedes hacer
- Anota los síntomas que hayas tenido y su duración. Incluye también los que no parecen estar relacionados con el síndrome del intervalo QT largo.
- Anota la información médica importante, incluso otras afecciones médicas que tengas, además de los nombres y las dosis de cualquier medicamento que tomes. También es importante compartir con el profesional de atención médica los antecedentes familiares de latidos irregulares o de muerte súbita.
- Anota las preguntas que quieras hacerle sí o sí al profesional de atención médica.
Estas son algunas preguntas que puedes hacerle en la primera cita médica:
- ¿Cuál puede ser la causa de mis síntomas?
- ¿Existen otras causas posibles de estos síntomas?
- ¿Qué pruebas deben hacerme?
- ¿Debería consultar con un especialista?
Las preguntas que puedes hacer si te remiten a un cardiólogo o a un electrofisiólogo incluyen las siguientes:
- ¿Tengo síndrome del intervalo QT largo? Si lo tengo, ¿de qué tipo?
- ¿Qué riesgo tengo de complicaciones?
- ¿Qué tratamiento recomienda?
- Si recomienda medicamentos, ¿cuáles son los posibles efectos secundarios?
Si tu profesional de atención médica te recomienda una cirugía, algunas preguntas para hacerle son las siguientes:
- ¿Cómo me ayudará este tipo de cirugía?
- ¿En qué lugar se realiza?
- ¿Qué debo esperar de la recuperación y la rehabilitación después de la cirugía?
Otras preguntas pueden ser las siguientes:
- ¿Necesito revisiones médicas frecuentes y un tratamiento a largo plazo?
- ¿A qué síntomas de emergencia del síndrome del intervalo QT largo debería prestarles atención?
- ¿Qué restricciones de actividad debo respetar?
- ¿Qué tipo de cambios en el estilo de vida me recomienda?
- ¿Qué medicamentos debo evitar tomar?
- ¿Cuál es mi pronóstico a largo plazo si recibo tratamiento?
- ¿Es seguro buscar un embarazo en el futuro?
- ¿Cuál es el riesgo de que mis futuros hijos tengan síndrome del intervalo QT largo?
- ¿Cómo puede la asesoría genética ayudar a mi familia?
No dudes en hacer otras preguntas.
Qué esperar del médico
Es posible que el equipo de atención médica te pregunte lo siguiente:
- ¿Qué síntomas tienes?
- ¿Cuándo comenzaron los síntomas?
- ¿Han empeorado los síntomas con el tiempo?
- ¿Te causan síntomas las emociones intensas, como la ira, la excitación o la sorpresa?
- ¿Te causa síntomas hacer ejercicio?
- Si te sobresaltas, por ejemplo, cuando suena un timbre o un teléfono, ¿se manifiestan los síntomas?
- ¿Has sentido mareos o aturdimiento?
- ¿Te has desmayado alguna vez?
- ¿Tuviste alguna vez una convulsión?
- ¿Qué otras enfermedades tienes?
- ¿Padece alguien de tu familia alguna enfermedad cardíaca o algún trastorno del ritmo cardíaco?
- ¿Tienes algún padre, madre, hermano, hermana o hijo que haya muerto por ahogamiento o por una causa inesperada?
- ¿Qué medicamentos tomas actualmente?
- ¿Consumiste alguna vez drogas ilegales? Si es así, ¿cuáles?
- ¿Consumes cafeína? ¿Qué cantidad?
Saber todo lo posible sobre tu salud y el historial médico de tu familia ayuda al equipo de atención médica a conocer tu diagnóstico y planificar el tratamiento.
Qué puedes hacer mientras tanto
Mientras esperas tu cita, pregunta a tus familiares si alguno de ellos tiene antecedentes de síndrome del intervalo QT largo o muerte inexplicable.
Nov. 07, 2024