Diagnóstico
Durante el examen físico, el profesional de la salud te revisará la espalda para detectar sensibilidad. Es posible que te pida que te acuestes y que muevas las piernas en varias posiciones para determinar la causa del dolor.
Tu médico también puede realizar un examen neurológico para verificar lo siguiente:
- Reflejos
- Fuerza muscular
- Capacidad para caminar
- Capacidad para sentir toques ligeros, pinchazos o vibraciones
En la mayoría de los casos de hernia de disco, un examen físico y los antecedentes médicos son todo lo que se necesita para un diagnóstico. Si el profesional de la salud sospecha otra afección o necesita ver qué nervios están afectados, puede ordenar uno o más de los siguientes exámenes.
Pruebas de diagnóstico por imágenes
- Radiografías. Las radiografías simples detectan hernias de disco, pero no pueden descartar otras causas del dolor de espalda. Las radiografías pueden revelar infecciones, tumores, problemas en la alineación de la columna vertebral o fracturas de huesos.
- Tomografía computarizada. Un tomógrafo utiliza una serie de rayos X desde diferentes ángulos. Estas imágenes se combinan para generar imágenes transversales de la columna vertebral y de las estructuras que la rodean.
- Resonancia magnética. Se utilizan ondas de radio y un campo magnético potente para crear imágenes de las estructuras internas del cuerpo. Este examen se puede utilizar para confirmar la ubicación de la hernia de disco y para ver qué nervios están afectados.
- Mielografía. Se inyecta una sustancia de contraste en el líquido cefalorraquídeo antes de hacer una tomografía computarizada. Este examen puede detectar presión en la médula espinal o en los nervios debido a múltiples hernias de disco u otras afecciones.
Pruebas neurológicas
Los estudios de conducción nerviosa y las electromiografías miden si los impulsos eléctricos viajan correctamente por el tejido nervioso. Esto puede ayudar a determinar la ubicación del daño nervioso.
- Estudio de conducción nerviosa. Este examen mide los impulsos nerviosos eléctricos y el funcionamiento de los músculos y nervios mediante electrodos que se colocan en la piel. El estudio mide los impulsos eléctricos en las señales nerviosas cuando una pequeña corriente atraviesa el nervio.
- Electromiografía. Durante una electromiografía, el médico inserta una aguja con electrodo en la piel de varios músculos. La prueba evalúa la actividad eléctrica de los músculos cuando se contraen y cuando están en reposo.
Más información
Tratamiento
Los tratamientos conservadores incluyen realizar cambios en las actividades para evitar el movimiento que causa dolor y tomar analgésicos. Este tratamiento alivia los síntomas en la mayoría de las personas en el transcurso de unos días o semanas.
Medicamentos
- Medicamentos para el dolor de venta libre. Si el dolor es de leve a moderado, el profesional de la salud podría recomendarte medicamentos para el dolor que son de venta libre. Algunas opciones son acetaminofén (Tylenol u otros), ibuprofeno (Advil, Motrin IB u otros) y naproxeno sódico (Aleve).
- Medicamentos neuropáticos. Estos medicamentos afectan los impulsos nerviosos para disminuir el dolor. Entre ellos, se incluyen los siguientes: gabapentina (Horizant y Neurontin), pregabalina (Lyrica), duloxetina (Cymbalta) y venlafaxina (Effexor XR).
- Relajantes musculares. Es posible que te receten relajantes musculares si tienes espasmos musculares. La sedación y los mareos son efectos secundarios comunes.
- Opioides. Debido a los efectos secundarios de los opioides y a la posibilidad de volverse adicto a ellos, muchos profesionales de la salud vacilan al recetarlos para la protusión discal. Si otros medicamentos no alivian el dolor, el profesional de la salud podría considerar el uso de opioides durante un corto plazo. Se puede usar codeína o una combinación de oxicodona y acetaminofén (Percocet). Algunos posibles efectos secundarios de estos medicamentos son sedación, náuseas, confusión y estreñimiento.
- Inyecciones de cortisona. Si el dolor no se calma con medicamentos orales, el profesional de la salud podría recomendar una inyección de corticoide. Este medicamento se puede inyectar en el área alrededor de los nervios raquídeos. Las imágenes de la columna vertebral pueden ayudar a guiar la aguja.
Terapia
El equipo de atención médica podría sugerirte fisioterapia para aliviar el dolor. Los fisioterapeutas pueden mostrarte posiciones y ejercicios diseñados para minimizar el dolor de una hernia de disco.
Cirugía
Discectomía
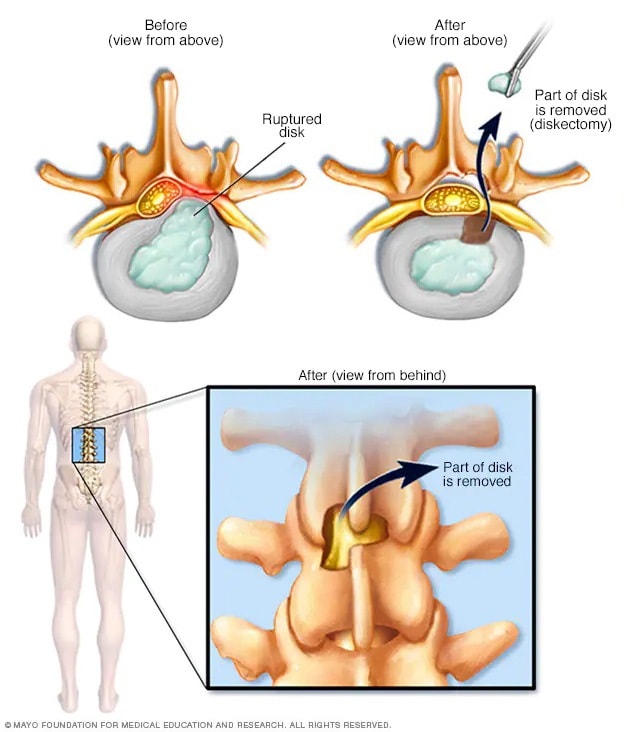
Discectomía
La discectomía es la extracción quirúrgica de la parte dañada de una hernia de disco en la columna vertebral. Una hernia de disco se produce cuando parte del material más blando dentro del disco pasa a través de una grieta hacia las capas exteriores más duras del disco. Esto puede provocar irritación o comprimir los nervios cercanos y producir dolor, entumecimiento o debilidad.
Pocas personas con hernias de disco necesitan cirugía. Si los tratamientos de conservación no mejoran los síntomas luego de seis semanas, la cirugía puede volverse una opción, en especial si persisten estos síntomas:
- Dolor mal controlado
- Entumecimiento o debilidad
- Molestias para pararte o caminar
- Pérdida del control de la vejiga o de los intestinos
En casi todos los casos, los cirujanos pueden extirpar solo la parte sobresaliente del disco. En raras ocasiones, el disco entero debe ser extirpado. En estos casos, es posible que sea necesario fusionar las vértebras con un injerto de hueso.
Para permitir el proceso de fusión de hueso, el cual toma meses, se colocan piezas metálicas en la columna vertebral para proporcionar estabilidad espinal. En pocos casos, el cirujano podría sugerir la implantación de un disco artificial.
Más información
Más información
Estilo de vida y remedios caseros
Además de tomar los medicamentos para el dolor que te recomendó el profesional de la salud, intenta lo siguiente:
- Aplica calor o frío. Al principio, se pueden utilizar compresas frías para aliviar el dolor y la inflamación. Después de unos días, podrías cambiar a un calor suave para dar alivio y comodidad.
- Evita demasiado reposo en cama. Permanecer en la cama puede llevar a rigidez articular y debilidad muscular, lo que podría complicar tu recuperación. En su lugar, descansa en una posición cómoda durante 30 minutos y, luego, sal a caminar un rato o haz algo de trabajo. Intenta evitar actividades que empeoren tu dolor.
- Reanuda la actividad lentamente. Deja que tu dolor te guíe en la reanudación de tus actividades. Asegúrate de que tus movimientos sean lentos y controlados, especialmente al inclinarte hacia delante y levantar objetos.
Medicina alternativa
Algunos tratamientos de medicina complementaria y alternativa podrían ayudar a aliviar el dolor de espalda crónico. Entre ellos se incluyen los siguientes:
- Quiropraxia. Se ha demostrado que la manipulación espinal es moderadamente eficaz para la lumbalgia que ha durado por lo menos un mes. En raras ocasiones, el tratamiento quiropráctico del cuello puede causar ciertos tipos de accidentes cerebrovasculares.
- Acupuntura. Aunque los resultados suelen ser modestos, la acupuntura parece aliviar el dolor crónico de espalda y cuello.
- Masajes. Esta terapia práctica puede proporcionar alivio a corto plazo a las personas que sufren lumbalgia crónica.
Preparación para la consulta
Es probable que empieces por consultar al profesional de atención médica de la familia. Podrías ser remitido a un especialista en medicina física y rehabilitación, cirugía ortopédica, neurología o neurocirugía.
Qué puedes hacer
Antes de tu cita médica, prepárate para contestar las siguientes preguntas:
- ¿Cuándo comenzaron los síntomas?
- ¿Estabas levantando, empujando o jalando algo en el momento en que sentiste los síntomas por primera vez? ¿Estabas torciendo la espalda?
- ¿El dolor te ha impedido participar en actividades?
- ¿Hay algo que parezca mejorar los síntomas?
- ¿Hay algo que parezca empeorar los síntomas?
- ¿Qué medicamentos o suplementos tomas?
Qué esperar del médico
Tu equipo para la atención de la salud podría hacerte otras preguntas como las siguientes:
- ¿Se propaga el dolor hacia los brazos o las piernas?
- ¿Sientes debilidad o entumecimiento en los brazos o las piernas?
- ¿Has notado cambios en tus hábitos intestinales o urinarios?
- ¿Empeora el dolor con la tos o los estornudos?
- ¿El dolor está interfiriendo con el sueño o el trabajo?
- ¿Tu trabajo implica levantar objetos pesados?
- ¿Fumas o consumes otros productos que contienen tabaco?
- ¿Tu peso ha cambiado recientemente?