Descripción general
La fusión espinal es una cirugía que permite conectar dos o más vértebras en cualquier parte de la columna vertebral. La conexión de los huesos impide el movimiento entre las vértebras. Al impedir el movimiento, se evita el dolor.
Durante la fusión espinal, el cirujano coloca hueso o un material similar al hueso en el espacio que se encuentra entre las dos vértebras. Para unir las vértebras se pueden utilizar placas, tornillos o varillas de metal. Las vértebras se fusionan y se consolidan para formar un solo hueso.
Por qué se realiza
La fusión espinal permite conectar dos o más vértebras de la columna vertebral para lograr una mayor estabilidad, corregir un problema o reducir el dolor. La fusión espinal puede ayudar a aliviar los síntomas causados por lo siguiente:
- La forma de la columna vertebral. La fusión espinal puede ayudar a corregir problemas en la forma de la columna vertebral. Un ejemplo es la escoliosis, en la que la columna vertebral está curvada hacia un costado.
- Inestabilidad o debilidad de la columna vertebral. El movimiento en exceso entre dos vértebras puede causar inestabilidad en la columna vertebral. Este es un efecto secundario común de la artritis grave en la columna vertebral. La fusión espinal puede dar más estabilidad a la columna vertebral.
- Disco dañado. La fusión espinal podría utilizarse para estabilizar la columna vertebral luego de que se extrae un disco dañado.
Riesgos
La fusión espinal suele ser segura. Pero, al igual que con cualquier cirugía, puede presentar algunos riesgos.
Estas son algunas de las posibles complicaciones:
- Infección
- Mala cicatrización de la herida
- Sangrado
- Coágulos sanguíneos
- Lesión de los vasos sanguíneos o nervios dentro o alrededor de la columna vertebral
- Dolor en el sitio del injerto óseo
- Reaparición de los síntomas
Cómo te preparas
La preparación para la cirugía puede incluir cortar el vello en el sitio de la cirugía y limpiar el área con un jabón especial. Informa al equipo de atención médica sobre los medicamentos que tomas. Se te puede pedir que dejes de tomar algunos medicamentos un tiempo antes de la cirugía.
Lo que puedes esperar
Durante la fusión espinal
Fusión desde la parte posterior del cuello
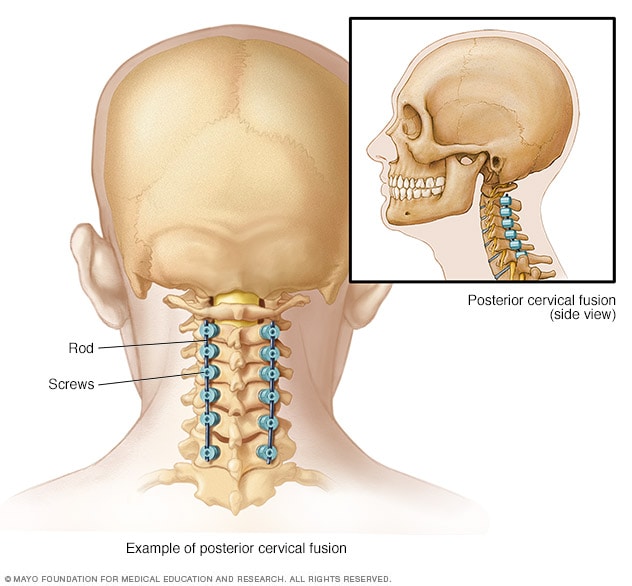
Fusión desde la parte posterior del cuello
Cuando la fusión espinal se hace desde la parte posterior del cuello, esto se conoce como fusión cervical posterior. Se utilizan varillas y tornillos para mantener las vértebras unidas.
Fusión desde la parte delantera del cuello
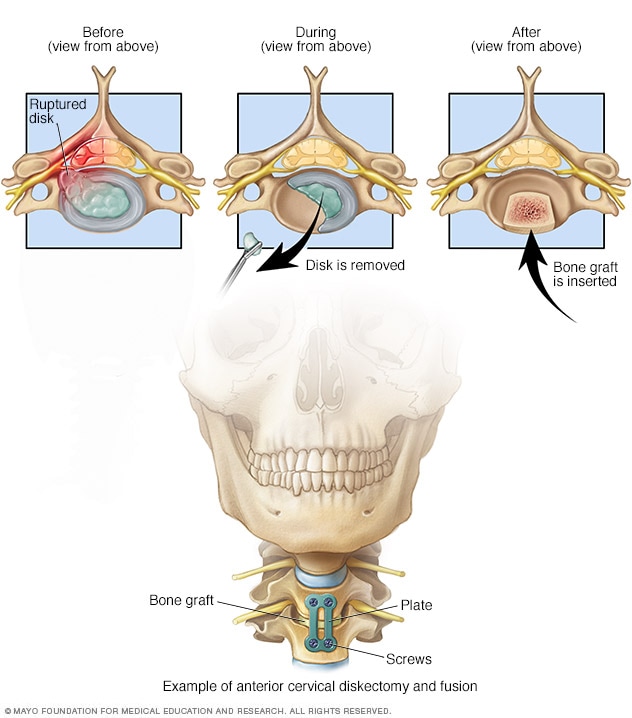
Fusión desde la parte delantera del cuello
A veces, la cirugía de las vértebras del cuello se realiza desde la parte frontal. En el ejemplo que se muestra, se retira un disco dañado, se coloca un injerto óseo y las vértebras se unen con placas y tornillos. Este procedimiento se denomina discectomía anterior y fusión.
Opciones de fusión para la región lumbar
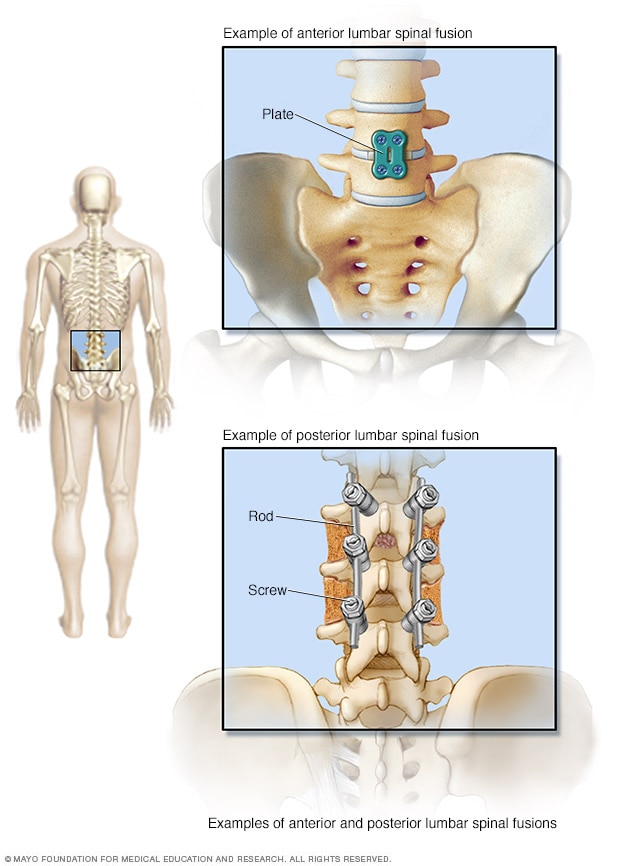
Opciones de fusión para la región lumbar
Un cirujano puede acceder a la columna vertebral por la parte frontal, lo que se conoce como fusión espinal anterior. También puede acceder por la parte de atrás, lo que se denomina fusión espinal posterior. A través de cualquiera de esos puntos de entrada, se inserta una placa de metal o varillas y tornillos para mantener las vértebras unidas hasta que se consoliden.
Los cirujanos llevan a cabo la fusión espinal mientras la persona a la que le realizan el procedimiento está en un estado de sueño profundo o bajo anestesia general. Hay diversas maneras de hacer una cirugía de fusión espinal. La técnica que utiliza el cirujano depende de dónde en la columna vertebral estén los huesos que se fusionarán, la razón de la fusión espinal y, posiblemente, de tu salud general y la forma de tu cuerpo.
Por lo general, el procedimiento implica lo siguiente:
- Llegar a la columna vertebral. Para llegar a los huesos que se fusionarán, el cirujano hace un corte en uno de tres lugares. En la espalda, estos cortes son en el cuello, la espalda directamente encima de la columna vertebral o en cualquiera de los lados de la columna vertebral. Para llegar a la columna vertebral desde la parte delantera, el cirujano hace un corte en el área del estómago o la garganta.
- Preparar el injerto óseo. Los injertos óseos provienen del banco de huesos o del cuerpo de la persona a la que le realizan la cirugía, por lo general, de la pelvis. En algunas ocasiones, los cirujanos usan un material artificial en lugar de injertos óseos. Para usar el hueso de la persona, el cirujano hace un corte cerca del hueso pélvico, extrae una pequeña parte y, luego, cierra el corte.
- Fusionar. Para fusionar los huesos de la columna vertebral, el cirujano coloca el material del injerto óseo entre los huesos. Es posible que el cirujano use placas, tornillos o varillas de metal para ayudar a sostener juntos los huesos mientras el injerto óseo cicatriza.
Luego de la fusión espinal
Por lo general, es necesario estar hospitalizado de 2 a 3 días luego de una fusión espinal. Según la ubicación y el alcance de tu cirugía, es posible que sientas algo de dolor e incomodidad. El dolor generalmente se puede controlar bien con medicamentos.
Cuando estés en casa después de la cirugía, comunícate con el equipo de atención médica si presentas signos de infección. Presta atención a lo siguiente:
- Cambio del color alrededor de la herida, que puede tener un aspecto rojizo, púrpura o marrón según el color de tu piel
- Hinchazón o sensibilidad en el área de la herida
- Líquido que sale de la herida
- Escalofríos que causan temblores
- Fiebre de más de 100,4 °F (38 °C)
Es posible que lleve varios meses para que los huesos en la columna vertebral se curen y fusionen. Un profesional de atención médica puede sugerir el uso de aparatos ortopédicos durante un tiempo para mantener recta la columna vertebral. La fisioterapia puede enseñarte cómo moverte, sentarte, estar de pie y caminar de una manera que mantenga alineada la columna vertebral.
Resultados
La fusión espinal, por lo general, sirve para reparar huesos rotos, volver a darle forma a la columna vertebral o hacerla que esta sea más estable. No obstante, los resultados de los estudios son confusos cuando la causa del dolor de cuello o espalda no es clara. La fusión espinal no suele brindar mejores resultados que los tratamientos no quirúrgicos para el dolor de espalda con una causa que no es clara.
Incluso cuando la fusión espinal alivia los síntomas, no previene el dolor de espalda en el futuro. La artritis causa gran parte del dolor de espalda. La cirugía no cura la artritis.
Tener una columna vertebral que no se mueve en ciertas partes hace que haya más tensión en las áreas alrededor de la parte fusionada. Como resultado, esas áreas de la columna vertebral podrían debilitarse más rápido, y la columna vertebral podría necesitar más cirugías en el futuro.
Estudios clínicos
Explora los estudios de Mayo Clinic de pruebas y procedimientos para ayudar a prevenir, detectar, tratar o controlar las afecciones.
Nov. 26, 2024