نظرة عامة
سرطان البروستاتا
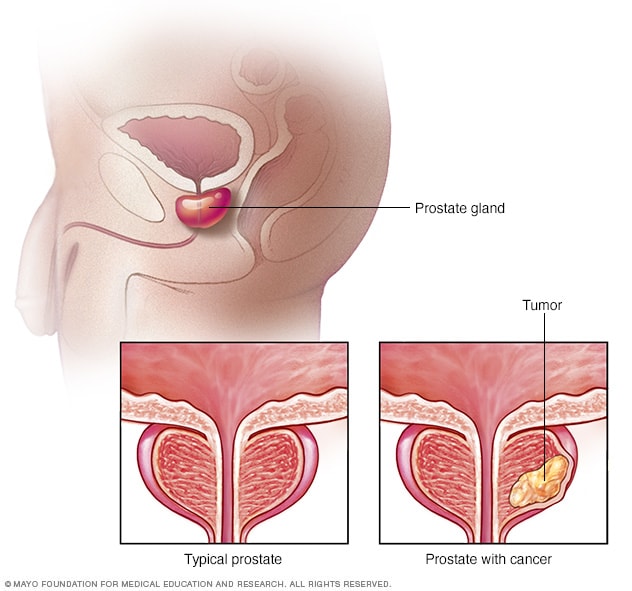
سرطان البروستاتا
ينتج سرطان البروستاتا عن نمو خلايا سرطانية في البروستاتا. والبروستاتا غدة صغيرة تساعد في إنتاج السائل المنوي؛ فهي جزء من الجهاز التناسلي الذكري. يبين هذا الرسم التوضيحي غدة بروستاتا سليمة وغدة بروستاتا مصابة بالسرطان.
العلاج الهرموني لسرطان البروستاتا علاج يقلل إفراز التستوستيرون أو يمنعه. يُسمى هذا العلاج أيضًا العلاج بالحرمان من الأندروجين (ADT).
تحتاج معظم خلايا سرطان البروستاتا إلى التستوستيرون للنمو. يوقف العلاج بالحرمان من الأندروجين إفراز التستوستيرون أو يمنع وصوله إلى خلايا سرطان البروستاتا، ما يؤدي إلى موت خلايا سرطان البروستاتا أو نموها ببطء أكبر.
قد يشمل العلاج الهرموني لسرطان البروستاتا تناوُل الأدوية أو، في حالات نادرة، الخضوع لجراحة استئصال الخصيتين.
الأنواع
تشمل أنواع العلاج الهرموني لسرطان البروستاتا ما يلي:
- الأدوية التي تمنع الجسم من إفراز التستوستيرون. تمنع بعض الأدوية الإشارات التي تجعل الخصيتين تفرزان التستوستيرون. يُطلق على هذه الأدوية ناهضات ومناهضات الهرمون المطلِق لهرمون اللوتَنة. وتسمى أيضًا ناهضات ومناهضات الهرمون المطلِق لموجِّهة الغدد التناسلية (GnRH).
- الأدوية التي تمنع تأثير التستوستيرون في الجسم. تُعرف هذه الأدوية بمضادات الأندروجينات. وتُستخدم عادة مع ناهضات الهرمون المُطلِق لهرمون اللوتَنة. يرجع ذلك إلى أن ناهضات الهرمون المطلِق لهرمون اللوتَنة هذه يمكن أن تسبب ارتفاعًا مؤقتًا في مستويات التستوستيرون، قبل أن تنخفض مرة أخرى.
- جراحة إزالة الخصيتين. تُسمى هذه الجراحة استئصال الخصيتين. وتؤدي إلى خفض مستويات التستوستيرون في الجسم بسرعة. في بعض الحالات، لا يُستأصل سوى الجزء المسؤول عن إفراز التستوستيرون من الخصيتين. وكلا الإجراءين دائم.
يمكن إعطاء العلاج الهرموني لسرطان البروستاتا، الذي يُسمى أيضًا العلاج بالحرمان من الأندروجين (ADT)، في شكل دواء طوال الوقت أو على فترات:
- العلاج المستمر بالحرمان من الأندروجين يُعطى من دون توقف.
- العلاج المتقطع بالحرمان من الأندروجين يُعطى لمقدار معين من الوقت أو حتى يُظهر اختبار مستضد البروستاتا النوعي (PSA) عددًا قليلاً. يقيس هذا الاختبار البروتين الذي تفرزه كل من الأنسجة السرطانية وغير السرطانية في البروستاتا. إذا كان العدد قليلاً، فيتم إيقاف العلاج مؤقتًا. وإذا عاد السرطان مرة أخرى أو تفاقم، فقد يبدأ العلاج مرة أخرى.
تُظهر بعض الدراسات المبكرة أن العلاج المتقطع بالحرمان من الأندروجين قد يسبب آثارًا جانبية أقل، ومع ذلك فإنه لا يزال فعالاً تمامًا مثل العلاج المستمر بالحرمان من الأندروجين بالنسبة إلى بعض الأشخاص. فقد يساعدهم أيضًا على الشعور بالتحسن يومًا بعد يوم.
المنتجات والخدمات
لماذا يتم إجراء ذلك
يُستخدَم العلاج الهرموني لسرطان البروستاتا لمنع إنتاج هرمون التستوستيرون في الجسم. يساعد التستوستيرون على نمو خلايا سرطان البروستاتا.
يمكن أن يساعد العلاج الهرموني على تقليص حجم السرطان وإبطاء نموه. لكن العلاج الهرموني وحده ليس علاجًا شافيًا من سرطان البروستاتا.
عادة ما يكون العلاج الهرموني أول خيار علاجي لسرطان البروستاتا المتقدم. ولا يُستخدَم بمفرده عادة لعلاج سرطان البروستاتا في المراحل المبكرة. قد يُستخدَم العلاج الهرموني بالتزامن مع علاجات أخرى. قد تشمل هذه العلاجات العلاج الإشعاعي أو تجميد الخلايا السرطانية بسائل فائق البرودة، يُسمى المعالجة بالتبريد، أو العلاج الموجَّه الذي يُسمى مثبط PARP. يُسمى مثبط PARP أيضًا مثبط بوليميراز بولي (ADP-ريبوز).
وقد يكون العلاج الهرموني أحد الخيارات في أوقات مختلفة ولأسباب مختلفة أثناء علاج سرطان البروستاتا. ومن الأمثلة على ذلك:
- علاج سرطان البروستاتا الذي انتشر إلى أجزاء أخرى من الجسم، أو ما يُسمى سرطان البروستاتا النقيلي، لتقليص حجم السرطان وإبطاء نمو الأورام. وقد يخفف العلاج أيضًا من الأعراض.
- علاج سرطان البروستاتا الذي انتشر إلى الأنسجة القريبة؛ لجعل العلاج الإشعاعي أكثر فعالية في تقليل خطورة عودة السرطان.
- بعد علاج سرطان البروستاتا إذا كانت مستويات اختبار مستضد البروستاتا النوعي (PSA) لا تزال مرتفعة أو تبدأ بالارتفاع.
- تقليل خطورة عودة السرطان لدى المصابين الذين ترتفع لديهم خطورة تكرار الإصابة بالسرطان.
المخاطر
قد تشمل الآثار الجانبية للعلاج الهرموني لسرطان البروستاتا ما يلي:
- ضمور العضلات وهشاشة العظام وكسور العظام.
- زيادة دهون الجسم وزيادة الوزن.
- فقدان الدافع الجنسي وعدم القدرة على الانتصاب أو استمراره، أو ما يُسمى ضعف الانتصاب.
- هَبَّات الحرارة.
- قلة شعر الجسم وصِغَر حجم الأعضاء التناسلية ونمو أنسجة الثدي.
- التعب.
- تغيرات في الحالة المزاجية، مثل القلق والاكتئاب، قد تشمل نوعًا من اللامبالاة.
- داء السكري وأمراض القلب.
كيف تستعد
التحدث إلى اختصاصي الأورام عن الخيارات المتاحة لك
قبل بدء العلاج، ستلتقي بطبيب متخصص في تشخيص السرطان وعلاجه، يسُمى اختصاصي الأورام. إذا كنت تفكر في تلقي العلاج الهرموني لسرطان البروستاتا، فتحدَّث إلى اختصاصي الأورام بشأن الخيارات المتاحة. استعد لهذه المقابلة من خلال إعداد قائمة بالأسئلة التي يمكن طرحها.
تشمل الأسئلة عن سبب التوصية بالعلاج الهرموني ما يلي:
- ما خيارات العلاج المناسبة لي؟
- هل أحتاج إلى العلاج الهرموني؟ إذا كانت الإجابة نعم، فما أسباب التوصية بالعلاج الهرموني لحالتي؟
- ما الفوائد المحتملة للعلاج الهرموني في حالتي تحديدًا؟
- ما أنواع العلاج الهرموني التي تقدمها، وأيها توصي بها؟
- ما المدة التي يحتمل أن يكون العلاج الهرموني فعالاً فيها؟ ما الخيارات المتوفرة إذا توقفت فعاليته؟
- هل هناك أي خيارات علاجية أخرى ينبغي لي التفكير فيها؟
وتشمل الأسئلة المتعلقة بالمخاطر ما يلي:
- ما المخاطر المحتملة والآثار الجانبية للعلاج الهرموني؟ وأيها أكثر شيوعًا؟
- كيف يمكن أن يؤثر العلاج الهرموني في الحياة اليومية، بما في ذلك الروتين والأنشطة والصحة الجنسية ومستويات الطاقة والانفعالات؟
- هل هناك نُهُج لنمط الحياة أو علاجات طبية يمكنني استخدامها لتقليل المخاطر والآثار الجانبية؟
- كيف ستتحقق من وجود آثار جانبية وتعالجها أثناء الخضوع للعلاج؟
تشمل الأسئلة المتعلقة بتوقعات العلاج ما يلي:
- كيف يُعطى العلاج الهرموني؟ هل يكون قرصًا أم حقنة أم غرسة أم جراحة؟
- كيف ستتحقق من مدى فعالية العلاج؟ ما الاختبارات التي يتعين عليَّ الخضوع لها؟
- ما المدة التي سيتعين عليَّ الاستمرار خلالها في العلاج الهرموني؟
- هل يوجد نظام غذائي أو خطة تمارين رياضية أحتاج إلى اتباعها أثناء العلاج؟
- هل سأحتاج إلى إجراء أي تغييرات في العمل أو المنزل أثناء العلاج الهرموني؟
- أين يمكنني إيجاد مجموعات الدعم أو التوجيه المعنوي للمساعدة على التغلب على الجوانب الانفعالية المتعلقة بالعلاج؟
ما يمكنك توقعه
ناهضات ومناهضات الهرمون المطلِق لموجِّهة الغدد التناسلية والهرمون المطلِق للهرمون الملوتن
تمنع هذه الأدوية الخصيتين من إفراز التستوستيرون.
تُعطى معظم هذه الأدوية عن طريق الحقن. وتُعطى الحُقن تحت الجلد أو في العضل. وبناءً على الدواء المُستخدَم، قد تُعطى الحُقن شهريًا أو كل بضعة أشهر أو لعدة أشهر منفصلة.
أو يمكن وضع بعض هذه الأدوية تحت الجلد كغرسة. وتُطلِق الغرسة الدواء ببطء بمرور الوقت.
تتضمن ناهضات الهرمون المطلِق لموجِّهة الغدد التناسلية (GnRH) والهرمون المطلِق لهرمون اللوتَنة (LHRH):
- ليوبروليد (Eligard وLupron Depot وغيرهما).
- غوسيريلين (Zoladex).
- تريبتوريلين (Triptodur وTrelstar).
تشمل مناهضات الهرمون المطلِق لموجِّهة الغدد التناسلية والهرمون المطلِق لهرمون اللوتَنة ما يلي:
- ديجاريليكس (Firmagon).
- ريلوجوليكس (Orgovyx).
قد ترتفع مستويات هرمون التستوستيرون قليلاً لبضعة أسابيع بعد تلقي ناهض الهرمون المطلِق لهرمون اللوتَنة، أو ما يُسمى الارتفاع المؤقت. ولا تسبب مناهضات الهرمون المطلِق لموجِّهة الغدد التناسلية والهرمون المطلِق للهرمون الملوتن حدوث ارتفاع مؤقت.
فقد يسبب الارتفاع المؤقت في مستويات التستوستيرون تفاقم الأعراض. بالنسبة إلى الأشخاص الذين تزداد لديهم خطورة الارتفاع المؤقت الذي يؤثر في الأعراض، يمكن أن يساعد الاستخدام المبكر لمناهضات الهرمون المطلِق لموجِّهة الغدد التناسلية أو مضادات الأندروجينات على تقليل الخطر.
مضادات الأندروجينات
تمنع مضادات الأندروجينات تأثيرات التستوستيرون في الجسم. أحيانًا تُسمى الأشكال الأحدث من الأدوية المضادة للأندروجين مثبطات مسار مستقبلات الأندروجين (ARPI) أو مثبطات إشارات مستقبلات الأندروجين (ARSI). يمكن تناول مضادات الأندروجينات على شكل قرص.
قد تشمل الخيارات ما يلي:
- أبالوتاميد (Erleada)
- دارولوتاميد (Nubeqa)
- إينزالوتاميد (Xtandi)
- أبيراتيرون (Yonsa وZytiga) الذي يُستخدم أحيانًا مع بريدنيزون.
استئصال الخصية
نادرًا ما تُستخدَم هذه الجراحة لاستئصال الخصيتين. بعد تخدير منطقة الأربية، يفتح الجرَّاح شقًا في الأُربية ويستأصل الخصية من الفتحة. ثم يكرر الجرَّاح العملية نفسها لاستئصال الخصية الأخرى. في بعض الحالات، لا يُستأصل سوى الجزء المسؤول عن إفراز التستوستيرون من الخصيتين.
تنطوي كل الجراحات على خطورة التعرض للألم والنزيف والإصابة بعدوى. ويستطيع معظم الأشخاص العودة إلى المنزل بعد هذه العملية. ولا تستدعي الحالة عادة الإقامة في المستشفى.
النتائج
إذا كنت تتلقى العلاج الهرموني، الذي يُسمى أيضًا العلاج بالحرمان من الأندروجين، لسرطان البروستاتا، فستحتاج إلى زيارة اختصاصي الرعاية الصحية بصفة منتظمة. سيسألك على الأرجح عن أي آثار جانبية قد تكون لديك. ويمكنك علاج بعض الآثار الجانبية بالدواء. يمكن أن تساعد ممارسة التمارين الرياضية أيضًا إذا فقدتَ كتلة عضلية أو كانت لديك عظامًا ضعيفة أو ازداد وزنك أو تشعر بالتعب.
مقاومة العلاج الهرموني
بمرور الوقت، تصبح معظم سرطانات البروستاتا مقاومة للعلاج بالحرمان من الأندروجين في نهاية المطاف، ما يعني توقف فعالية العلاج الهرموني. يستمر السرطان في النمو حتى عند انخفاض مستويات التستوستيرون للغاية. ربما تسمع أن هذا النوع من السرطان يطلق عليه اسم سرطان مقاوم لاستئصال الغدد التناسلية أو مقاوم للهرمونات أو مقاوم للأندروجين. وربما تسمع أيضًا أنه يطلق عليه اسم سرطان البروستاتا المقاوم للهرمونات (HRPC).
من الصعب توقع المدة المستغرقة حتى يصبح السرطان مقاومًا للعلاج بالحرمان من الأندروجين. يصبح لدى نحو نصف المُعالَجين بالعلاج بالحرمان من الأندروجين مقاومة في غضون سنتين إلى ثلاث سنوات. ويصبح لدى نصفهم تقريبًا مقاومة بعد أكثر من سنتين إلى ثلاث سنوات.
سيطلب اختصاصي الرعاية الصحية على الأرجح الخضوع لاختبارات منتظمة لفحص الصحة ومعرفة ما إذا كان السرطان قد عاد أو تفاقم. يمكن أن تُظهر هذه الاختبارات الاستجابة للعلاج بالحرمان من الأندروجين.
إذا بدا أن السرطان مقاوم، فستستمر بوجه عام في تلقي العلاج الهرموني. وذلك لإبقاء مستويات التستوستيرون منخفضة. أما إذا ارتفعت مستويات التستوستيرون، فيمكنها التسبب في نمو السرطان أو تفاقمه.
قد يقترح اختصاصي الرعاية الصحية علاجًا هرمونيًا مختلفًا. أو قد تُعطى أيضًا نوعًا آخر من الأدوية، بناءً على حالتك. قد تشمل الأدوية الأخرى ما يلي:
- العلاج الكيميائي.
- نوع دواء يحتوي على مادة مشعة، يُسمى الدواء المشع.
- نوع دواء يُسمى مثبط بوليمراز بولي (ADP-ريبوز) (PARP). قد يكون ذلك خيارًا إذا كانت لديك تغيرات جينية معينة.
- نوع دواء يستهدف الجهاز المناعي، يُسمى العلاج المناعي. قد يكون ذلك خيارًا إذا كنت مصابًا بنوع ورم معين.
معدلات البقاء على قيد الحياة
قد تختلف المدة التي يعيشها مريض سرطان البروستاتا بعد بدء العلاج الهرموني حسب كل شخص. يعتمد ذلك على أشياء مثل المرحلة التي وصل إليها السرطان ومدى انتشاره. وقد يستطيع اختصاصي الرعاية الصحية إعطاءك معلومات أكثر دقة بناءً على حالتك.