نظرة عامة
الجذع الشرياني
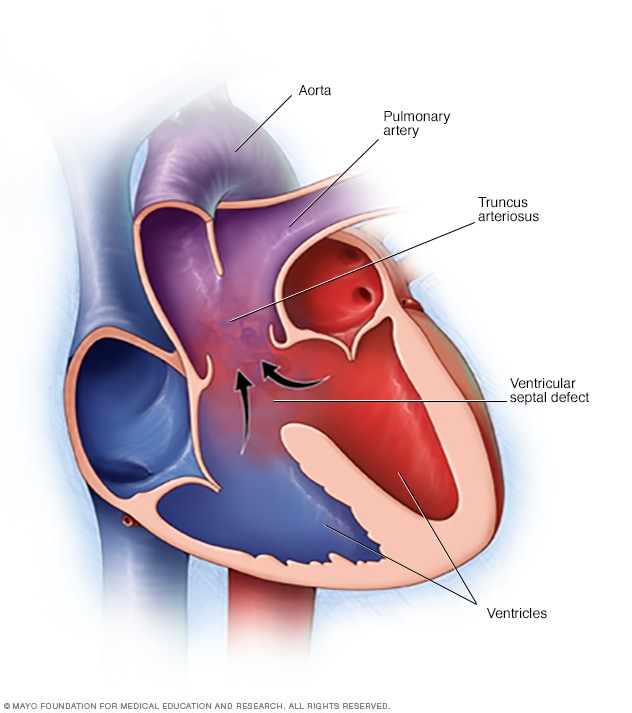
الجذع الشرياني
عند الإصابة بمرض الجذع الشرياني، يخرج وعاء واحد كبير من القلب، وليس وعائين منفصلين. وفي العادة يوجد أيضًا ثقب في الجدار الفاصل بين حجرتي القلب السفليتين اللتين تُعرفان بالبُطينين. ويُسمى هذا الثقب عيب الحاجز البُطيني. وعند الإصابة بمرض الجذع الشرياني، يمتزج الدم الغني بالأكسجين، الموضح باللون الأحمر، بالدم قليل الأكجسين، الموضح باللون الأزرق. الدم المختلط موضّح باللون البنفسجي، وهو الدم الذي لا يحتوي على نسبة الأكسجين الكافية التي يحتاجها الجسم.
الجذع الشرياني، حالة معينة ونادرة من أمراض القلب تظهر عند الولادة. أي أنها عيب خلقي في القلب. وتتسم هذه الحالة بخروج وعاء دموي كبير واحد من القلب بدلاً من اثنين.
يعني وجود وعاء دموي كبير واحد فقط اختلاط الدم الغني بالأكسجين بالدم المفتقر للأكسجين. ويقلل هذا الاختلاط كمية الأكسجين التي تصل إلى الجسم. وعادةً ما يعمل على زيادة كمية تدفق الدم إلى الرئتين كذلك. ومن ثَم يضطر القلب إلى بذل جهد أكبر للتكيف مع التغيرات التي طرأت على تدفق الدم.
بالإضافة إلى ذلك، يوجد عادةً لدى الطفل، يُطلق عليه أيضًا اسم جنين، المصاب بالجذع الشرياني ثقب بين الحجرتين السفليتين في القلب (البطينين). يُسمى هذا الثقب عيب الحاجز البُطيني.
وهناك اسم آخر للجذع الشرياني، الجذع الشرياني الشائع.
المنتجات والخدمات
الأعراض
غالبًا ما تظهر أعراض مرض الجذع الشرياني خلال الأيام القليلة الأولى بعد الولادة. ومنها:
- تحول الجلد إلى اللون الأزرق أو الرمادي نتيجة لانخفاض مستويات الأكسجين.
- فرط النعاس.
- سوء التغذية.
- ضعف النمو.
- خفقان القلب.
- سرعة التنفس.
- ضيق النفس.
متى ينبغي زيارة الطبيب
استشِر اختصاصي الرعاية الصحية إذا كانت لديك مخاوف تتعلق بتغذية طفلك أو أنماط نومه أو نموه.
اطلب الرعاية الطبية الطارئة إذا ظهر على طفلك أي من الأعراض التالية:
- تغيُّر لون الجلد إلى الأزرق أو الرمادي.
- سرعة التنفس.
- التنفس السطحي.
- أي مشكلة في التنفس.
الأسباب
يحدث الجذع الشرياني بينما يتكون قلب الطفل أثناء الحمل، ولا يوجد سبب واضح عادةً لهذه الحالة. وقد تلعب العوامل الوراثية والبيئية دورًا في الإصابة بها.
آلية عمل القلب
لمعرفة المزيد عن مرض الجذع الشرياني، قد يكون من المفيد معرفة آلية عمل القلب في الحالات الطبيعية.
يتكون القلب الطبيعي من أربع حجرات. وتتمثل في ما يلي:
- الغرفة العلوية اليمنى (الأذين الأيمن). تستقبل حجرة القلب هذه الدم المفتقر إلى الأكسجين من الجسم.
- الغرفة السفلية اليمنى (البطين الأيمن). تضخ حجرة القلب هذه الدم إلى الرئتين من خلال وعاء دموي كبير يُسمى الشريان الرئوي. ويتدفق الدم عبر الشريان الرئوي نحو أوعية دموية أصغر في الرئتين حيث يصبح الدم غنيًا بالأكسجين.
- الغرفة العلوية اليسرى (الأذين الأيسر). تستقبل حجرة القلب هذه الدم الغني بالأكسجين من الرئتين عبر أوعية دموية تُسمى الأوردة الرئوية.
- الغرفة السفلية اليسرى (البطين الأيسر). تضخ حجرة القلب هذه الدم الغني بالأكسجين إلى الجسم عبر أكبر وعاء دموي في الجسم، الشريان الأورطي.
قلب الجنين قبل الولادة
تتسم الطريقة التي يتشكل بها قلب الجنين أثناء الحمل بالتعقيد. في مرحلة ما، يوجد وعاء دموي كبير واحد يخرج من القلب. ويُطلق على هذا الوعاء الدموي اسم الجذع الشرياني. وعادة ما ينقسم هذا الوعاء الدموي إلى جزأين أثناء نمو الجنين داخل الرحم. ويصبح أحدهما الطرف السفلي للشريان الرئيسي في الجسم، الذي يُطلق عليه الأورطي. بينما يصبح الآخر الجزء السفلي من الشريان الرئوي.
لكن بعض الأجنّة لا ينقسم الجذع الشرياني لديهم أبدًا. ولا ينغلق الجدار الفاصل بين حجرتي القلب السفليتين انغلاقًا كاملاً. ويؤدي ذلك إلى وجود ثقب كبير بين هاتين الحجرتين، وهو ما يُطلق عليه عيب الحاجز البُطيني.
غالبًا ما يواجه الرضّع المصابون بالجذع الشرياني مشكلة في صمام القلب المتحكم في تدفق الدم من حجرتي القلب السفليتين إلى الوعاء الدموي الوحيد. فقد لا ينغلق هذا الصمام انغلاقًا كاملاً عند انبساط القلب. وبهذا يمكن أن يتدفق الدم في اتجاه خاطئ عائدًا إلى القلب. ويُسمى ذلك بارتجاع الصمام الجذعي.
عوامل الخطر
لا يُعرَف حتى الآن السبب الدقيق للإصابة بالجذع الشرياني. ولكن هناك بعض العوامل التي قد تزيد من احتمال الإصابة بمشكلة قلبية عند الولادة. وتشمل عوامل الخطورة ما يلي:
- الإصابة بمرض فيروسي أثناء الحمل. يمكن لبعض حالات العدوى أن تؤذي الجنين أثناء نموه. على سبيل المثال، قد تؤدي الإصابة بالحصبة الألمانية أثناء الحمل إلى حدوث تغييرات في نمو قلب الجنين. ويُطلق أحيانا على الحصبة الألمانية اسم الحصبة فقط أو الحُميراء.
- ضعف السيطرة على داء السكري أثناء الحمل. يمكن أن تقلل السيطرةُ الجيدة على مستوى السكر في الدم قبل الحمل وأثناءه من خطر إصابة الجنين بمشكلات قلبية. إذا كنتِ مصابة بالسكري، فتعاوني مع اختصاصي الرعاية الصحية لضمان ضبط مستوى السكر في الدم قبل الحمل.
- بعض الأدوية التي تُستخدم أثناء الحمل. يمكن أن تُسبب بعض الأدوية مشكلات في القلب وغيرها من الحالات المرَضية لدى الجنين. احرصي على إبلاغ اختصاصي الرعاية الصحية بكل الأدوية التي تتناولينها، بما في ذلك الأدوية التي تُصرف دون وصفة طبية.
- بعض الاضطرابات الصبغية (الكروموسومية). يمكن أن يزيد وجود كروموسوم زائد أو غير طبيعي من خطر الإصابة بالجذع الشرياني. ومن أمثلة ذلك متلازمة دي جورج، المعروفة أيضًا بمتلازمة حذف 22q11.2، والمتلازمة الشراعية القلبية الوجهية.
- التدخين أثناء الحمل. إذا كنت تُدخِّن، فأقلِعْ عن التدخين. يزيد التدخين أثناء الحمل من خطر إصابة الجنين بأمراض القلب.
- تناوُل الكحول. يمكن أن يؤدي تناوُل المشروبات الكحولية أثناء الحمل إلى زيادة خطر الإصابة بأمراض القلب وغيرها من المشكلات الصحية لدى الجنين.
- السُمنة. تزيد السُمنة من احتمال إنجاب طفل مصاب بمشكلة في القلب.
المضاعفات
يسبب الجذع الشرياني مشكلات بالغة في كيفية تدفق الدم عبر الرئتين والقلب وباقي أجزاء الجسم.
وتشمل مضاعفات الجذع الشرياني لدى الأطفال الرضّع ما يلي:
- مشكلات التنفس. يؤدي تدفق الدم بكمية كبيرة والسوائل الزائدة إلى الرئتين إلى صعوبة في التنفس.
- ارتفاع ضغط الدم في الرئتين (ارتفاع ضغط الدم الرئوي). تسبب هذه الحالة ضيق الأوعية الدموية في الرئتين، فيصعب على القلب وقتها ضخ الدم إلى الرئتين.
- تضخم القلب. يؤدي ارتفاع ضغط الدم الرئوي وتدفق الدم الزائد إلى إجهاد القلب، ويضطر القلب إلى العمل بجهد أكبر لضخ الدم، وهو ما يُسبب تضخم عضلة القلب، إلى أن يضعف القلب المتضخم تدريجيًا.
- فشل القلب. في هذه الحالة، يعجز القلب عن إمداد الجسم بالقدر الكافي من الدم. ويمكن أن يؤدي فقر إمداد الأكسجين وإجهاد القلب إلى الإصابة بفشل القلب.
قد لا يزال للرضّع الذين خضعوا لجراحة ناجحة لعلاج القلب مضاعفات في مرحلة لاحقة من العمر. تشمل المضاعفات المحتملة ما يلي:
- تفاقم ارتفاع ضغط الدم الرئوي.
- التدفق العكسي للدم من خلال أحد صمامات القلب؛ ما يُسمى بالقلس أو ارتجاع الدم.
- اضطراب نبض القلب أو ما يُعرف باضطراب النظم القلبي.
وتتضمن الأعراض الشائعة لهذه المضاعفات ما يلي:
- الدوخة.
- الشعور برفرفة وسرعة شديدة في نبضات القلب.
- الشعور بالتعب الشديد.
- ضيق النفس أثناء ممارسة التمارين الرياضية.
- انتفاخ البطن أو تورُّم الساقين أو القدمين.
الجذع الشرياني لدى البالغين
في حالات نادرة، يمكن لبعض المصابين بالجذع الشرياني منذ الولادة البقاء على قيد الحياة دون الخضوع لجراحة القلب. وقد يعيشون حتى مرحلة البلوغ. لكن المصابين بهذه الحالة المَرضية من شبه المؤكد أنهم سيصابون بفشل القلب، بالإضافة إلى المضاعفات التي تُعرف بمتلازمة آيزينمينغر. تحدث الإصابة بهذه المتلازمة بسبب تعرض أحد الأوعية الرئوية لضرر دائم. وينتج عن ذلك نقص تدفق الدم إلى الرئتين بشكل ملحوظ.
الوقاية
نظرًا إلى أن السبب الدقيق للإصابة بمرض الجذع الشرياني غير معروف، فربما لا تكون الوقاية منه ممكنة. ومن المهم الحصول على رعاية جيدة قبل الولادة. إذا كنتِ أو أحد من أفراد عائلتك مصابًا بحالة مَرضية في القلب عند الولادة، فتحدَّثي إلى اختصاصي الرعاية الصحية قبل حدوث الحمل. قد تحتاجين إلى زيارة استشاري أمراض وراثية وطبيب قلب.
إذا قررتِ الحمل، فإن اتباع الخطوات التالية يمكن أن يساعد على الحفاظ على صحة طفلكِ:
- تلقّي اللقاحات الموصى بها. قد تسبب أنواع معينة من العَدوى ضررًا على نمو الجنين. على سبيل المثال، يمكن أن تسبب الإصابة بالحصبة الألمانية أثناء الحمل تغيرات في نمو قلب الطفل. ويمكن إجراء اختبار دم قبل حدوث الحمل لتحديد ما إذا كانت لديكِ مناعة ضد الحصبة الألمانية. ويتوفر لقاح للنساء اللاتي ليست لديهن مناعة ضد الحصبة الألمانية.
- التحدث إلى اختصاصي الرعاية الصحية بشأن الأدوية التي تتناولينها. استشيري اختصاصي الرعاية الصحية قبل أخذ أي أدوية إذا كنتِ حاملاً أو تفكرين في الحمل. ولا يُنصَح بأخذ العديد من الأدوية خلال فترة الحمل إذ يمكن أن تضر بنمو الجنين.
- أخذ مكمّلات حمض الفوليك الغذائية. أخذ فيتامينات متعددة تحتوي على حمض الفوليك. فلقد ثبُت أن المواظبة على 400 ميكروغرام من حمض الفوليك يوميًا يقلل من حالات الدماغ والحبل النخاعي لدى الرضّع. وربما يساعد ذلك أيضًا على الحد من خطر الإصابة بأمراض القلب عند الولادة أيضًا.
- السيطرة على داء السكري. إذا كنتِ مصابة بداء السكري، فاسألي اختصاصي الرعاية الصحية عن أفضل طريقة للتعامل مع هذا المرض أثناء الحمل.