概述
慢性阻塞性肺疾病(COPD)是由肺损伤引起的持续性肺部疾病。损伤导致气道内肿胀和刺激(也称为炎症),限制气流进出肺部。这种气流受限被称为阻塞。症状包括呼吸困难、每天咳嗽并咳出黏液以及肺部发出尖锐的哨声(称为哮鸣)。
COPD 最常由长期接触刺激性烟尘、烟雾、灰尘或化学品引起。最常见的原因是香烟烟雾。
肺气肿和慢性支气管炎是两种最常见的 COPD。通常这两种疾病会同时发生,严重程度在不同 COPD 患者中会有所差异。
慢性支气管炎是将空气引入肺部的管道内膜的炎症。这些管被道称为支气管。炎症会阻碍气流进出肺部,并产生额外的黏液。肺气肿患者中肺部的小气囊(称为肺泡)会受损。受损的肺泡无法将足够的氧气输送到血流中。
尽管 COPD 是一种进行性疾病,其严重程度会随时间加重,但 COPD 仍是可治疗的。如果管理适当,大多数 COPD 患者可控制症状并改善生活质量。适当的管理也可降低患与 COPD 相关的其他疾病(例如心脏病和肺癌)的风险。
症状
COPD 症状通常要等到发生严重肺部损伤后才会出现。症状通常会随时间推移而加重,特别是如果继续抽烟或接触其他刺激性物质。
COPD 的症状可能包括:
- 呼吸困难,尤其是在体力活动期间。
- 呼吸时发出哮鸣或哨音。
- 可能咳出大量黏液的持续咳嗽。黏液可能呈透明、白色、黄色或绿色。
- 胸闷或沉重感。
- 缺乏精力或感觉非常疲倦。
- 频繁肺部感染。
- 非刻意的体重下降。这可能会随状况加重而发生。
- 脚踝、脚或腿部肿胀。
COPD 患者的症状有时也有可能比平常的日间变化更严重。这一症状加重的时间被称为急性加重。急性加重可能持续数天至数周。其可能由气味、冷空气、空气污染、感冒或感染等触发因素引起。症状可能包括:
- 呼吸比平常更加费力或呼吸困难。
- 胸闷。
- 咳嗽更频繁。
- 黏液增多或者黏液颜色或厚度发生变化。
- 发热。
何时就诊
如果您的症状在治疗后没有好转或症状加重,请咨询医生或其他医疗护理专业人员。如果您注意到感染症状(例如发热或咳出的黏液发生变化),请咨询医疗护理专业人员。
在美国,如果您无法呼吸、嘴唇或指甲床发青、心跳过快或感觉迷糊且难以集中注意力,请拨打 911 或当地急救电话寻求帮助,或立即前往医院的急诊科。
病因
发达国家/地区的 COPD 的主要病因是抽烟。而在发展中国家/地区,COPD 通常见于在通风不良的家中吸入烹饪和取暖时燃料燃烧所释放烟雾的人群。在工作场所长期接触化学烟雾、蒸汽和烟尘是 COPD 的另一个病因。
并非所有长期抽烟的人都会出现 COPD 症状,但他们可能仍然存在肺部损伤,因此他们的肺功能不如以前那么好。一些抽烟者的肺部状况不太常见,可能被诊断为 COPD,直至更彻底的检查显示出不同的诊断。
肺部如何受到影响
空气沿着气管通过两根较大管道(称为支气管)进入肺部。在肺内,这些管道像树枝一样多次分叉。许多被称为细支气管的较小管道的末端是一簇簇称为肺泡的微小气囊。
肺泡的壁很薄,布满了细小的血管。吸入空气中的氧气进入这些血管,然后进入血液。与此同时,二氧化碳(一种身体产生的废物气体)进入肺泡并被呼出。
呼气时,肺泡的自然伸缩性会迫使旧空气排出,让新空气进入。这种伸缩性也被称为弹性。
气道阻塞的原因
肺气肿
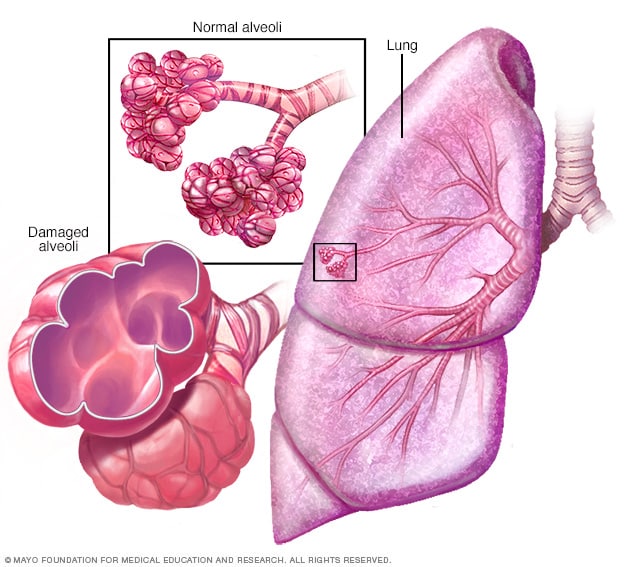
肺气肿
肺气肿患者的肺部气囊(称为肺泡)内壁被破坏,最终导致气囊破裂。这样会形成一个较大的气隙,而不是多个小气隙,减少了可以用于氧气和二氧化碳交换的表面积。
支气管炎
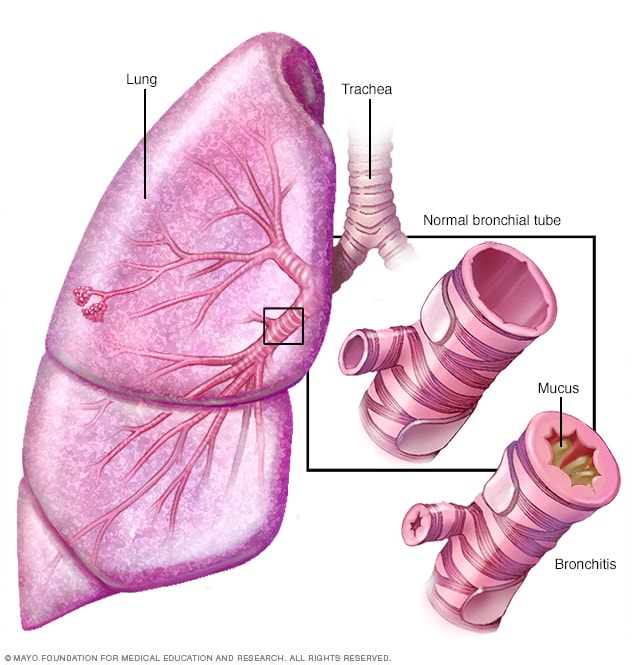
支气管炎
支气管炎是指将空气送入和排出肺部的支气管的粘膜发生炎症。支气管炎患者通常咳出浓稠黏液,且黏液可能变色。
长期暴露于刺激物(如抽烟)会损伤肺部。这种损伤使空气无法自由进出肺部,限制了肺部向血流提供氧气和带走二氧化碳的能力。阻碍肺部有效气流的两种主要状况是:
- 肺气肿。 这种肺部状况会破坏脆弱的肺泡壁和弹性纤维。受损的肺泡内壁可能会被破坏,与许多健康的小肺泡相比,形成了一个难以排空的大气隙。这样一来,肺泡可用于交换氧气和二氧化碳的表面积就减少了。而且,原来的空气被困在大肺泡中,因此没有足够的空间让新空气进入。
- 慢性支气管炎。 在这种状况下,支气管会发炎并变窄。因此,支气管变厚,空气可通过的空间变得更小。刺激引起的额外黏液会进一步阻塞狭窄的支气管。持续咳嗽是试图清除气道中的黏液所致。
香烟烟雾和其他刺激物
美国绝大多数 COPD 患者因长期抽烟导致肺部受损,从而造成 COPD。但 COPD 的发生可能还有其他因素在起作用,因为并非所有抽烟者都会患上 COPD。其中一个因素可能是基因改变,它使某些人更有可能出现该状况。
COPD 的其他致病刺激物包括香烟烟雾、二手烟、烟斗烟、空气污染、暴露于粉尘、烟雾或烟尘的工作场所。
α1 抗胰蛋白酶缺乏症
在约 1% 的 COPD 患者中,这种疾病是由家族遗传的基因改变导致的。这是一种遗传形式的肺气肿。该基因会降低体内一种被称为 α-1-抗胰蛋白酶(AAT)的蛋白的水平。AAT 在肝脏中生成并释放到血流中,以帮助保护肺免受烟雾、烟尘和灰尘导致的损伤。
这种蛋白水平偏低(称为 α-1-抗胰蛋白酶 [AAT] 缺乏症的状况)可能会导致肝损伤、COPD 等肺部状况或两者兼而有之。AAT 缺乏症患者通常有 COPD 家族史,并且症状在较年轻时出现。
风险因素
COPD 的风险因素包括:
- 抽烟。 COPD 的最大风险因素是长期抽烟。抽烟史越长、抽烟越多,风险就越大。抽烟斗、雪茄和大麻也可能会增加风险。吸入大量二手烟的人也存在患 COPD 的风险。
- 哮喘。 哮喘是一种气道变窄、肿胀并可能产生过多黏液的状况。哮喘可能是引发 COPD 的风险因素。患有哮喘并且抽烟会进一步增加患 COPD 的风险。
- 工作场所暴露。 在工作场所长期暴露于化学烟雾、烟尘、蒸汽和灰尘会刺激肺部并使肺部肿胀。这会增加患 COPD 的风险。
- 燃烧燃料产生的烟雾。 在发展中国家/地区,在空气流动较差的家中因烹饪和取暖而暴露于燃烧燃料所产生的烟雾的人患 COPD 的风险较高。
- 遗传因素。 由家族遗传的基因改变导致的 α1-抗胰蛋白酶(AAT)缺乏症是一些人患 COPD 的病因。这种肺气肿的遗传形式并不常见。其他遗传因素可能会使某些抽烟的人更有可能患 COPD。
并发症
COPD 可能会导致很多并发症,包括:
- 呼吸道感染。 COPD 患者更容易患感冒、流感和感染性肺炎。任何呼吸道感染都可能会让呼吸更加困难,并且可能会对肺组织造成进一步损害。
- 心脏问题。 COPD 可增加罹患心脏病的风险,包括心脏病发作,但尚不完全清楚原因。
- 肺癌。 COPD 患者患肺癌的风险会增加。
- 肺动脉高血压。 COPD 可能会导致将血液输送至肺部的动脉出现高血压。这种状况被称为肺动脉高压。
- 焦虑和抑郁。 呼吸困难会让您无法参加自己喜欢的活动。COPD 等严重医疗状况有时会导致焦虑和抑郁。
预防
与一些其他医疗状况不同,慢性阻塞性肺病(COPD)通常有明确的病因和明确的预防方法。大多数时候,COPD 与抽烟直接相关。预防 COPD 的最佳方法是从不抽烟。如果您抽烟并患有 COPD,现在戒烟可以减缓状况加重的速度。
如果您长期抽烟,戒烟可能会很困难,尤其是您之前曾尝试过戒烟一次、两次或多次。但还是要尝试戒烟。找到可能有助于您永久戒烟的戒烟项目至关重要。这是减少肺部损伤的最好机会。与医疗护理专业人员讨论哪种方案可能最适合您。
COPD 的另一个风险因素是在工作场所接触化学烟雾、蒸汽和灰尘。如果您的工作要接触这些类型的肺部刺激物,请与主管讨论保护自己的最佳方法。这可能包括佩戴防止您吸入这些物质的装备。
以下是一些可能有助于预防 COPD 相关并发症的措施:
- 戒烟有助于降低患心脏病和肺癌的风险。
- 每年接种流感疫苗,接种肺炎球菌感染性肺炎疫苗,以降低患某些感染的风险或预防某些感染。同时与医生或其他医疗护理专业人员讨论何时需要接种 COVID-19 疫苗和 RSV 疫苗。
- 如果您感到忧伤或绝望或者认为自己可能患有抑郁,请与医疗护理专业人员或心理健康专业人员讨论。