Descripción general
La enfermedad pulmonar obstructiva crónica (EPOC) es una afección pulmonar constante, cuya causa es el daño a los pulmones. Dicho daño causa hinchazón e irritación, también conocida como inflamación, en el interior de las vías respiratorias; esto limita el flujo de aire que ingresa y sale de los pulmones. Este flujo de aire limitado se conoce como obstrucción. Entre los síntomas, se incluyen problemas para respirar, tos diaria que despide mucosidad y un sonido opresivo y silbante en los pulmones, denominado sibilancia.
La causa de la EPOC suele ser una exposición prolongada a humo, gases, polvo o sustancias químicas irritantes. La causa más común es fumar cigarrillos.
El enfisema y la bronquitis crónica son los dos tipos más comunes de EPOC. Estas dos afecciones suelen ocurrir juntas y su gravedad puede variar entre las personas con EPOC.
La bronquitis crónica es la inflamación del revestimiento de los conductos que transportan aire hacia los pulmones. Estos conductos se denominan bronquios. La inflamación evita que el flujo de aire que entra y sale de los pulmones sea suficiente, lo que produce más mucosidad. En el enfisema, se dañan los alvéolos (los sacos de aire pequeños que se encuentran en los pulmones). Los alvéolos dañados no pueden transportar una cantidad suficiente de oxígeno al torrente sanguíneo.
Aunque la EPOC es una afección que empeora con el tiempo, es tratable. Si se maneja de manera adecuada, la mayoría de las personas con EPOC pueden controlar los síntomas y mejorar su calidad de vida. Además, se puede reducir el riesgo de padecer otras afecciones relacionadas con la EPOC, como una enfermedad cardíaca o cáncer de pulmón.
Productos y servicios
Síntomas
Los síntomas de la EPOC con frecuencia no se presentan hasta que hay mucho daño en los pulmones. Los síntomas suelen empeorar con el tiempo sobre todo si sigues fumando o exponiéndote otros tipos de irritación.
Los síntomas de la EPOC pueden ser los siguientes:
- Problemas para respirar, sobre todo durante la actividad física
- Sibilancia o silbidos al respirar
- Tos continua que despide mucha mucosidad La flema puede ser transparente, o de color blanco, amarillo o verdoso
- Sensación de tirantez u opresión en el pecho
- Falta de energía o mucho cansancio
- Infecciones frecuentes en los pulmones
- Pérdida de peso sin intención, lo cual puede suceder a medida que la afección empeora
- Hinchazón en tobillos, pies o piernas
Las personas con EPOC también son propensas a pasar por períodos en los que los síntomas empeoran más que la variación diaria. Este tiempo se llama exacerbación. Las exacerbaciones pueden durar desde varios días hasta semanas. Las causas pueden ser desencadenantes como olores, aire frío, contaminación del aire, resfriados o infecciones. Los síntomas pueden incluir los siguientes:
- Hacer un mayor esfuerzo que lo normal para respirar o tener problemas para respirar.
- Opresión del pecho.
- Tos con mayor frecuencia.
- Cambios en el color, el grosor o la cantidad de mucosidad.
- Fiebre.
Cuándo debes consultar al médico
Habla con tu médico u otro profesional de atención médica si tus síntomas no mejoran con el tratamiento o si empeoran. También habla con el profesional de atención médica si notas síntomas de una infección, como fiebre o un cambio en la mucosidad que expulsas al toser.
En los Estados Unidos, llama al 911 o al número local de emergencias para pedir ayuda o acude de inmediato al Departamento de Emergencias de un hospital si no puedes respirar, los labios o las uñas están azulados, tienes latidos cardíacos rápidos o te sientes confuso y con problemas para concentrarte.
Causas
La principal causa de la EPOC en los países desarrollados es el hábito de fumar tabaco. En el mundo en desarrollo, la EPOC se produce a menudo en personas expuestas a los gases de la quema de combustible para cocinar y calentar en hogares que carecen de una buena circulación de aire. La exposición prolongada a gases, vapores y polvos químicos en el lugar de trabajo es otra causa de la EPOC.
No todas las personas que fuman hace mucho tiempo presentan síntomas de EPOC, pero pueden tener los pulmones dañados de todas formas y quizá no funcionen de la misma forma que antes. Algunas personas fumadoras padecen afecciones pulmonares menos comunes que pueden diagnosticarse como EPOC hasta que se realice un examen más completo que demuestre otro diagnóstico.
Cómo se ven afectados los pulmones
El aire desciende por la tráquea hasta los pulmones a través de dos grandes conductos llamados bronquios. Dentro de los pulmones, estos conductos se dividen muchas veces como las ramas de un árbol. Muchos conductos más pequeños, llamados bronquiolos, terminan en grupos de pequeños sacos de aire llamados alvéolos.
Los alvéolos tienen paredes muy delgadas llenas de vasos sanguíneos pequeños. El oxígeno en el aire inspirado pasa a estos vasos sanguíneos e ingresa en el torrente sanguíneo. Al mismo tiempo, el dióxido de carbono, un gas que es un producto de desecho del cuerpo, pasa a los alvéolos y se espira.
Al exhalar, gracias a la capacidad de estiramiento natural de los alvéolos, se expulsa el aire viejo y se permite la entrada de aire nuevo. Esta capacidad de estiramiento también se denomina elasticidad.
Causas de la obstrucción de las vías respiratorias
Enfisema
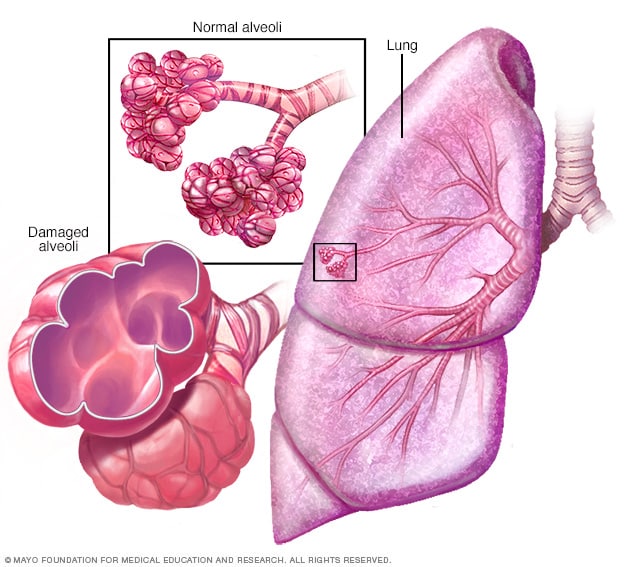
Enfisema
En el enfisema, las paredes internas de los alvéolos, que son los sacos de aire de los pulmones, se dañan, lo que hace que finalmente se rompan. Esto crea un espacio de aire más grande en lugar de pequeños sacos y reduce la superficie de las zonas disponibles para el intercambio de oxígeno y dióxido de carbono.
Bronquitis
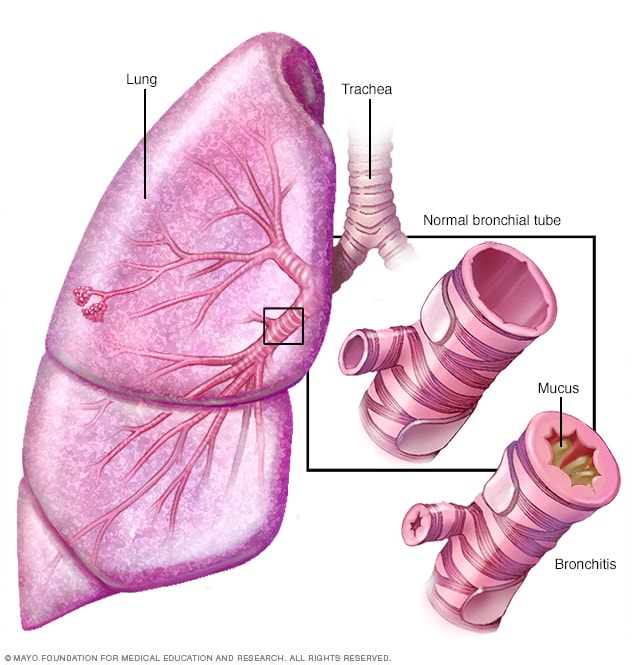
Bronquitis
La bronquitis es la inflamación del revestimiento de los bronquios, que conducen el aire hacia adentro y fuera de los pulmones. Las personas que tienen bronquitis suelen toser una mucosidad espesa, que puede ser incolora.
La exposición prolongada a irritantes, como fumar, daña los pulmones. Este daño evita que el aire salga y entre de los pulmones con libertad, lo que limita la capacidad de proveer oxígeno al torrente sanguíneo y eliminar el dióxido de carbono. Las dos afecciones más comunes que evitan que el flujo de aire en los pulmones sea eficaz son las siguientes:
- Enfisema. Esta afección pulmonar causa la destrucción de las frágiles paredes y fibras elásticas de los alvéolos. Las paredes interiores dañadas de los alvéolos pueden estar destruidas, lo que crea un espacio de aire grande que es difícil de vaciar en comparación con las pequeñas cavidades saludables. Ahora, el alvéolo tiene menor superficie para intercambiar oxígeno y dióxido de carbono. Además, el aire anterior queda atrapado en el alvéolo grande, por lo que no hay suficiente espacio para que entre aire nuevo.
- Bronquitis crónica. En esta afección, los bronquios se inflaman y reducen. Como resultado, se vuelven más gruesos y el aire tiene menos espacio para pasar. La mucosidad adicional causada por la irritación bloquea aún más los conductos reducidos. Una tos continua aparece por el intento de eliminar la mucosidad de las vías respiratorias.
El humo del cigarrillo y otras sustancias irritantes
En la gran mayoría de las personas con enfermedad pulmonar obstructiva crónica (EPOC) en los Estados Unidos, el daño pulmonar que desencadena la enfermedad es consecuencia de haber fumado cigarrillos durante mucho tiempo. Pero es probable que haya otros factores que influyan en el desarrollo de la EPOC, ya que no todos los fumadores la padecen. Uno de estos factores podría ser una alteración genética que hace que algunas personas sean más propensas a desarrollar la afección.
Otras sustancias irritantes pueden causar enfermedad pulmonar obstructiva crónica, incluidos el humo del cigarro, el humo de segunda mano, el humo de la pipa, la contaminación ambiental y la exposición en el lugar de trabajo a polvo, humo o gases tóxicos.
Deficiencia de alfa-1 antitripsina
En aproximadamente el 1 % de las personas con EPOC, la afección es el resultado de una alteración genética transmitida de padres o madres a hijos. Se trata de un enfisema de tipo genético. Este gen disminuye los niveles de una proteína denominada alfa-1-antitripsina en el cuerpo. La alfa-1-antitripsina se fabrica en el hígado y se libera al torrente sanguíneo para ayudar a proteger los pulmones de los daños causados por el humo, los gases y el polvo.
Niveles bajos de esta proteína, una afección denominada deficiencia de alfa-1-antitripsina, pueden causar daños hepáticos, afecciones pulmonares como la EPOC o ambas condiciones a la vez. En los casos de deficiencia de alfa-1-antitripsina, suele haber antecedentes familiares de EPOC y los síntomas comienzan a una edad temprana.
Factores de riesgo
Los factores de riesgo para la EPOC incluyen los siguientes:
- Humo del tabaco. El factor de riesgo principal para la EPOC es fumar cigarrillos por mucho tiempo. Mientras más años y más paquetes fumes, mayor es el riesgo. Fumar pipas, puros y marihuana también puede aumentar el riesgo. Las personas que respiran grandes cantidades de humo de segunda mano también corren riesgo de padecer EPOC.
- Asma. El asma es una afección en la que las vías respiratorias se estrechan e hinchan, lo que puede producir mayor mucosidad. El asma puede ser un factor de riesgo para el desarrollo de EPOC. La mezcla de asma y hábito de fumar aumenta aún más el riesgo para EPOC.
- Exposición en el lugar de trabajo. La exposición prolongada a gases, humo, vapores y polvos químicos en el lugar de trabajo puede irritar y causar hinchazón en los pulmones. Esto puede aumentar el riesgo para EPOC.
- Gases de la quema de combustible. En el mundo en desarrollo, las personas expuestas a los gases de la quema de combustible para cocinar y calentar en hogares mal ventilados corren mayor riesgo de padecer EPOC.
- Genética. La deficiencia de proteína AAT como resultado de un cambio genético heredado de una generación a otra es la causa de la EPOC en algunas personas. Este tipo genético de enfisema no es común. Otros factores genéticos pueden hacer que ciertas personas fumadoras sean más propensas a desarrollar EPOC.
Complicaciones
La EPOC puede causar muchas complicaciones, incluidas las siguientes:
- Infecciones respiratorias. Las personas con enfermedad pulmonar obstructiva crónica son más propensas a resfriarse, a la gripe y a la neumonía. Cualquier infección respiratoria puede dificultar mucho más la respiración y podría causar más daño al tejido pulmonar.
- Problemas cardíacos. Por razones que no se comprenden del todo, la enfermedad pulmonar obstructiva crónica puede aumentar el riesgo para enfermedades cardíacas, incluido el ataque cardíaco.
- Cáncer de pulmón. Las personas con enfermedad pulmonar obstructiva crónica tienen un mayor riesgo de desarrollar cáncer de pulmón.
- Presión arterial alta en las arterias pulmonares. La enfermedad pulmonar obstructiva crónica puede causar presión alta en las arterias que llevan la sangre a los pulmones. Esta afección se conoce como hipertensión pulmonar.
- Ansiedad y depresión. La dificultad para respirar puede impedir que hagas actividades que te gustan. Y, a veces, tener una enfermedad como la EPOC puede causar ansiedad y depresión.
Prevención
A diferencia de otras enfermedades, la causa y la manera de evitar la EPOC suelen ser evidentes. La mayor parte del tiempo, la EPOC está relacionada directamente con el hábito de fumar. La mejor manera de prevenir la EPOC es no fumar nunca. Si fumas y tienes EPOC, dejar de hacerlo ahora mismo puede disminuir la velocidad con la que empeora la afección.
Si fumaste por mucho tiempo, puede ser difícil dejarlo, sobre todo si ya intentaste hacerlo una, dos o más veces. Aun así, sigue intentándolo. Es esencial encontrar un programa para dejar de fumar que pueda ayudarte a abandonar el hábito para siempre. Es tu mejor oportunidad para reducir el daño a tus pulmones. Analiza con el profesional de atención médica qué opciones podrían ser adecuadas para ti.
La exposición en el lugar de trabajo a gases, vapores y polvos químicos es otro factor de riesgo para la EPOC. Si trabajas con este tipo de irritantes pulmonares, habla con tu supervisor sobre las mejores formas de protegerte. Esto puede incluir usar equipos que ayuden a evitar inhalar dichas sustancias.
A continuación, te damos algunas medidas que puedes tomar para prevenir las complicaciones relacionadas con la EPOC:
- Deja de fumar para contribuir a reducir el riesgo de tener enfermedades cardíacas y cáncer de pulmón.
- Recibe todos los años la vacuna contra la gripe y la vacuna contra la neumonía neumocócica para reducir el riesgo o prevenir algunas infecciones. Además, habla con tu médico u otro profesional de atención médica sobre el momento en que debes recibir la vacuna contra la COVID-19 y contra el VRS.
- Si sientes tristeza o desesperanza, o crees que podrías tener depresión, consulta con el profesional de atención médica o un profesional de la salud mental.