Descripción general
Radioterapia
Radioterapia
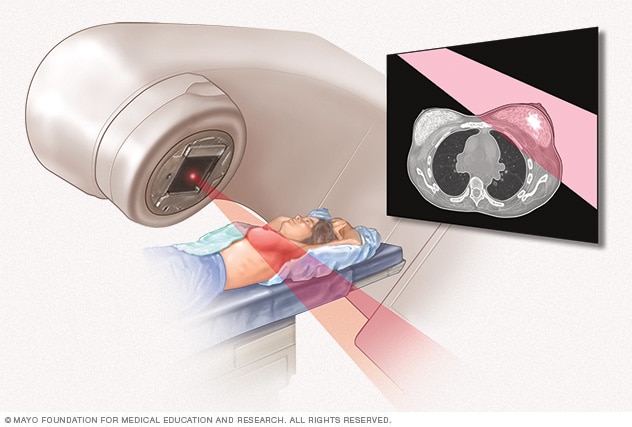
La radiación con haz externo utiliza energía de alta potencia para eliminar las células cancerosas. Los haces de radiación se dirigen de manera precisa al cáncer mediante una máquina que se mueve alrededor de tu cuerpo.
La radioterapia para el cáncer mamario usa rayos X de alta potencia, protones u otras partículas para eliminar las células cancerosas. Las células de crecimiento rápido, como las células cancerosas, son más sensibles a los efectos de la radioterapia que las células normales.
Los rayos X o las partículas son indoloros e invisibles. No eres radiactivo después del tratamiento, por lo que es seguro estar cerca de otras personas, incluso niños.
La radioterapia para el cáncer mamario se puede administrar de la siguiente manera:
- Radiación externa. Una máquina administra radiación desde fuera del cuerpo a la mama. Este es el tipo más común de radioterapia utilizado para el cáncer mamario.
- Radiación interna (braquiterapia). Después de la cirugía para extirpar el cáncer, el médico te coloca temporalmente un dispositivo de administración de radiación en la mama en el área donde estuvo el cáncer. Se coloca una fuente radiactiva en el dispositivo durante breves períodos de tiempo en el transcurso de tu tratamiento.
La radioterapia se puede usar para tratar el cáncer mamario en casi cualquier etapa. La radioterapia es una forma eficaz de reducir el riesgo de que el cáncer mamario vuelva a aparecer después de la cirugía. Además, normalmente se usa para aliviar los síntomas causados por el cáncer que se ha extendido a otras partes del cuerpo (cáncer mamario metastásico).
Por qué se realiza
La radioterapia mata las células cancerosas. Se suele utilizar después de la cirugía para reducir el riesgo de que el cáncer regrese. También puede utilizarse para aliviar el dolor y otros síntomas del cáncer mamario avanzado.
Radioterapia después de la extracción del tumor
Si te realizan una operación para extirpar el cáncer mamario y dejar intacto el tejido mamario restante (lumpectomía o cirugía conservadora de la mama), tu médico puede recomendarte la radiación después de la intervención para eliminar las células cancerosas que puedan quedar. Aplicar la radiación después de una lumpectomía reduce el riesgo de que el cáncer vuelva a aparecer en la mama afectada.
La lumpectomía combinada con la radioterapia generalmente se conoce como terapia para conservar la mama. Este tipo de tratamiento es tan eficaz como la extirpación de todo el tejido mamario (mastectomía). En situaciones especiales en las que el riesgo de recurrencia es muy bajo, el médico también puede analizar la opción de evitar la radiación después de una lumpectomía.
Después de la lumpectomía, las opciones de tratamiento con radiación pueden ser:
- Radiación en toda la mama. Uno de los tipos más comunes de radioterapia después de una lumpectomía es la radiación externa de toda la mama (irradiación de toda la mama).
- Radiación en parte de la mama. La radioterapia de una parte de la mama (irradiación parcial de la mama) puede ser una opción para algunos cánceres mamarios en etapa temprana. Esta técnica dirige la radiación interna o externa a la zona alrededor de la cual se extirpó el cáncer.
Radioterapia después de una mastectomía
La radiación también puede utilizarse después de la mastectomía. En esta situación, la radiación puede eliminar cualquier célula cancerosa que pueda quedar y reducir el riesgo de que el cáncer pueda reaparecer en los tejidos restantes de la pared torácica o en los ganglios linfáticos.
A la hora de determinar si debes someterte a radiación después de la mastectomía, tu médico tiene en cuenta si tienes:
- Ganglios linfáticos con signos de cáncer de mama. Los ganglios linfáticos axilares con resultado positivo en células cancerosas son una señal de que algunas células cancerosas se han propagado más allá de la mama.
- Tumores grandes. Un cáncer de mama de más de 2 pulgadas (5 centímetros) suele conllevar un mayor riesgo de recurrencia que los tipos de cáncer más pequeños.
- Bordes de tejido con signos de cáncer de mama (“márgenes positivos”). Después de quitar el tejido mamario, se examinan los bordes del tejido en busca de células cancerosas. Los márgenes muy reducidos o márgenes que den resultados positivos de células cancerosas son un factor de riesgo para la recurrencia.
Radiación para el cáncer de mama localmente avanzado
La radioterapia se puede utilizar para tratar los siguientes problemas:
- Cánceres mamarios que no se pueden extirpar con cirugía.
- Cáncer mamario inflamatorio, un tipo de cáncer agresivo que se extiende a los canales linfáticos de la piel que recubre la mama. Este tipo de cáncer mamario normalmente se trata con quimioterapia antes de la mastectomía, seguida de radiación, para reducir la probabilidad de recurrencia.
Radiación para tratar el cáncer de mama metastásico
Si el cáncer mamario se ha extendido (metastatizado) a otras partes del cuerpo, puede recomendarse la radioterapia para reducir el tamaño del cáncer y ayudar a controlar síntomas como el dolor.
Riesgos
Los efectos secundarios de la radioterapia difieren considerablemente según el tipo de tratamiento y los tejidos tratados. Los efectos secundarios suelen ser más importantes hacia el final del tratamiento de radiación. Una vez que termines las sesiones, los efectos secundarios pueden tardar varios días o semanas en desaparecer.
Los efectos secundarios más comunes durante el tratamiento pueden ser:
- Fatiga leve a moderada
- Irritación de la piel, como picazón, enrojecimiento, descamación o ampollas, similar a lo que podrías experimentar con una quemadura por el sol
- Hinchazón de las mamas
Dependiendo de los tejidos expuestos, la radioterapia puede causar o aumentar el riesgo de:
- Hinchazón del brazo (linfedema) si se tratan los ganglios linfáticos de la axila
- Daños o complicaciones que lleven a la retirada de un implante si te has sometido a una reconstrucción mamaria con un implante tras una mastectomía
En raras ocasiones, la radioterapia puede causar o aumentar el riesgo de:
- Fractura de costillas o sensibilidad de la pared torácica
- Inflamación del tejido pulmonar o daño cardíaco
- Cáncer secundario, como el cáncer de los huesos o los músculos (sarcomas) o cáncer de pulmón
Cómo prepararse
Antes de tus tratamientos de radioterapia, te reunirás con el equipo de radioterapia, que puede estar integrado por:
- Un oncólogo radioterápico, un médico que se especializa en tratar el cáncer con radiación. El oncólogo radioterápico determina la terapia adecuada para ti, controla tu progreso y ajusta tu tratamiento, en caso de que sea necesario.
- Un físico médico de oncología radioterápica y un dosimetrista, que hacen cálculos y mediciones con respecto a tu dosis de radiación y su administración.
- Un enfermero de oncología radioterápica, un enfermero especializado o un asociado médico, que pueden responder preguntas sobre tratamientos y efectos secundarios, así como ayudar a controlar tu salud durante el tratamiento.
- Radioterapeutas, que hacen funcionar el equipo de radiación y administran tus tratamientos.
Antes de comenzar tu tratamiento, el oncólogo radioterápico revisará tus antecedentes médicos junto a ti y te realizará una exploración física para determinar si tendrás beneficios con la radioterapia. Tu médico también puede analizar los posibles beneficios y efectos secundarios de la radioterapia.
Antes de la radioterapia externa
Antes de la primera sesión del tratamiento, te someterás a una sesión de planificación de la radioterapia (simulación), en la que el oncólogo radioterápico traza cuidadosamente un mapa del área de las mamas para señalar la ubicación precisa del tratamiento. Durante la simulación:
- El radioterapeuta te ayuda a colocarte en una mejor posición para señalar el área afectada y evitar daños en el tejido normal circundante. En algunas ocasiones, se utilizan almohadillas u otros dispositivos para ayudarte a mantener la posición.
- Te harán una tomografía computarizada para que el oncólogo radioterápico pueda localizar el área de tratamiento y los tejidos normales que se deben evitar. Escucharás el sonido del aparato de tomografía computarizada mientras se mueve a tu alrededor. Intenta relajarte y permanecer lo más inmóvil posible para garantizar que los tratamientos sean constantes y precisos.
- Un radioterapeuta puede marcar tu cuerpo con tinta semipermanente o con pequeñas marcas de tatuaje permanentes. Estas marcas guiarán al radioterapeuta en la administración de la radiación. Ten cuidado cuando te laves de no borrar las marcas.
- El dosimetrista, el médico radioterápico y el oncólogo radioterápico usan un programa de computadora para planificar el tratamiento de radiación que recibirás. Una vez que se hayan completado la simulación y la planificación, y se hayan hecho varios controles de calidad, puedes comenzar el tratamiento.
Antes de la radioterapia interna
Antes de comenzar la terapia de radiación interna (braquiterapia), se coloca un dispositivo especial en el cual depositar el material radiactivo en el área de la que se extirpó el cáncer. Esto puede hacerse durante la cirugía para extirpar el cáncer o como un procedimiento individual.
Lo que puedes esperar
La radioterapia suele comenzar entre tres y ocho semanas después de la cirugía, a menos que se planifique la quimioterapia. Cuando se planifica la quimioterapia, la radiación normalmente comienza entre tres y cuatro semanas después de terminar la quimioterapia. Es probable que recibas la radioterapia como paciente ambulatorio en un hospital u otro centro de tratamiento.
Un programa de tratamiento común (curso) ha incluido históricamente un tratamiento con radiación al día, cinco días a la semana (normalmente de lunes a viernes), durante cinco o seis semanas. Este curso se sigue utilizando comúnmente en las personas que necesitan radiación en los ganglios linfáticos.
Cada vez más, los médicos recomiendan programas de tratamiento más cortos (tratamiento hipofraccionado). Con frecuencia, la irradiación de toda la mama puede acortarse y durar entre una y cuatro semanas. La irradiación parcial de la mama puede completarse en cinco días o menos. Estos programas de tratamiento hipofraccionado funcionan tan bien como el más largo y pueden reducir el riesgo de algunos efectos secundarios. Tu oncólogo radioterápico puede ayudarte a decidir el curso más adecuado para ti.
Durante la radiación externa
Una sesión típica de radioterapia externa generalmente sigue este proceso:
- Cuando llegas al hospital o al centro de tratamiento, te llevan a una habitación especial que se utiliza específicamente para la radioterapia.
- Tal vez debas quitarte la ropa y ponerte una bata de hospital.
- El radioterapeuta te ayudará a colocarte en la posición en la que estabas durante el proceso de simulación.
- El terapeuta puede tomar imágenes o radiografías para asegurarse de que estés posicionado correctamente.
- El terapeuta abandona la habitación y enciende la máquina que emite radiación (acelerador lineal).
- Aunque el terapeuta no esté en la habitación durante el tratamiento, te controlará desde otra habitación en una pantalla de televisión. Por lo general, tú y el terapeuta podrán hablar a través de un intercomunicador. Si estás incómodo o tienes ganas de vomitar, dile al terapeuta para que detenga el proceso si es necesario.
La emisión de radiación dura unos cuantos minutos, así que pasarás entre 15 y 45 minutos en cada visita, ya que puede tomar unos minutos hasta que te acomodes en exactamente la misma posición cada día. Este paso asegura una administración precisa de la radioterapia.
La radioterapia es indolora. Podrías sentir un poco de incomodidad por tener que recostarte en determinada posición, pero dura solo un momento.
Después de la sesión, puedes seguir con tu día y tus actividades cotidianas. En casa, toma las medidas de cuidado personal que te recomiende el médico o enfermero, por ejemplo, cuidar tu piel.
En algunas situaciones, una vez que las sesiones de radioterapia principales hayan terminado, el médico podría recomendar una radioterapia de refuerzo. Esto comúnmente significa fracciones adicionales de radiación dirigidas al lugar de mayor preocupación o cuatro a cinco días adicionales de tratamiento. Por ejemplo, después de que se completa la irradiación de toda la mama, comúnmente se administra un refuerzo de radiación en el área donde se extirpó el cáncer.
Durante la radiación interna
Para la radiación interna, la fuente radiactiva se introduce una o dos veces al día durante unos minutos en el dispositivo de administración de radiación implantado. Esto se suele hacer de forma ambulatoria y puedes irte entre las sesiones.
Después del curso del tratamiento, se retira el dispositivo de administración de radiación. Es posible que se te den medicamentos analgésicos antes de que esto ocurra. Puede tener algo de dolor o sensibilidad en la zona durante varios días o semanas mientras el tejido se recupera de la cirugía y la radiación.
Resultados
Una vez que finalices la radioterapia, tu oncólogo radioterápico u otros profesionales médicos programarán visitas de seguimiento para controlar tu progreso, buscar efectos secundarios tardíos y verificar si hay señales de recurrencia del cáncer. Prepara una lista de preguntas que deseas hacerle a los miembros de tu equipo de atención médica.
Una vez finalizada la radioterapia, indícale a tu profesional médico si tienes lo siguiente:
- Dolor persistente
- Nuevos bultos, moretones, salpullidos o hinchazón
- Pérdida de peso sin causa aparente
- Fiebre o tos que no se va
- Cualquier otro síntoma molesto
Estudios clínicos
Explora los estudios de Mayo Clinic de pruebas y procedimientos para ayudar a prevenir, detectar, tratar o controlar las afecciones.
Jan. 10, 2025