Descripción general
Trasplante de riñón
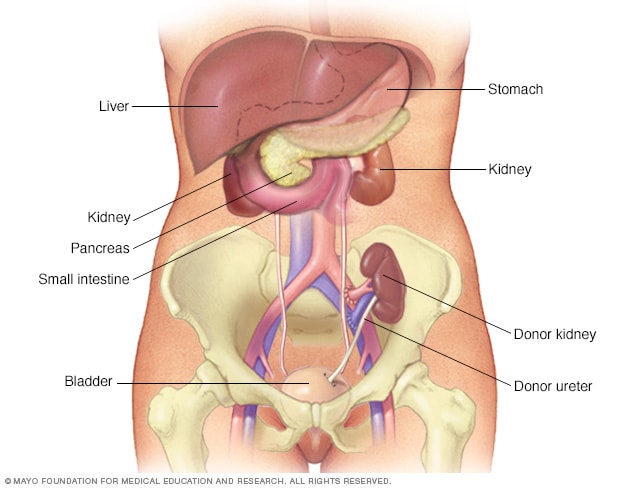
Trasplante de riñón
En la cirugía para el trasplante renal, el riñón del donante se coloca en la parte inferior del abdomen. Los vasos sanguíneos del riñón nuevo se unen a los vasos sanguíneos del área pélvica, justo arriba de una de las piernas. El conducto urinario (uréter) del riñón nuevo se conecta a la vejiga. A menos que causen complicaciones, los riñones propios se dejan en su lugar.
Un trasplante de riñón es un procedimiento quirúrgico que consiste en colocar un riñón sano de un donante vivo o fallecido en una persona cuyos riñones ya no funcionan correctamente.
Los riñones son dos órganos en forma de frijol (poroto) que se encuentran a cada lado de la columna vertebral, justo debajo de la caja torácica. Cada uno de ellos tiene aproximadamente el tamaño de un puño. Su función principal es filtrar y eliminar desechos, minerales y líquido de la sangre mediante la producción de orina.
Cuando los riñones pierden esta capacidad para filtrar, se acumulan niveles nocivos de líquido y desechos en el cuerpo. Esto puede elevar la presión arterial y producir insuficiencia renal, que también se conoce como enfermedad renal en etapa terminal. La enfermedad renal en etapa terminal se produce cuando los riñones han perdido alrededor de un 90 % de su capacidad para funcionar correctamente.
Entre las causas comunes de la enfermedad renal en etapa terminal se incluyen las que se indican a continuación:
- Diabetes.
- Presión arterial alta continua y no controlada.
- Glomerulonefritis continua: inflamación y posterior formación de cicatrices en los pequeños filtros que se encuentran dentro de los riñones.
- Nefritis lúpica.
- Enfermedad renal poliquística.
Las personas con enfermedad renal en etapa terminal deben someterse a un trasplante de riñón o diálisis para seguir con vida. La diálisis elimina los desechos del torrente sanguíneo mediante una máquina.
Productos y servicios
Tipos
Por qué se realiza
En comparación con la diálisis de por vida, el trasplante de riñón es, usualmente, el tratamiento elegido para la insuficiencia renal. Un trasplante de riñón puede ser el tratamiento indicado para la enfermedad renal continua o la enfermedad renal en etapa terminal a fin de ayudarte a sentirte mejor y vivir más tiempo.
En comparación con la diálisis, el trasplante de riñón se relaciona con lo siguiente:
- Una mejor calidad de vida.
- Menos riesgo de muerte.
- Menos restricciones en la alimentación.
- Menos costo del tratamiento.
Algunas personas también pueden obtener beneficios de recibir un trasplante de riñón antes de necesitar diálisis; este procedimiento se conoce como trasplante de riñón preventivo.
Sin embargo, para algunas personas con insuficiencia renal, un trasplante de riñón puede ser más riesgoso que la diálisis. A continuación, se indican los factores que pueden impedir que seas elegible para recibir un trasplante de riñón:
- Edad avanzada.
- Enfermedad cardíaca grave.
- Cáncer activo o con tratamiento reciente.
- Demencia o enfermedad mental mal controlada.
- Abuso de alcohol o drogas ilícitas.
- Cualquier otro factor que pudiera impedir que te sometas al procedimiento de forma segura y que después tomes los medicamentos necesarios para evitar el rechazo.
Iniciar la evaluación del donante
Haz clic aquí para completar un cuestionario de historial médico y comenzar el proceso de convertirte en un donante vivo de riñón o de hígado.
Si no hay un donante vivo compatible, tu nombre puede incluirse en una lista de espera de trasplante de riñón para recibir un riñón de un donante fallecido.
El tiempo que debas esperar para recibir un órgano de un donante fallecido dependerá del nivel de compatibilidad entre el donante y tú, del tiempo al que te hayas sometido diálisis y hayas estado en la lista de espera de trasplante, además de la supervivencia prevista después del trasplante. Algunas personas encuentran un donante compatible en unos meses. Otras pueden esperar varios años.
Riesgos
El trasplante de riñón puede tratar la enfermedad renal avanzada y la insuficiencia renal, pero la cirugía no es una cura. Algunos tipos de enfermedad renal pueden volver a manifestarse después de un trasplante.
Los riesgos de salud relacionados con un trasplante de riñón comprenden los asociados directamente con la cirugía y el rechazo del órgano donado. Los riesgos también incluyen los efectos secundarios de los inmunosupresores, que son medicamentos antirrechazo, los cuales son necesarios para evitar que el cuerpo rechace el riñón donado.
Decidir si un trasplante de riñón es la opción correcta para ti es una decisión personal que merece una reflexión y consideración cautelosas tanto de los riesgos graves como de los beneficios. Habla sobre tu decisión con tus familiares, amigos u otros consejeros de confianza.
Complicaciones del procedimiento
La cirugía para el trasplante de riñón conlleva un riesgo de sufrir complicaciones considerables, como las que se indican a continuación:
- Coágulos de sangre y sangrado.
- Filtración proveniente del uréter u obstrucción de este, que es el conducto que une el riñón con la vejiga.
- Infección.
- Insuficiencia o rechazo del riñón donado.
- Infección o cáncer transmitidos del riñón donado.
- Ataque cardíaco, accidente cerebrovascular o muerte.
Efectos secundarios de los medicamentos antirrechazo
Después de un trasplante de riñón, tomarás medicamentos para ayudar a evitar que el organismo rechace el riñón donado. Estos medicamentos pueden causar los siguientes y diversos efectos secundarios:
- Afinamiento del hueso y daño óseo.
- Diabetes.
- Crecimiento excesivo de pelo o caída de este.
- Presión arterial alta.
- Colesterol alto.
Otros efectos secundarios posibles son los que se indican a continuación:
- Más riesgo de padecer cáncer, especialmente cáncer de piel y linfoma.
- Infección.
- Hinchazón.
- Aumento de peso.
- Acné.
Cómo te preparas
Elección de un centro de trasplante
Si el profesional de atención médica te recomienda un trasplante de riñón, se te remitirá a un centro de trasplantes. Tienes la libertad de seleccionar un centro de trasplantes por tu cuenta o elegir un centro de la lista de profesionales de atención médica de preferencia que ofrece tu compañía de seguros.
Cuando analices centros de trasplantes, se recomienda que hagas lo siguiente:
- Infórmate sobre la cantidad y los tipos de trasplantes que realiza el centro por año.
- Pregunta acerca de los índices de supervivencia de trasplante de riñón del centro de trasplantes.
- Compara las estadísticas del centro de trasplantes mediante la base de datos que mantiene el Registro Científico de Receptores de Trasplantes (SRTR, por sus siglas en inglés).
- Averigua si el centro ofrece distintos programas de donación que puedan incrementar tus posibilidades de recibir un riñón de un donante vivo.
También deberías tener en cuenta lo siguiente:
- Los costos que puedes tener antes y después del trasplante, así como durante este. Los costos pueden incluir los exámenes, la obtención de órganos, la cirugía, las hospitalizaciones y el transporte desde y hasta el centro para el procedimiento y el seguimiento.
- Otros servicios que presta el centro de trasplantes, como grupos de apoyo, coordinación de los traslados, alojamiento local durante el período de recuperación y remisiones a otros recursos.
- El compromiso del centro de mantenerse al día con las últimas tecnologías y técnicas para trasplantes, lo que significa que el programa está creciendo.
Evaluación
Una vez que hayas seleccionado un centro de trasplantes, se te evaluará con el fin de determinar si cumples con los requisitos de elegibilidad del centro para un trasplante de riñón.
El equipo del centro de trasplantes debe evaluar si:
- Estás lo suficientemente sano para someterte a una cirugía y tolerar los medicamentos posteriores al trasplante que debes tomar de por vida.
- Tienes alguna afección médica que pueda interferir en el éxito del trasplante.
- Estás dispuesto y eres capaz de tomar los medicamentos según las indicaciones y de seguir las sugerencias del equipo del trasplante.
El proceso de evaluación puede durar varios días e incluye lo siguiente:
- Un examen físico minucioso.
- Estudios por imágenes, como radiografías, resonancias magnéticas o tomografías computarizadas.
- Análisis de sangre.
- Evaluación psicológica.
- Cualquier otro análisis necesario que determine el equipo del trasplante.
Después de tu evaluación, el equipo del trasplante conversará sobre los resultados contigo y te informará si te aceptaron como candidato para el trasplante de riñón. Cada centro de trasplantes tiene sus propios criterios de elegibilidad. Si un centro de trasplantes no te acepta, puedes postularte a otros.
Lo que puedes esperar
Antes del procedimiento
Encontrar un donante compatible
Un donante de riñón puede ser un donante vivo o fallecido, emparentado o no emparentado contigo. Tu equipo del trasplante considera distintos factores cuando determina si el donante de riñón puede ser compatible contigo.
Las pruebas para determinar si un riñón donado podría ser adecuado para ti incluyen lo siguiente:
-
Determinación del grupo sanguíneo. Es preferible recibir un riñón de un donante cuyo tipo de sangre coincida con el tuyo o sea compatible.
Los trasplantes entre un donante y un receptor de grupos sanguíneos incompatibles también son posibles, pero requieren más atención médica antes y después del trasplante para reducir el riesgo de rechazo de órganos. Estos trasplantes se conocen como trasplantes de riñón con incompatibilidad ABO.
- Tipificación de tejidos. Si tu grupo sanguíneo es compatible, el siguiente paso es una prueba de tipificación de tejidos denominada tipificación de los antígenos leucocitarios humanos. En esta prueba, se comparan marcadores genéticos que aumentan la probabilidad de que el riñón trasplantado dure un largo tiempo. Si el donante es compatible significa que tienes menos probabilidades de que tu organismo rechace el órgano.
-
Pruebas de compatibilidad cruzada. La tercera y última prueba de compatibilidad implica mezclar una pequeña muestra de tu sangre con la sangre del donante en el laboratorio. Esta prueba determina si los anticuerpos en tu sangre reaccionarán contra antígenos específicos en la sangre del donante.
Un resultado negativo en el análisis de compatibilidad cruzada significa que son compatibles y que no hay tantas probabilidades de que tu organismo rechace el riñón donado. Los trasplantes de riñón con resultados positivos en las pruebas de compatibilidad cruzada también son posibles, pero requieren más tratamiento médico antes y después del trasplante para reducir el riesgo de que tus anticuerpos reaccionen contra el órgano donado.
Otros factores que tu equipo del trasplante puede considerar a fin de encontrar el mejor riñón de donante para ti son la compatibilidad de edad, el tamaño del riñón y la exposición a infecciones.
Donación de riñón en vida
Donación cruzada de órganos

Donación cruzada de órganos
En la donación cruzada de órganos, los donantes vivos y sus respectivos receptores no son compatibles para el trasplante. Sin embargo, el donante de cada par es compatible con el receptor del otro par. Si tanto los donantes como los receptores expresan su voluntad, el equipo de atención médica podrá evaluar la realización de una donación cruzada.
Cadena de donación de órganos de donantes vivos
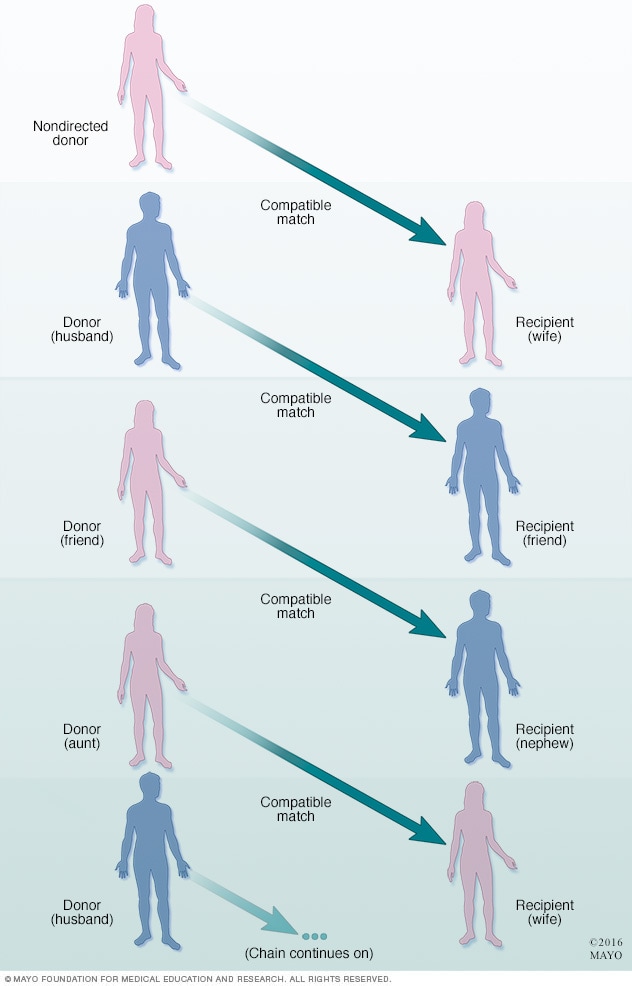
Cadena de donación de órganos de donantes vivos
Puede vincularse más de una par de donantes vivos y receptores que no sean compatibles con un donante vivo y no dirigido a fin de formar una cadena de donación para recibir órganos compatibles.
Es posible que encuentres un donante de riñón vivo dispuesto a donarte uno en lugar de esperar a que haya un riñón compatible de un donante fallecido.
Con frecuencia, lo más probable es que los familiares sean donantes vivos de riñón compatibles. Sin embargo, también son comunes los trasplantes de riñón exitosos de donantes vivos que no son familiares, como amigos, compañeros de trabajo o miembros de la comunidad religiosa.
La donación cruzada es otro tipo de donación de riñón en vida. La donación cruzada puede ser una opción para ti si el órgano de un donante vivo no es compatible o no coincide satisfactoriamente por otros motivos. En lugar de donarte un riñón directamente a ti, el donante puede darle un riñón a otra persona que sea más compatible. Luego, tú recibes un riñón compatible del donante de ese receptor.
En algunos casos, pueden vincularse más de dos pares de donantes y receptores con un donante vivo de riñón que no haya nombrado a una persona específica para recibir el riñón, denominado donante no dirigido. Los pares forman una cadena de donación, y varios receptores se benefician de la donación del donante no dirigido.
Si no hay un donante vivo compatible, tu nombre se incluirá en una lista de espera para un riñón de un donante fallecido. Como hay menos riñones disponibles que personas que esperan un trasplante, la lista de espera crece. Por lo general, el tiempo de espera para un riñón de un donante fallecido es de unos años.
Mantente saludable
Si estás esperando un riñón donado o si tu cirugía para el trasplante ya está programada, esfuérzate por mantenerte sano. Si estás sano y lo más activo posible, es más probable que estés preparado para la cirugía para el trasplante cuando llegue el momento. Esto también puede ayudar a acelerar tu recuperación de la cirugía. Esfuérzate y haz lo siguiente:
- Toma los medicamentos como te los recetaron.
- Sigue las pautas de alimentación y ejercicio.
- Asiste a todas las citas con tu equipo de atención médica.
Mantente en contacto con el equipo del trasplante y avísale si hay algún cambio significativo en tu salud. Si estás esperando un riñón donado, asegúrate de que el equipo del trasplante sepa cómo comunicarse contigo en todo momento. Mantén preparado el bolso para el hospital y organiza el transporte hasta el centro de trasplantes.
Durante el procedimiento
Trasplante de riñón
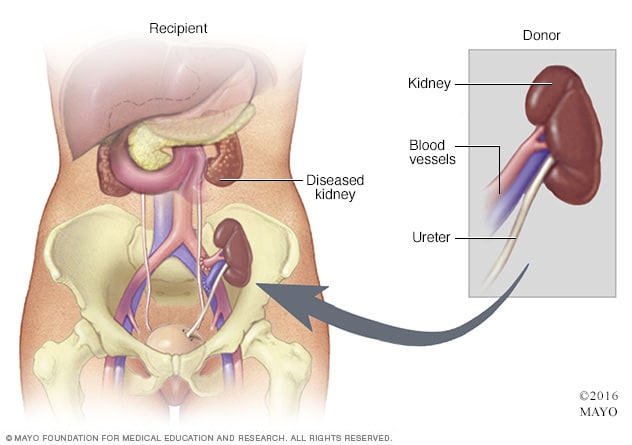
Trasplante de riñón
Durante una cirugía para el trasplante renal, el riñón del donante se coloca en la parte inferior del abdomen. Los vasos sanguíneos del riñón nuevo se unen a los vasos sanguíneos del área pélvica, justo arriba de una de las piernas. El uréter del riñón nuevo se conecta a la vejiga. A no ser que causen complicaciones, los riñones propios se dejan en su lugar. La cirugía de trasplante de riñón generalmente dura de 3 a 4 horas.
Los trasplantes de riñón se realizan con anestesia general, para que no estés despierto durante el procedimiento. El equipo quirúrgico controla tu frecuencia cardíaca, presión arterial y nivel de oxígeno en sangre durante el procedimiento.
Durante la cirugía:
- El cirujano realiza una incisión en la parte baja de un lado del abdomen y coloca el nuevo riñón. A menos que tus propios riñones estén generando complicaciones como presión arterial alta, cálculos renales, dolor o infección, se dejan en su lugar.
- Los vasos sanguíneos del nuevo riñón se conectan con los vasos sanguíneos en la parte baja del abdomen, justo por encima de una de las piernas.
- El uréter del nuevo riñón (el tubo que une el riñón con la vejiga) se conecta a la vejiga.
Después del procedimiento
Después de un trasplante de riñón, puedes esperar que ocurra lo siguiente:
-
Pasar de unos días a una semana en el hospital. Los profesionales de atención médica controlan tu afección en el área de recuperación de trasplantes del hospital para detectar señales de complicaciones.
Tu nuevo riñón producirá orina como lo hacían tus propios riñones cuando estaban sanos. Con frecuencia, esto comienza de inmediato. En ocasiones, puede llevar varios días. Es posible que necesites diálisis temporal hasta que tus nuevos riñones comiencen a funcionar correctamente.
Se pueden sentir molestias o dolor alrededor del lugar de la incisión durante la cicatrización. La mayoría de los receptores del trasplante de riñón puede volver al trabajo y a sus actividades habituales ocho semanas después del trasplante. Evita levantar objetos que pesen más de 10 libras (4,5 kg) o hacer ejercicio (excepto caminar) hasta que la herida haya cicatrizado. Por lo general, la herida se cicatriza en un plazo aproximado de seis semanas después de la cirugía.
-
Someterse a controles frecuentes mientras estés en recuperación. Después de que recibas el alta del hospital, será necesario que estés bajo observación minuciosa durante unas semanas para verificar si el nuevo riñón funciona bien y asegurarse de que tu organismo no lo rechace.
Es posible que deban realizarte análisis de sangre varias veces por semana y que deban ajustar tus medicamentos en las semanas posteriores a tu trasplante. Durante este período, si vives en otra ciudad, es posible que debas organizarte para hospedarte cerca del centro de trasplantes.
- Tomar medicamentos por el resto de tu vida. Deberás tomar varios medicamentos después de tu trasplante de riñón. Los medicamentos inmunosupresores ayudan a evitar que el sistema inmunitario ataque y rechace el nuevo riñón. Los demás medicamentos ayudan a reducir el riesgo para otras complicaciones, como las infecciones, después del trasplante.
Resultados
Luego de un trasplante con éxito de riñón, el nuevo riñón filtrará la sangre y ya no necesitarás diálisis.
Para evitar que tu organismo rechace el riñón donado, necesitarás medicamentos que inhiben el sistema inmunitario. Dado que estos medicamentos antirrechazo hacen que el organismo sea más vulnerable a las infecciones, el profesional de atención médica también puede recetar antibióticos, antivíricos y antimicóticos.
Es importante que tomes todos los medicamentos exactamente como te los recetó el profesional de atención médica. Tu organismo puede rechazar el nuevo riñón si te saltas los medicamentos incluso por un período corto. Comunícate con tu equipo del trasplante de inmediato si sufres efectos secundarios que te impiden tomar los medicamentos.
Luego del trasplante, asegúrate de realizarte autocontroles de la piel y de acudir a controles con un dermatólogo para detectar un posible cáncer de piel. Además, se recomienda mantenerse actualizado con los demás exámenes de detección de cáncer.
Índices de éxito del trasplante de riñón
Los índices de supervivencia de los receptores de trasplantes de riñón en los centros de trasplantes de EE. UU. se pueden consultar en línea en el sitio web del Registro Científico de Receptores de Trasplantes (SRTR, por sus siglas en inglés).
Si el nuevo riñón falla, puedes retomar la diálisis o considerar un segundo trasplante. También podrías elegir suspender el tratamiento. Si decides suspender el tratamiento, el profesional de atención médica te puede dar medicamentos para ayudar a aliviar tus síntomas. Esta decisión depende de tu estado de salud actual, tu capacidad para resistir la cirugía y tus expectativas acerca de mantener una cierta calidad de vida.
Estudios clínicos
Explora los estudios de Mayo Clinic de pruebas y procedimientos para ayudar a prevenir, detectar, tratar o controlar las afecciones.
Afrontamiento y apoyo
Es posible que te sientas ansioso o abrumado mientras esperas recibir un trasplante; o bien que sientas temor sobre un posible rechazo, la vuelta al trabajo u otros aspectos después de un trasplante. Buscar apoyo de amigos y familiares podría ayudarte a enfrentar este período estresante.
El equipo del trasplante también puede ayudarte con otros recursos útiles y estrategias de afrontamiento durante el proceso del trasplante, como los que se indican a continuación:
- Unirse a un grupo de apoyo para receptores de trasplantes. Hablar con otras personas que han tenido tu misma experiencia puede calmar los temores y aliviar la ansiedad.
- Compartir tus experiencias en las redes sociales. Hablar con otras personas que han tenido una experiencia similar puede ayudarte a adaptarte a la nueva situación.
- Buscar servicios de rehabilitación. Si vuelves a trabajar, es posible que tu trabajador social pueda conectarte con los servicios de rehabilitación provistos por el departamento de rehabilitación vocacional de tu estado.
- Fijar metas y expectativas realistas. Reconoce que la vida después del trasplante puede no ser igual a la vida antes del trasplante. Tener expectativas realistas sobre los resultados y el tiempo de recuperación puede ayudar a reducir el estrés.
- Informarte. Obtén toda la información que puedas sobre el procedimiento y haz preguntas sobre lo que no entiendes. El conocimiento es poder.
Dieta y nutrición
Después del trasplante de riñón, es posible que debas ajustar tu alimentación para mantener el nuevo riñón sano y en buen funcionamiento. Sin embargo, tendrás menos restricciones alimenticias que alguien que se somete a diálisis.
El equipo del trasplante cuenta con un dietista, que es un especialista en nutrición, el que puede considerar tus necesidades de nutrición y dieta. Tu dietista puede responder cualquier pregunta que tengas después del trasplante.
Algunos de tus medicamentos pueden aumentar tu apetito, lo que puede facilitar el aumento de peso. Trata de alcanzar y mantener un peso saludable mediante la dieta y el ejercicio. Mantener un peso saludable es tan importante para los receptores de trasplantes como lo es para todos los demás, a fin de reducir el riesgo de enfermedad cardíaca, presión arterial alta y diabetes.
Es posible que tengas que llevar un registro de cuántas calorías consumes o limitar los alimentos con alto contenido de azúcar y grasa.
El dietista también puede brindarte varias opciones de alimentos saludables e ideas para aplicar en tu plan de nutrición. Tu dietista puede recomendarte lo siguiente:
- Comer, al menos, cinco porciones de frutas y verduras al día.
- Evitar el pomelo (toronja) y el jugo de pomelo debido al efecto que tienen en un grupo de medicamentos inmunosupresores, denominados inhibidores de la calcineurina.
- Incluir suficiente fibra en la alimentación diaria.
- Beber leche con bajo contenido en grasa o consumir otros productos lácteos con bajo contenido en grasa. Esto es importante para mantener niveles óptimos de calcio y fósforo.
- Comer carnes magras, aves de corral y pescado.
El dietista también te puede recomendar lo siguiente:
- Seguir una dieta baja en sal y grasa.
- Seguir las pautas de seguridad alimentaria.
- Mantenerse hidratado y beber la cantidad suficiente de agua y otros líquidos todos los días.
Ejercicio
Una vez que te recuperes de la cirugía para el trasplante, intenta que el ejercicio y la actividad física formen parte de tu vida cotidiana a fin de continuar mejorando tu salud física y mental en general.
Luego del trasplante, el ejercicio regular ayuda a aumentar los niveles de energía y la fuerza. Además, te ayuda a conservar un peso saludable, reducir el estrés y evitar complicaciones comunes después del trasplante, como la presión arterial alta y los niveles altos de colesterol.
Probablemente, el equipo del trasplante te recomendará un programa de actividad física ajustado a tus necesidades y metas personales.
Después del trasplante, intenta caminar tanto como puedas. Empieza poco a poco a incorporar más actividad física en tu vida diaria. Plantéate el objetivo de realizar, al menos, 30 minutos de ejercicio moderado cinco días a la semana.
Puedes caminar, andar en bicicleta, nadar, realizar entrenamiento de fortalecimiento muscular de bajo impacto y otras actividades físicas que disfrutes como parte de un estilo de vida saludable y dinámico tras un trasplante. Asegúrate de comunicarte con el equipo del trasplante antes de comenzar o cambiar tu rutina de ejercicios después del trasplante.
Sept. 05, 2025