Descripción general
Los fibromas uterinos son tumores comunes del útero. Suelen aparecer durante los años en que generalmente se puede producir un embarazo y dar a luz. Los fibromas uterinos no son un cáncer, y casi nunca se convierten en cáncer. Tampoco están vinculados con un mayor riesgo de tener otros tipos de cáncer en el útero. También se conocen como leiomioma o mioma.
Los fibromas varían en cantidad y tamaño. Puedes tener un solo fibroma o más de uno. Algunos de estos tumores son demasiado pequeños para apreciarlos a simple vista. Otros pueden crecer hasta tener el tamaño de una toronja o ser más grandes. Un fibroma que crece mucho puede afectar la parte interior y exterior del útero. En casos extremos, algunos fibromas crecen tanto como para llenar la pelvis o la zona del estómago. Pueden hacer que la persona parezca embarazada.
Muchas personas tienen fibromas uterinos en algún momento de su vida. Sin embargo, es posible que no sepas que los tienes, porque a menudo no causan síntomas. Es posible que tu profesional de atención médica descubra fibromas durante un examen pélvico o una ecografía para el embarazo.
Productos y servicios
Síntomas
Ubicaciones de fibromas
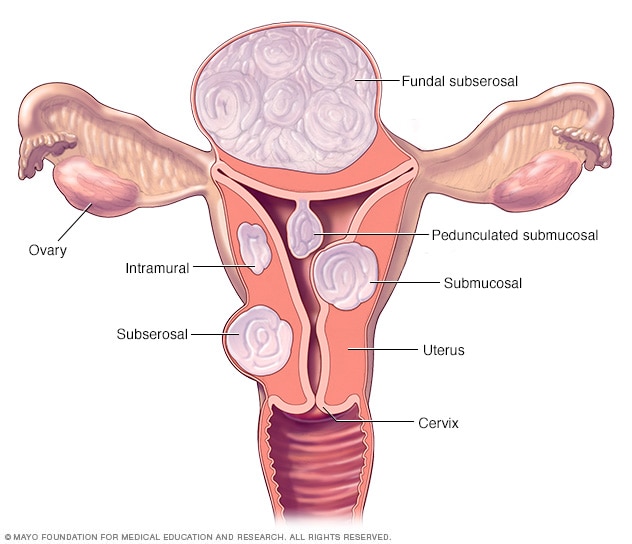
Ubicaciones de fibromas
Existen tres tipos principales de fibromas uterinos. Los fibromas intramurales crecen dentro de la pared muscular uterina. Los fibromas submucosos sobresalen dentro de la cavidad uterina. Los fibromas subserosos se proyectan por fuera del útero. Algunos fibromas submucosos o subserosos pueden ser pediculados. Esto significa que cuelgan de un tallo dentro o fuera del útero.
Muchas personas que tienen fibromas uterinos no presentan ningún síntoma. En las personas que sí tienen, los síntomas pueden verse influenciados por la ubicación, el tamaño y el número de fibromas.
Los síntomas más frecuentes de los fibromas uterinos son los siguientes:
- Sangrado menstrual abundante o períodos menstruales dolorosos.
- Períodos menstruales más largos o frecuentes.
- Presión o dolor pélvico.
- Micción frecuente o problemas para orinar.
- Crecimiento de la zona del estómago.
- Estreñimiento.
- Dolor en la zona del estómago o en la parte baja de la espalda, o dolor durante las relaciones sexuales.
En pocas ocasiones, los fibromas pueden causar un dolor repentino e intenso cuando superan su riego sanguíneo y comienzan a morir.
Los fibromas suelen agruparse por su ubicación. Los fibromas intramurales crecen dentro de la pared muscular del útero. Los fibromas submucosos sobresalen dentro de la cavidad uterina. Los fibromas subserosos se forman por fuera del útero.
Cuándo debes consultar con un médico
Visita al médico si tienes lo siguiente:
- Dolor pélvico que no desaparece.
- Períodos menstruales abundantes o dolorosos que limitan lo que puedes hacer.
- Manchas o sangrado entre períodos menstruales.
- Problemas para vaciar la vejiga.
- Cansancio y debilidad continuos, que pueden ser síntomas de anemia, es decir, un nivel bajo de glóbulos rojos.
Busca atención médica de inmediato si tienes sangrados vaginales intensos o dolor pélvico agudo que aparece rápidamente.
Causas
No se sabe cuál es la causa exacta del fibroma uterino, pero estos pueden ser algunos factores:
- Cambios genéticos. Muchos fibromas contienen cambios en los genes que difieren de los de las células típicas del músculo uterino.
-
Hormonas. Dos hormonas llamadas estrógeno y progesterona hacen que el tejido que recubre el interior del útero se engrose durante cada ciclo menstrual para prepararse para el embarazo. Estas hormonas también parecen contribuir al crecimiento de los fibromas.
Los fibromas contienen más células a las que se unen el estrógeno y la progesterona que las células musculares típicas del útero. Los fibromas tienden a reducirse después de la menopausia debido a un descenso de los niveles hormonales.
- Otros factores de crecimiento. Las sustancias que ayudan al cuerpo a mantener los tejidos, como el factor de crecimiento similar a la insulina, pueden afectar el crecimiento de los fibromas.
- Matriz extracelular. Es el material que hace que las células se peguen, como el cemento entre los ladrillos. La matriz extracelular aumenta en los fibromas y los hace fibrosos. La matriz extracelular también almacena los factores de crecimiento y causa cambios biológicos en las propias células.
Los médicos creen que los fibromas uterinos pueden desarrollarse a partir de una célula madre en el tejido muscular liso del útero. Una sola célula se divide una y otra vez. Con el tiempo se convierte en una masa firme y gomosa distinta del tejido cercano.
Los patrones de crecimiento de los fibromas uterinos varían: pueden crecer lenta o rápidamente, o pueden permanecer del mismo tamaño. Algunos fibromas pasan por períodos de crecimiento acelerado y otros se encogen por sí solos.
Los fibromas que se forman durante el embarazo pueden reducirse o desaparecer después del embarazo, a medida que el útero vuelve a su tamaño habitual.
Factores de riesgo
Existen pocos factores de riesgo conocidos para los fibromas uterinos, aparte de ser una persona en edad reproductiva. Estos incluyen los siguientes:
- Raza. Todas las personas en edad reproductiva que han nacido mujeres pueden desarrollar fibromas. Las personas de piel negra son más propensas a tener fibromas que las personas de otros grupos raciales. Las personas de piel negra tienen fibromas a edades más tempranas que las de piel blanca. También es probable que tengan más fibromas o que estos sean más grandes, junto con peores síntomas, que las personas de piel blanca.
- Antecedentes familiares. Si tu madre o hermana tuvieron fibromas, corres mayor riesgo de presentarlos.
- Otros factores. El inicio de la menstruación antes de los 10 años; la obesidad; un bajo nivel de vitamina D; una dieta rica en carne roja y baja en verduras, frutas y lácteos; y el consumo de alcohol, incluida la cerveza, parecen aumentar el riesgo de presentar fibromas.
Complicaciones
A menudo, los fibromas uterinos no son peligrosos. Pero pueden causar dolor y derivar en complicaciones. Estas incluyen una disminución de los glóbulos rojos que se denomina anemia. Esta afección puede causar fatiga por una gran pérdida de sangre. Si sangras mucho durante la menstruación, tu médico puede indicar que tomes un suplemento de hierro para evitar o ayudar a controlar la anemia. A veces, una persona con anemia necesita recibir sangre de un donante, lo que se conoce como transfusión, debido a la pérdida de sangre.
Embarazo y fibromas
Por lo general, los fibromas no interfieren en el proceso de embarazarse. Sin embargo, algunos fibromas, especialmente los de tipo submucoso, podrían causar infertilidad o pérdida del embarazo.
Los fibromas también pueden aumentar el riesgo de ciertas complicaciones del embarazo. Estas incluyen:
- Desprendimiento de placenta, que ocurre cuando la placenta, que es el órgano que aporta oxígeno y nutrientes al bebé, se separa de la pared interna del útero.
- Restricción del crecimiento fetal, que ocurre cuando el feto no crece según lo esperado.
- Parto prematuro, que es cuando el bebé nace antes de tiempo, antes de la semana 37 de embarazo.
Prevención
Los investigadores siguen estudiando las causas de los fibromas. Sin embargo, se necesita más investigación sobre cómo prevenirlos. Puede que no sea posible prevenir los fibromas uterinos. Pero solo un pequeño porcentaje de estos tumores necesita tratamiento.
Podrías reducir el riesgo de tener fibromas con cambios saludables en tu estilo de vida. Intenta mantener un peso saludable. Haz ejercicio de forma regular. Y sigue una alimentación equilibrada con mucha fruta y verdura.
Algunas investigaciones indican que las píldoras anticonceptivas o los anticonceptivos gestagénicos de acción prolongada pueden reducir el riesgo de fibromas. Pero el uso de píldoras anticonceptivas antes de los 16 años puede estar relacionado con un riesgo mayor.