Diagnóstico
Un profesional de atención médica puede pedirte información sobre tus síntomas y tus antecedentes médicos.
Es posible que te hagan un examen físico.
También es posible que necesites una prueba por imágenes para ayudar a detectar el problema.
Estudios por imágenes
Estas son algunas de esas pruebas:
-
Radiografías.
Una radiografía de la espalda puede revelar cambios óseos que podrían estar estrechando el espacio dentro del canal espinal.
Cada radiografía implica una pequeña dosis de radiación.
-
Resonancia magnética.
La resonancia magnética usa poderosos imanes y ondas radioeléctricas para crear imágenes detalladas de tejido duro y blando.
Esta prueba puede detectar daños en los discos y los ligamentos.
También puede mostrar si hay presencia de tumor.
-
Tomografía computarizada.
Si no puedes hacerte una resonancia magnética, puede que sea necesario que te hagas una tomografía computarizada.
Esta prueba combina imágenes de rayos X tomadas desde diferentes ángulos.
En una mielografía por tomografía computarizada, se inyecta una sustancia de contraste para resaltar la médula espinal y los nervios.
Esto puede mostrar hernias de disco, espolones óseos y tumores.
Más información
Tratamiento
El tratamiento para la estenosis espinal depende de la gravedad de los síntomas.
Medicamentos
El profesional de atención médica puede recetarte lo siguiente:
-
Antiinflamatorios no esteroides.
Si los analgésicos comunes no alivian lo suficiente, los antiinflamatorios no esteroides con receta médica pueden ser útiles.
-
Antidepresivos.
Las dosis nocturnas de antidepresivos tricíclicos, como la amitriptilina, pueden ayudar a aliviar el dolor crónico.
-
Medicamentos anticonvulsivos.
Algunos medicamentos anticonvulsivos, como la gabapentina (Neurontin, Gralise), se utilizan para reducir el dolor causado por las lesiones nerviosas.
-
Opioides.
Los medicamentos como la oxicodona (Oxycontin, Roxicodone y otros) pueden tomarse pero pueden generar adicción.
Fisioterapia
Un fisioterapeuta puede enseñarte ejercicios para ayudarte a lo siguiente:
- Aumentar la fuerza y resistencia.
- Mantener la flexibilidad y la estabilidad de la columna vertebral.
- Mejorar el equilibrio.
Inyecciones con esteroides
Las raíces nerviosas se pueden irritar e hinchar en el lugar donde han estado comprimidas.
Inyectar un medicamento esteroide alrededor del nervio pinzado puede ayudar a reducir la inflamación y aliviar un poco el dolor.
Sin embargo, es posible que las inyecciones de esteroides no sean la mejor opción para la estenosis espinal.
En algunos estudios se ha demostrado que las inyecciones combinadas de esteroides y un anestésico no son más eficaces para aliviar el dolor de espalda que las inyecciones únicamente de un anestésico.
Esto es importante debido a que los esteroides pueden causar efectos secundarios graves.
Las infiltraciones con esteroides reiteradas pueden debilitar los huesos, tendones y ligamentos cercanos.
Es por eso que, con frecuencia, se debe esperar varios meses antes de recibir otra inyección con esteroides.
Procedimiento con aguja para ligamentos engrosados
A veces, el ligamento de la parte posterior de la parte inferior de la columna vertebral, también conocida como columna lumbar, se engrosa demasiado.
Los instrumentos similares a una aguja que se insertan a través de la piel pueden extraer una parte del ligamento.
Esto puede hacer que se forme más espacio en el canal espinal para reducir la presión en las raíces nerviosas.
Es posible que te administren medicamentos que te ayudarán a relajarte durante el procedimiento.
Muchas personas pueden irse a casa el mismo día.
Cirugía
Laminectomía lumbar
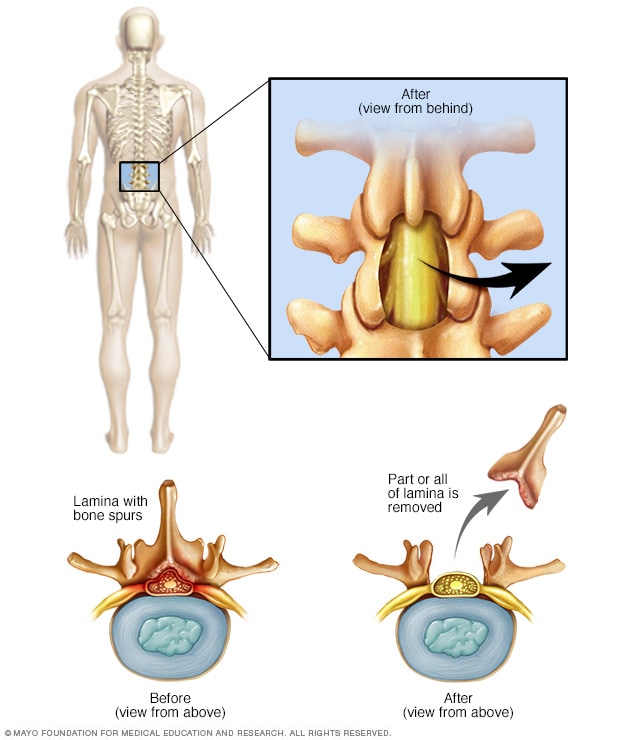
Laminectomía lumbar
En una laminectomía lumbar, se extirpa la lámina, es decir, la parte posterior de una vértebra de la región lumbar. De este modo, se amplía el espacio en el canal espinal.
Laminectomía cervical
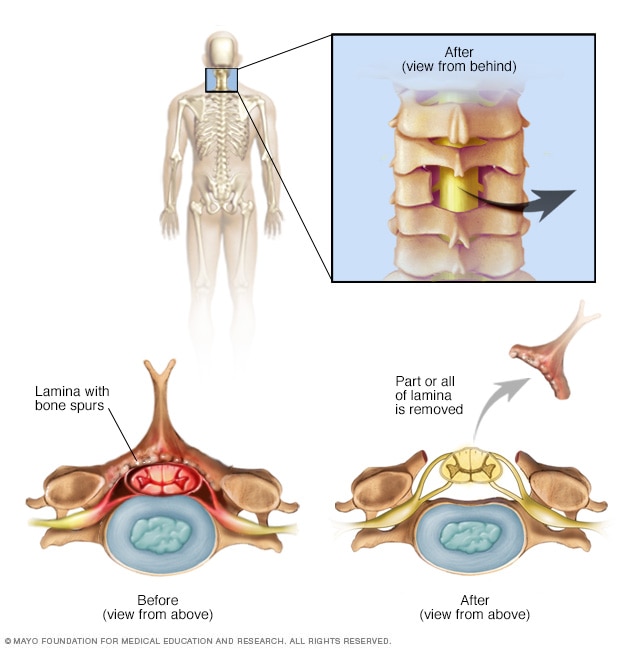
Laminectomía cervical
En una laminectomía cervical, se extirpa la lámina, es decir, la parte posterior de una vértebra del cuello. De este modo, se amplía el espacio en el canal espinal.
Laminotomía
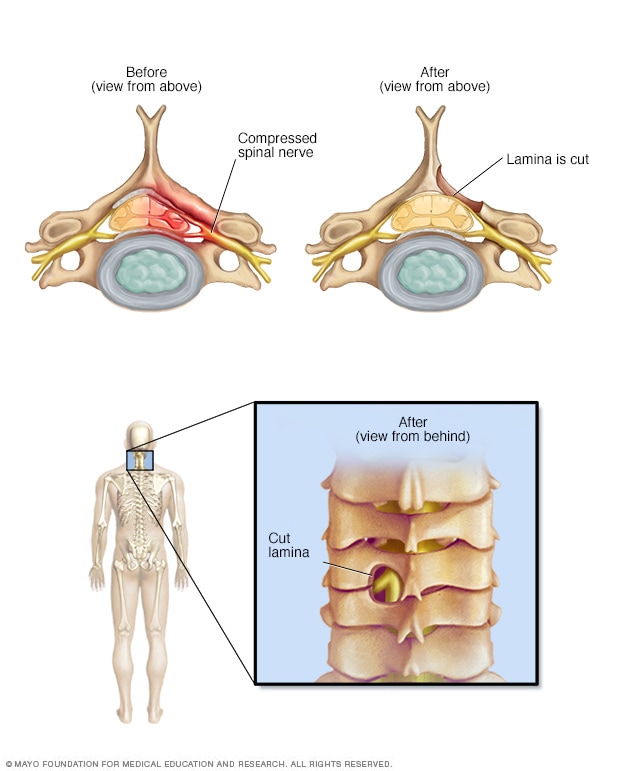
Laminotomía
Una laminectomía extrae solo una parte de la lámina, la parte posterior de una vértebra. Este procedimiento consiste en realizar una perforación que tenga el tamaño suficiente para aliviar la presión en un sitio específico. Si bien la imagen muestra esta cirugía en el cuello, también se puede realizar en la columna lumbar.
Laminoplastia
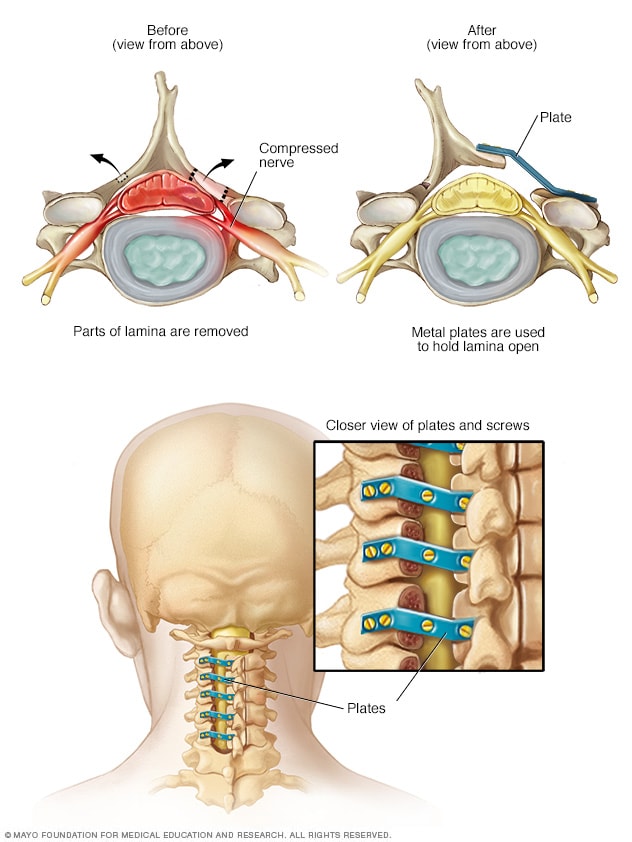
Laminoplastia
La laminoplastia se realiza solamente en las vértebras del cuello. Consiste en incrementar el espacio dentro del canal espinal creando una bisagra en la lámina, a parte posterior de una vértebra. Para unir el espacio en la sección abierta de la columna vertebral, se utilizan elementos metálicos.
Entre las posibles cirugías para ampliar el espacio dentro del canal espinal, se incluyen las siguientes:
-
Laminectomía.
Durante esta cirugía, se extrae la parte trasera de la vértebra afectada.
Esta parte del hueso se llama lámina.
Este proceso alivia la presión en los nervios debido a que agranda el espacio que los rodea.
A veces, es posible que sea necesario unir esa vértebra con otras vértebras cercanas usando piezas metálicas y un injerto óseo.
-
Laminotomía.
Durante esta cirugía, solo se extrae una parte de la lámina.
El cirujano hace una perforación lo suficientemente grande como para aliviar la presión en un punto específico.
-
Laminoplastia.
Esta cirugía solo se lleva a cabo en las vértebras del cuello.
Consiste en agrandar el espacio dentro del canal espinal mediante la creación de una bisagra en la lámina.
Para unir el espacio en la sección abierta de la columna vertebral, se utilizan elementos metálicos.
En la mayoría de los casos, estas operaciones ayudan a reducir los síntomas de la estenosis espinal.
Sin embargo, en ocasiones, es posible que los síntomas continúen o empeoren después de la cirugía.
Los riesgos quirúrgicos incluyen los siguientes:
- Infección.
- Coágulo sanguíneo en una vena de la pierna
- Desgarro en la membrana que recubre la médula espinal.
Más información
Estudios clínicos
Explora los estudios de Mayo Clinic que ensayan nuevos tratamientos, intervenciones y pruebas para prevenir, detectar, tratar o controlar esta afección.
Estilo de vida y remedios caseros
Tu profesional de atención médica puede recomendar lo siguiente:
-
Analgésicos.
Los medicamentos que puedes comprar sin receta médica, como aspirina, ibuprofeno (Advil, Motrin IB, otros), naproxeno sódico (Aleve, otros) y acetaminofén (Tylenol, otros), pueden ayudar a reducir el dolor y la inflamación.
-
Pérdida de peso.
Perder el exceso de peso puede disminuir el dolor ya que elimina un poco de tensión de la región lumbar.
-
Hacer ejercicio.
Los ejercicios de estiramiento y fortalecimiento pueden ayudar a aliviar los síntomas.
Habla con tu equipo de atención médica sobre los ejercicios que son seguros para hacer en casa.
-
Dispositivos de ayuda para caminar.
Además de brindar estabilidad, los bastones y andadores pueden ayudar a aliviar el dolor, ya que permiten que te inclines hacia adelante al caminar.
Medicina alternativa
La medicina integral y las terapias alternativas pueden combinarse con tratamientos convencionales para ayudarte a sobrellevar el dolor de la estenosis espinal.
Estos son algunos ejemplos:
- Masoterapia.
- Tratamiento quiropráctico.
- Acupuntura.
Preparación para la consulta
En ese caso, es posible que te remitan a un neurólogo, que es un médico especialista en trastornos del sistema nervioso.
En función de la gravedad de tus síntomas, puede que también necesites consultar a un cirujano especializado en columna vertebral, que puede ser un neurocirujano o un cirujano ortopédico.
Qué puedes hacer
Antes de la cita médica, quizás quieras preparar una lista de respuestas a las siguientes preguntas:
- ¿Cuándo notaste por primera vez este problema?
- ¿Ha empeorado con el tiempo?
- ¿Tu padre y madre o hermanos y hermanas han tenido síntomas similares alguna vez?
- ¿Tienes otros problemas de salud?
- ¿Qué medicamentos o suplementos tomas habitualmente?
- ¿Qué cirugías de la columna vertebral o inyecciones has tenido y recibido?
Qué esperar del médico
El profesional de atención médica podría hacerte las siguientes preguntas:
- ¿Sientes dolor?
¿Dónde?
- ¿Hay alguna posición específica que alivie el dolor o lo empeore?
- ¿Sientes debilidad, entumecimiento u hormigueo?
- ¿Te sientes más torpe últimamente?
- ¿Tuviste alguna dificultad para controlar los intestinos o la vejiga?
- ¿Qué tratamientos probaste hasta ahora?
Nov. 07, 2024