Diagnóstico
Buscar la causa de la enfermedad pulmonar intersticial puede ser un desafío, y algunas veces no se puede encontrar la causa. Muchas afecciones caen dentro de la categoría de enfermedad pulmonar intersticial. Además, los síntomas de una amplia variedad de enfermedades pueden ser similares a los de la enfermedad pulmonar intersticial. Los profesionales de atención médica deben descartar estas afecciones antes de realizar un diagnóstico.
Es posible que necesites algunas de las siguientes pruebas.
Análisis de laboratorio
- Análisis de sangre. Algunos hemogramas pueden detectar proteínas, anticuerpos y otros marcadores de enfermedades autoinmunitarias o respuestas inflamatorias a exposiciones ambientales, como las que causan los mohos o la proteína de las aves.
Pruebas de diagnóstico por imágenes
- Tomografía computarizada, también denominada TC. Esta prueba por imágenes es la clave del diagnóstico de enfermedad pulmonar intersticial. Algunas veces es la primera prueba del diagnóstico. Los escáneres de TC producen imágenes en 3D de las estructuras internas. Una tomografía computarizada de alta resolución puede ser especialmente útil para calcular cuánto daño pulmonar hay. Puede mostrar detalles de la fibrosis, lo que puede ayudar a estrechar el diagnóstico y guiar las decisiones de tratamiento.
- Ecocardiograma. El ecocardiograma utiliza ondas sonoras para visualizar el corazón. Puede producir imágenes estáticas de las estructuras del corazón, así como videos en los que se observa el crecimiento. Esta prueba puede medir la cantidad de presión del lado derecho del corazón.
Pruebas funcionales respiratorias
Espirómetro
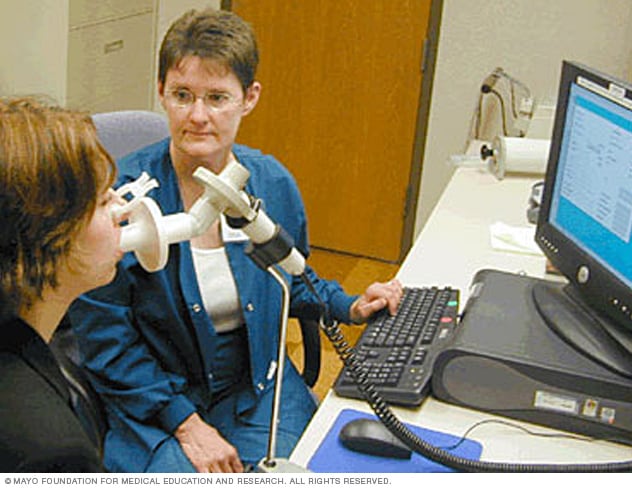
Espirómetro
Un espirómetro es un dispositivo de diagnóstico que mide la cantidad de aire que se puede inhalar y exhalar y el tiempo que lleva exhalar completamente después de una respiración profunda.
- Espirometría y capacidad de difusión. Para esta prueba, tienes que exhalar rápida y enérgicamente a través de un tubo conectado a una máquina. Esta máquina mide cuánto aire pueden retener los pulmones, y cuánto aire sale de estos. También mide con qué facilidad puede moverse el oxígeno desde los pulmones hacia el torrente sanguíneo.
- Oximetría. Un dispositivo pequeño se coloca en uno de los dedos para medir el nivel de oxígeno de la sangre. Esta prueba puede realizarse en reposo o con actividad para controlar el curso de la enfermedad pulmonar y determinar su gravedad.
Análisis del tejido pulmonar
En ocasiones, las enfermedades pulmonares pueden diagnosticarse tan solo analizando una pequeña cantidad de tejido pulmonar en un laboratorio (lo que se conoce como biopsia).
El médico u otro profesional de atención médica puede tomar una muestra de tejido con uno de los siguientes métodos:
- Broncoscopía. En este procedimiento, el profesional de atención médica extrae muestras muy pequeñas de tejido, normalmente no más grandes que la cabeza de un alfiler. Esto se lleva a cabo con una pequeña sonda flexible, llamada broncoscopio, que se introduce por la boca o la nariz hasta los pulmones. Los riesgos de las broncoscopías generalmente son menores, es decir dolor de garganta por un tiempo breve y ronquera debido al broncoscopio. Sin embargo, las muestras de tejido algunas veces son demasiado pequeñas para el diagnóstico.
- Lavado broncoalveolar. En este procedimiento, el médico inyecta en una sección del pulmón y a través del broncoscopio alrededor de una cucharada de solución salina estéril, y luego la succiona de inmediato. La solución que se extrae contiene células de los sacos de aire. Aunque el lavado broncoalveolar obtiene muestras de un área más grande de los pulmones que otros procedimientos, es posible que no deje suficiente información para descubrir qué causa fibrosis pulmonar.
- Biopsia quirúrgica. Si bien este es un procedimiento más invasivo con posibles complicaciones, a menudo es la única manera de obtener una muestra de tejido lo suficientemente grande como para hacer un diagnóstico correcto. Para esta prueba se utiliza anestesia general. Los instrumentos quirúrgicos y una pequeña cámara de video se insertan a través de las incisiones entre las costillas. La cámara permite que el cirujano vea los pulmones en un monitor de video mientras extrae de ellos las muestras de tejido.
Más información
Tratamiento
La cicatrización pulmonar que se produjo en la enfermedad pulmonar intersticial no se puede revertir, y el tratamiento no siempre evita que empeore la enfermedad. Algunos tratamientos pueden mejorar los síntomas por poco tiempo o demorar la enfermedad. Otros ayudan a mantener la calidad de vida.
Debido a que muchos tipos diferentes de enfermedades de cicatrización no tienen tratamientos comprobados ni aprobados, los ensayos clínicos pueden ser una opción para recibir un tratamiento experimental.
Medicamentos
Actualmente hay en curso investigaciones exhaustivas para buscar opciones de tratamiento para tipos específicos de enfermedad pulmonar intersticial. El tratamiento puede variar según la causa de la enfermedad pulmonar intersticial y qué daño se produjo en los pulmones. En base a la evidencia científica más reciente, el profesional de atención médica puede recomendarte lo siguiente:
- Corticoides. En primer lugar, muchas personas diagnosticadas con enfermedad pulmonar intersticial reciben tratamiento con corticoides, como prednisona (Prednisone Intensol, Rayos). Algunas veces, las personas reciben tratamiento con otros fármacos que inhiben el sistema inmunitario. Según la causa de la enfermedad pulmonar intersticial, estos medicamentos pueden hacerla más lenta o incluso evitar que empeore.
- Medicamentos que retrasan el empeoramiento de la fibrosis pulmonar idiopática. Pirfenidona (Esbriet) y nintedanib (Ofev) son medicamentos que pueden demorar el ritmo con el que empeora la enfermedad pulmonar idiopática. Ofev también se aprobó para personas que tienen fibrosis pulmonar que empeora debido a otros tipos de enfermedad pulmonar intersticial. Son comunes los efectos secundarios de ambos fármacos. Habla con tu profesional de atención médica sobre las ventajas y desventajas de estos tipos de medicamentos.
- Los medicamentos que reducen la acidez estomacal también aumentan el riesgo. La enfermedad por reflujo gastroesofágico, también conocida como GERD, afecta a la mayoría de las personas con fibrosis pulmonar idiopática. La enfermedad por reflujo gastroesofágico está relacionada con el empeoramiento del daño pulmonar. Si tienes síntomas de reflujo ácido, tu profesional de atención médica puede recetarte maneras de tratar la enfermedad por reflujo gastroesofágico que reducen el ácido estomacal.
Oxigenoterapia
La aplicación de oxígeno no puede detener el daño al pulmón, pero puede realizar lo siguiente:
- Facilitar la respiración al hacer ejercicio.
- Evitar o disminuir las complicaciones de tener niveles bajos de oxígeno en la sangre.
- Disminuir la presión arterial del lado derecho del corazón.
- Mejorar el sueño y el sentido de bienestar.
Hay más probabilidades de que recibas oxígeno mientras duermes o haces ejercicio, aunque algunas personas pueden necesitarlo todo el tiempo.
Rehabilitación pulmonar
El objetivo de la rehabilitación pulmonar es mejorar la función y tener una vida plena y satisfactoria. Es por ello que el programa de rehabilitación pulmonar se focaliza en lo siguiente:
- Infórmate más sobre tu enfermedad pulmonar.
- Ejercita, de manera que puedas estar más activo físicamente durante períodos más extensos.
- Las técnicas de respiración que aumentan la eficacia de los pulmones.
- Apoyo emocional.
- Asesoramiento alimenticio.
Cirugía
El trasplante de pulmón puede ser una opción de último recurso para personas con enfermedad pulmonar intersticial grave que no obtuvieron resultados con otras opciones de tratamiento.
Estudios clínicos
Explora los estudios de Mayo Clinic que ensayan nuevos tratamientos, intervenciones y pruebas para prevenir, detectar, tratar o controlar esta afección.
Estilo de vida y remedios caseros
Debes estar involucrado de forma activa en tu propio tratamiento y mantenerte lo más saludable posible para convivir con la enfermedad pulmonar intersticial. Por ese motivo, es importante lo siguiente:
- Infórmate sobre tu enfermedad. Conocer la afección que tienes y cómo se puede tratar puede ayudarte a decidir sobre la atención médica. Los familiares y los amigos también pueden aprender sobre tus necesidades.
- Deja de fumar. Si tienes una enfermedad pulmonar, lo mejor que puedes hacer es dejar de fumar. Habla con tu profesional de atención médica acerca de opciones para dejarlo, incluidos programas para dejar de fumar. Estos programas emplean varias técnicas probadas para ayudar a las personas a dejar de fumar. Además, debido a que ser fumador pasivo también puede ser perjudicial para los pulmones, no permitas que otras personas fumen a tu alrededor.
- Evita la exposición en el trabajo o mientras practicas tus pasatiempos. Siempre que sea posible, mantente alejado de las sustancias que pueden irritarte los pulmones. Pide información y orientación a tu profesional de atención médica.
- Aliméntate bien. Si tienes enfermedad pulmonar, puedes perder peso debido a que no es cómodo comer y debido a la energía adicional necesaria para respirar. Intenta comer una dieta nutricionalmente rica, con una cantidad suficiente de calorías. Un dietista puede darte más pautas sobre alimentación saludable.
- Vacúnate. Las infecciones respiratorias pueden empeorar los síntomas de la enfermedad pulmonar intersticial. Asegúrate de vacunarte contra la neumonía y la gripe todos los años.
Estrategias de afrontamiento y apoyo
Vivir con una enfermedad pulmonar crónica es difícil tanto a nivel emocional como físico. Es posible que debas modificar tus actividades y rutinas cotidianas (en ocasiones de manera radical) a medida que los problemas respiratorios empeoran o las necesidades de cuidado de la salud se vuelven prioridad en tu vida. Los sentimientos de temor, ira y tristeza son normales cuando sufres por la pérdida de tu antigua vida y te preocupas acerca de lo que les espera en el futuro a ti y a tu familia.
Comparte tus sentimientos con tus seres queridos y con el profesional de atención médica. Hablar abiertamente puede ayudarte a ti y a tus seres queridos a enfrentar los desafíos emocionales de tu enfermedad. Además, la comunicación clara les ayudará a ti y a tu familia a elaborar un plan eficaz para tus necesidades si la enfermedad avanza.
Piensa en unirte a un grupo de apoyo, donde puedas hablar con personas que se enfrentan a problemas como el tuyo. Los miembros del grupo pueden compartir estrategias de afrontamiento, intercambiar información sobre nuevos tratamientos o simplemente escucharse cuando expresan sus sentimientos. Si el grupo no te es de ayuda, quizás quieras hablar con un asesor en reuniones individuales.
Preparación para la consulta
Es probable que primero consultes con tu profesional de atención médica familiar sobre los síntomas. El profesional de atención médica familiar puede remitirte a un neumólogo, un médico que se especializa en enfermedad pulmonar.
Qué puedes hacer
Antes de tu cita médica, se recomienda que prepares respuestas a las siguientes preguntas:
- ¿Cuáles son tus síntomas y cuándo comenzaron?
- ¿Te están tratando por otras enfermedades?
- ¿Qué medicamentos y suplementos has tomado durante los últimos cinco años, ya sean de venta libre o drogas ilegales?
- ¿Qué tipos de trabajo has tenido, aunque sea por unos meses?
- ¿Los miembros de tu familia tuvieron una enfermedad pulmonar duradera de algún tipo?
- ¿Recibiste alguna vez quimioterapia o radioterapia contra el cáncer?
Informa a tu neumólogo si te realizaron radiografías de tórax, tomografías computarizadas u otras pruebas de manera que los profesionales de atención médica puedan solicitar los resultados antes de tu visita. Las imágenes son más importantes que el informe en sí. El neumólogo puede realizar un diagnóstico al comparar una prueba por imágenes anterior con una prueba actual.
Qué esperar del médico
El médico u otro profesional de atención médica también puede hacerte alguna de estas preguntas:
- ¿Los síntomas ocurren en forma continua, o aparecen y desaparecen?
- ¿Tuviste recientemente contacto con aires acondicionados, humidificadores, piletas, jacuzzis, o alfombras y paredes dañadas por el agua?
- ¿Tienes de mascota algún pájaro o tienes algunos elementos que contengan plumas, como almohadas o edredones?
- ¿Estás expuesto a moho o polvo de construcción en tu hogar o en otros lugares donde pases demasiado tiempo?
- ¿Le diagnosticaron una afección pulmonar a algún familiar, amigo o compañero de trabajo?
- ¿Tienes antecedentes familiares de enfermedad pulmonar?
- ¿Incluyen tus antecedentes de trabajo la necesidad de trabajar regularmente con toxinas, contaminantes, como asbesto, polvo de sílice, polvo del grano o cerca de estos?
- ¿Fumas o fumaste alguna vez? De ser así, ¿cuánto y durante cuánto tiempo? Si no es así, ¿pasaste mucho tiempo cerca de otras personas que fuman?
- ¿Te diagnosticaron o recibes tratamiento para alguna enfermedad, particularmente artritis o enfermedades reumáticas?
- ¿Tienes síntomas de la enfermedad por reflujo gastroesofágico, también conocida como GERD, tal como acidez estomacal?