Diagnóstico
Actividad cerebral registrada por electroencefalograma
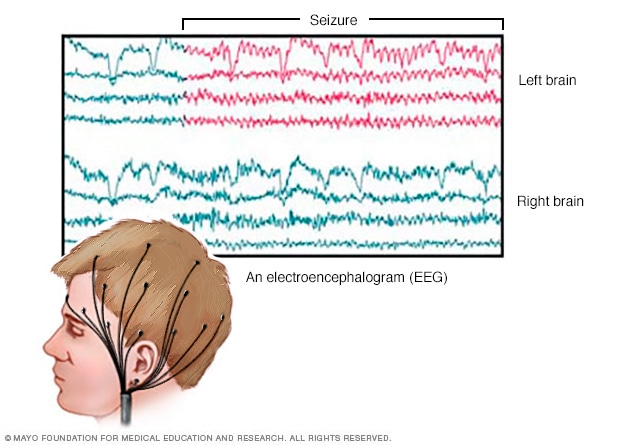
Actividad cerebral registrada por electroencefalograma
Un electroencefalograma registra la actividad eléctrica del cerebro a través de electrodos colocados en el cuero cabelludo. Los resultados del electroencefalograma muestran cambios en la actividad cerebral. Esto puede ayudar a diagnosticar afecciones cerebrales como la epilepsia y otras afecciones convulsivas.
Electroencefalografía de alta densidad
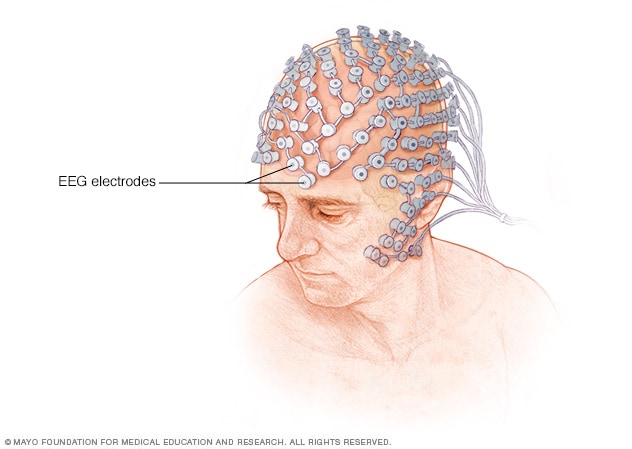
Electroencefalografía de alta densidad
Durante un electroencefalograma de alta densidad, se colocan en el cuero cabelludo discos de metal planos denominados electrodos. Los electrodos se conectan a la máquina para electroencefalogramas a través de cables. Algunos pacientes utilizan una gorra elástica equipada con electrodos en vez de que se les coloque material adhesivo en el cuero cabelludo.
Identificar el área donde ocurre la convulsión
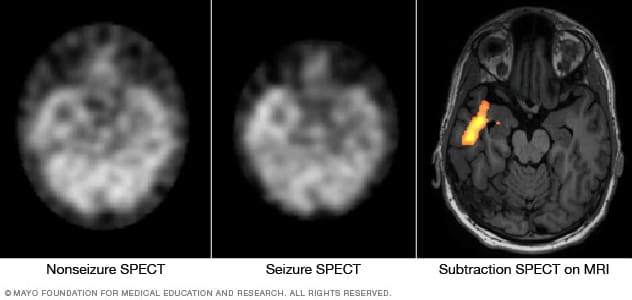
Identificar el área donde ocurre la convulsión
Estas imágenes de tomografía computarizada por emisión de fotón único muestran el flujo sanguíneo en el cerebro cuando no hay actividad convulsiva (izquierda) y durante una convulsión (centro). La sustracción de la tomografía computarizada por emisión de fotón único corregistrada con la resonancia magnética (derecha) ayuda a precisar el área de actividad convulsiva mediante la superposición de los resultados de la tomografía computarizada por emisión de fotón único con los de la resonancia magnética del cerebro.
Después de una convulsión, acude a un profesional de atención médica para que revise por completo tus síntomas y tus antecedentes médicos. Es posible que necesites varias pruebas para determinar la causa de tu convulsión. Las pruebas pueden evaluar la probabilidad de que tengas otra.
Las pruebas pueden incluir las siguientes:
- Examen neurológico. Es posible que te realicen una prueba de conducta, capacidad de movimiento y control de los músculos y capacidad para pensar, entender y resolver problemas. Esto ayuda a determinar si hay algún problema de salud en el cerebro o en otra parte del sistema nervioso.
- Análisis de sangre. Con una muestra de sangre se pueden buscar signos de infecciones, revisar los niveles de glucosa en la sangre o saber si hay desequilibrios electrolíticos.
- Punción lumbar, también conocida como punción raquídea. Es posible que sea necesario extraer una muestra de líquido cefalorraquídeo para analizar si una infección podría ser la causa de la convulsión.
- Electroencefalograma. En este examen, unos discos metálicos planos conocidos como electrodos, que se adhieren al cuero cabelludo, registran la actividad eléctrica del cerebro. Esta se manifiesta como líneas onduladas en un registro de electroencefalograma. El electroencefalograma puede revelar un patrón que indica si la convulsión puede volver a ocurrir. El electroencefalograma también puede ayudar a descartar otras afecciones que podrían ser la causa de la convulsión.
- Tomografía computarizada. Una tomografía computarizada utiliza rayos X para obtener imágenes transversales del cerebro. La tomografía computarizada puede revelar tumores, sangrado y quistes en el cerebro que podrían causar una convulsión.
- Resonancia magnética. Una resonancia magnética usa poderosas ondas radioeléctricas e imanes para crear una vista detallada del cerebro. La resonancia magnética muestra la estructura del cerebro. Esto puede ayudar a determinar qué puede estar causando las convulsiones.
- Tomografía por emisión de positrones. En la tomografía por emisión de positrones, se utiliza una pequeña cantidad de material radioactivo en dosis bajas que se inyecta en una vena. Este material permite visualizar las zonas activas del cerebro, lo que ayuda a los profesionales de atención médica a ver dónde se producen las convulsiones.
- Tomografía computarizada por emisión de fotón único. En una tomografía computarizada por emisión de fotón único, se utiliza una pequeña cantidad de material radioactivo en dosis baja que se inyecta en una vena. La prueba crea un mapa tridimensional detallado de la actividad del flujo sanguíneo en el cerebro durante una convulsión. Es posible que te realicen una variación de la prueba de tomografía computarizada por emisión de fotón único que se llama sustracción de la tomografía computarizada por emisión de fotón único ictal registrada conjuntamente con la resonancia magnética, también conocido como el método SISCOM (sustracción de la SPECT ictal corregistrada a la IRM). Esta permite comparar el flujo sanguíneo durante una convulsión con el flujo sanguíneo entre convulsiones.
Más información
Tratamiento
No todas las personas que han tenido una convulsión tienen otra. Debido a que una convulsión puede ser un incidente aislado, es posible que no inicies ningún tratamiento hasta que hayas tenido más de una. El tratamiento suele incluir medicamentos anticonvulsivos.
Medicamentos
Se emplean muchos medicamentos en el tratamiento de la epilepsia y las convulsiones. Por lo general, estos medicamentos se toman diariamente por vía oral para ayudar a prevenir las convulsiones. Se pueden recetar diferentes medicamentos según factores como el tipo específico de convulsiones que tienes, la frecuencia con la que ocurren y tus consideraciones personales, como tu edad y si estás cursando un embarazo.
Encontrar el medicamento correcto y la dosis adecuada puede resultar difícil. Es probable que el profesional de atención médica recete un solo medicamento con una dosis relativamente baja y, luego, la aumente progresivamente hasta que las convulsiones estén bien controladas.
Muchas personas con epilepsia pueden prevenir las convulsiones con solo un medicamento. Sin embargo, otras necesitan más de uno. Si probaste dos o más tratamientos con un solo medicamento sin éxito, es posible que necesites una combinación de medicamentos.
Para el mejor control posible de las convulsiones, toma los medicamentos exactamente según lo recetado. Pregunta a un profesional de atención médica antes de agregar otros medicamentos o de dejar de tomar los que ya estás usando. Esto incluye medicamentos con receta médica, medicamentos de venta libre o hierbas medicinales.
Los efectos secundarios leves de los medicamentos anticonvulsivos pueden ser los siguientes:
- Fatiga
- Mareos
- Aumento de peso
Otros efectos secundarios más preocupantes deben informarse inmediatamente al profesional de atención médica. Estos incluyen los siguientes:
- Cambios del estado de ánimo
- Sarpullidos
- Pérdida de la coordinación
- Problemas del habla
- Fatiga extrema
- Inflamación de los ganglios linfáticos
- Hinchazón de la cara o los ojos, o úlceras dolorosas en la boca o alrededor de los ojos
- Problemas para tragar o respirar, incluso durante el ejercicio
- Cambios de color de la piel o los ojos, como un color amarillento
- Moretones y sangrado que no es normal
- Fiebre y dolor muscular
En casos excepcionales, el medicamento lamotrigina se ha vinculado con un aumento del riesgo de meningitis aséptica. La meningitis aséptica es una inflamación de las membranas protectoras que cubren el cerebro y la médula espinal. La enfermedad es similar a la meningitis bacteriana, pero no es causada por ninguna bacteria.
La Administración de Alimentos y Medicamentos de Estados Unidos (FDA) advirtió que dos medicamentos anticonvulsivos pueden causar una reacción grave, aunque esto sucede con poca frecuencia. El levetiracetam y el clobazam pueden causar inflamación y síntomas que incluyen sarpullido, fiebre, inflamación de los ganglios linfáticos e hinchazón de la cara o los ojos. Sin un tratamiento rápido, la reacción puede derivar en daños en los órganos como el hígado, los riñones, los pulmones, el corazón o el páncreas. También puede derivar en la muerte.
Estos síntomas pueden comenzar entre 2 y 8 semanas después de empezar a tomar levetiracetam o clobazam, pero también pueden aparecer antes o después. Busca atención médica de emergencia si tomas estos medicamentos y tienes una reacción o alguno de estos síntomas graves.
Habla con el profesional de atención médica antes de dejar de tomar estos medicamentos. La interrupción repentina de los medicamentos puede hacer que reaparezcan las convulsiones.
Cirugía y otras terapias
Implante para la estimulación del nervio vago
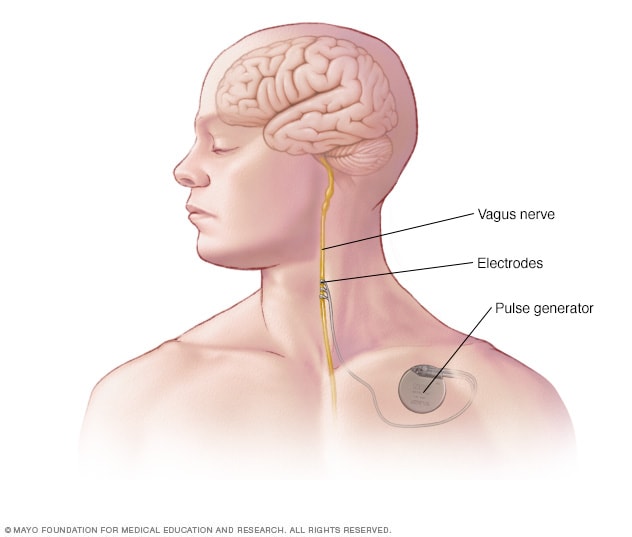
Implante para la estimulación del nervio vago
En la estimulación del nervio vago, un dispositivo colocado bajo la piel del pecho estimula el nervio vago del cuello. Esto envía señales al cerebro, las cuales disminuyen las convulsiones.
Estimulación cerebral profunda
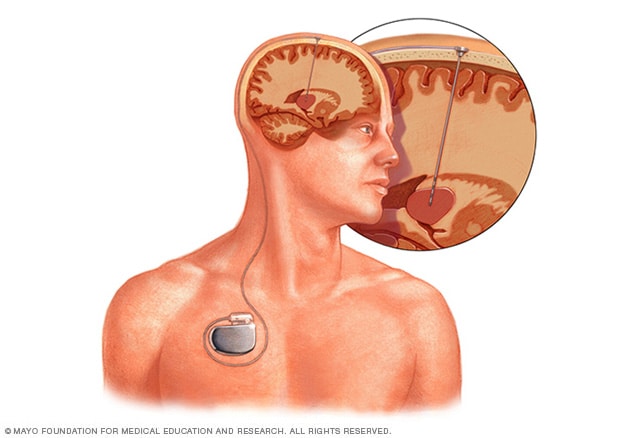
Estimulación cerebral profunda
La estimulación cerebral profunda consiste en colocar un electrodo dentro del cerebro. La estimulación generada por el electrodo se controla mediante un dispositivo que se coloca debajo de la piel del pecho. Un cable que va por debajo de la piel conecta el dispositivo con el electrodo.
Cuando los medicamentos anticonvulsivos no resultan eficaces, puede optarse por otros tratamientos:
- Cirugía. El objetivo de la cirugía es evitar que se produzcan convulsiones. Puede ser una opción si has probado dos medicamentos diferentes y no logran prevenir las convulsiones. Los cirujanos localizan y extirpan el área del cerebro donde comienzan las convulsiones. La cirugía funciona mejor en las personas con convulsiones que se originan en el mismo lugar del cerebro.
- Estimulación del nervio vago. Un dispositivo colocado bajo la piel del pecho estimula el nervio vago del cuello. Este envía señales al cerebro que detienen las convulsiones. Con la estimulación del nervio vago, es posible que aún debas tomar medicamentos, pero puedes reducir la dosis.
- Neuroestimulación receptiva. Durante la neuroestimulación receptiva, un dispositivo implantado en la superficie del cerebro o dentro del tejido cerebral puede detectar la actividad convulsiva. Este dispositivo puede emitir una estimulación eléctrica en el área detectada para detener la convulsión.
- Estimulación cerebral profunda. En este tratamiento, el cirujano implanta electrodos en determinadas áreas del cerebro. Estos electrodos producen impulsos eléctricos que regulan la actividad cerebral. Los electrodos se unen a un dispositivo similar a un marcapasos que se coloca debajo de la piel del pecho. El dispositivo controla la cantidad de estimulación producida.
- Tratamiento basado en la alimentación. Una dieta alta en grasas y proteínas y baja en carbohidratos, conocida como dieta cetogénica, también puede mejorar el control de las convulsiones. Las variantes de la dieta cetogénica son menos eficaces, pero pueden ser beneficiosas. Estas incluyen la dieta de bajo índice glucémico y la dieta de Atkins modificada.
Embarazo y convulsiones
En general, las mujeres que han sufrido convulsiones previas logran tener embarazos saludables. En ocasiones, pueden ocurrir defectos de nacimiento asociados a determinados medicamentos.
Particularmente, el ácido valproico se ha asociado a deficiencias cognitivas y defectos del tubo neural, como la espina bífida. La American Academy of Neurology (Academia Estadounidense de Neurología) recomienda que las mujeres no usen ácido valproico durante el embarazo por los riesgos para el bebé.
Se recomienda hablar sobre estos riesgos con un profesional de atención médica. La planificación antes de la concepción es especialmente importante en mujeres que han sufrido convulsiones. Además del riesgo de defectos de nacimiento, el embarazo puede alterar los niveles de los medicamentos.
En algunos casos, podría ser conveniente modificar la dosis del medicamento anticonvulsivo antes del embarazo o durante este. En casos poco frecuentes, el profesional de atención médica puede considerar cambiar tus medicamentos.
Anticoncepción y medicamentos anticonvulsivos
También es importante saber que algunos medicamentos anticonvulsivos pueden hacer que los anticonceptivos orales, una forma de controlar la natalidad, sean menos eficaces. Asimismo, determinados anticonceptivos orales pueden acelerar el metabolismo de los medicamentos anticonvulsivos. Habla con un profesional de atención médica para evaluar si el medicamento interactúa con el anticonceptivo oral. Pregunta si se deben considerar otros tipos de anticonceptivos.
Estudios clínicos
Explora los estudios de Mayo Clinic que ensayan nuevos tratamientos, intervenciones y pruebas para prevenir, detectar, tratar o controlar esta afección.
Estilo de vida y remedios caseros
A continuación, se mencionan algunas medidas que puedes tomar para ayudar a controlar las convulsiones:
- Toma los medicamentos correctamente. No modifiques la dosis antes de hablar con un profesional de atención médica. Explícale al profesional de atención médica por qué crees que debería cambiarte la medicación.
- Duerme lo suficiente. La falta de sueño puede desencadenar convulsiones. Asegúrate de descansar lo suficiente todas las noches.
- Lleva puesto un brazalete de alerta médica. Esto ayudará a que el personal de emergencias sepa cómo tratarte de la manera correcta si tienes otra convulsión.
Seguridad personal
Las convulsiones no suelen causar lesiones graves. Sin embargo, es posible que sufras lesiones si tienes convulsiones recurrentes. Estas medidas pueden ayudar a mantenerte a salvo durante una convulsión:
- Ten cuidado si estás cerca del agua. No nades solo ni pasees en un bote sin que haya alguien cerca.
- Usa casco para protegerte durante actividades como montar en bicicleta o practicar deportes.
- Dúchate en lugar de bañarte, salvo que haya alguien cerca.
- Modifica el mobiliario. Cubre las esquinas con punta con almohadillas, compra muebles con bordes redondeados y elige sillas con reposabrazos que eviten que te caigas. Considera usar una alfombra con un relleno grueso para protegerte si te caes.
- Expón información de primeros auxilios para convulsiones en un lugar donde la gente pueda verla con facilidad. También incluye allí todos los números de teléfono importantes.
Primeros auxilios para las convulsiones
Saber qué hacer si ves a alguien teniendo una convulsión es útil. Si corres riesgo de tener convulsiones en el futuro, comparte esta información con tu familia, amigos y compañeros de trabajo para que sepan qué hacer.
Para ayudar a alguien durante una convulsión:
- Gira suavemente a la persona hacia un lado.
- Coloca algo blando debajo de su cabeza.
- Afloja la ropa ajustada alrededor del cuello.
- Quítale los anteojos.
- No introduzcas tus dedos ni otros objetos en la boca de la persona.
- No intentes sujetar a una persona que tiene una convulsión.
- Si la persona se está moviendo, aleja los objetos peligrosos.
- Quédate con la persona hasta que llegue el personal médico.
- Observa a la persona detenidamente para que puedas dar detalles sobre lo ocurrido.
- Controla el tiempo de duración de la convulsión.
- Comprueba si lleva un brazalete de alerta médica o una identificación.
- Mantén la calma.
Estrategias de afrontamiento y apoyo
Vivir con un trastorno convulsivo puede ser estresante. El estrés puede afectar tu salud mental. Por eso, es importante que hables con un profesional de atención médica acerca de cómo te sientes para que pueda sugerirte formas de encontrar ayuda.
En casa
Tu familia puede brindarte el apoyo que tanto necesitas. Diles lo que sepas acerca de tu trastorno convulsivo. Diles que pueden hacerte preguntas y mantén una postura abierta para conversar acerca de sus preocupaciones. Ayúdales a entender tu enfermedad compartiendo con ellos cualquier material educativo u otros recursos.
En el trabajo
Reúnete con tu supervisor para hablar sobre el trastorno convulsivo y cómo te afecta. Analiza lo que necesitarás de tu supervisor o tus compañeros si tienes una convulsión en el trabajo. Considera hablar con tus compañeros de trabajo sobre los trastornos convulsivos. Esto puede ayudarte a ampliar tu círculo de apoyo. También puede favorecer la aceptación y la comprensión.
No estás solo
Recuerda que no tienes que estar solo. Acude a tus familiares y amigos. Pregunta a tu profesional de atención médica sobre los grupos de apoyo locales o únete a una comunidad de apoyo en línea. No tengas miedo de pedir ayuda. Tener un sistema de apoyo sólido es importante cuando vives con una enfermedad.
Preparación para la consulta
A veces, si se producen convulsiones, se requiere atención médica inmediata y puede no haber tiempo para programar una cita.
Si tu convulsión no ha sido una emergencia, programa una cita con un profesional de atención médica. Puede que te remita a un especialista como, por ejemplo, un neurólogo, que es un médico especializado en afecciones del cerebro y del sistema nervioso. También podría remitirte a un epileptólogo, que es un neurólogo especializado en epilepsia.
Antes de la cita, piensa en qué puedes hacer para prepararte para la consulta y saber qué debes esperar.
Qué puedes hacer
- Registra la información sobre la convulsión. Indica la hora, el lugar, los síntomas que tuviste y cuánto duró, si sabes estos detalles. Pregunta a cualquier persona que pueda haber sido testigo de la convulsión, como un familiar, un amigo o un compañero de trabajo. Registra la información que proporcionen.
- Anota los síntomas que tu hijo o tú hayan tenido. Incluye otros síntomas que no parezcan estar relacionados con el motivo de la cita.
- Haz una lista de todos los medicamentos, las vitaminas y los suplementos que tomas. Incluye las dosis utilizadas de cada uno. Anota también los motivos por los que has dejado de tomar algún medicamento. Anota si has dejado de tomar el medicamento debido a sus efectos secundarios o por la falta de eficacia.
- Pídele a un familiar que te acompañe. Puede ser difícil recordar todo lo que te dicen en una cita. Asimismo, como durante las convulsiones se puede perder la memoria, un observador puede describir mejor las convulsiones.
- Anota tus preguntas.
Preparar una lista de preguntas te ayudará a aprovechar al máximo el tiempo de la consulta. En el caso de convulsiones, algunas preguntas básicas que se pueden hacer son las siguientes:
- ¿Tengo epilepsia?
- ¿Tendré más convulsiones?
- ¿Qué tipo de pruebas deben hacerme? ¿Requieren estas pruebas alguna preparación especial?
- ¿Cuáles son los tratamientos disponibles y cuál me recomienda?
- ¿Qué tipos de efectos secundarios suele ocasionar el tratamiento?
- ¿Existen alternativas al enfoque principal que sugiere?
- ¿Existe alguna alternativa genérica a los medicamentos que me receta?
- ¿Es necesario que limite alguna actividad?
- ¿Tiene algún folleto u otro material impreso que pueda llevarme a casa? ¿Qué sitios web me recomienda?
No dudes en hacer cualquier otra pregunta que se te ocurra.
Qué esperar del médico
Es probable que un profesional de atención médica te haga algunas preguntas. Por ejemplo:
- ¿Cuándo comenzaron tú o tu hijo a tener los síntomas?
- ¿Cuántas convulsiones han tenido tu hijo o tú?
- ¿Con qué frecuencia ocurren las convulsiones? ¿Cuánto duran?
- ¿Puedes describir una convulsión típica?
- ¿Se dan varias convulsiones en cada brote?
- ¿Todas parecen iguales o hay comportamientos distintos que tú u otras personas han notado?
- ¿Qué medicamentos han probado tu hijo o tú? ¿Qué dosis se administró?
- ¿Has probado con combinaciones de medicamentos?
- ¿Has notado algún desencadenante de las convulsiones, como la falta de sueño o alguna enfermedad?
Feb. 01, 2025