Diagnóstico
Endoscopía
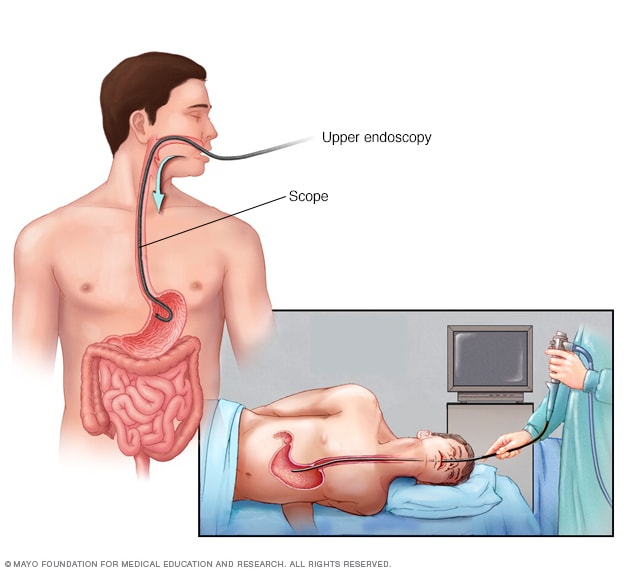
Endoscopía
Un procedimiento de endoscopia consiste en introducir un tubo delgado y flexible llamado endoscopio a través de la garganta hasta el esófago. Una cámara pequeña en el extremo del endoscopio permite ver el esófago, el estómago y el comienzo del intestino delgado, conocido como duodeno.
Si a alguien se le diagnostica cirrosis, un profesional de atención médica normalmente lo examina para ver si tiene várices esofágicas. La periodicidad de los exámenes de detección dependerá de la afección de la persona. Las principales pruebas utilizadas para diagnosticar várices esofágicas son las siguientes:
Endoscopia superior. En la endoscopia superior, se utiliza una cámara diminuta ubicada en el extremo de una sonda flexible para examinar visualmente el aparato digestivo superior. Este procedimiento es el preferido para los exámenes de detección de várices esofágicas. Esta cámara diminuta le permite al profesional de la salud examinar el esófago, el estómago y el duodeno, que es la parte inicial del intestino delgado.
El profesional que hace la endoscopia busca venas dilatadas. En caso de hallarlas, las mide y revisa si presentan rayas o manchas rojas que, por lo general, indican un riesgo para sangrado importante. El tratamiento se puede practicar durante el examen.
- Estudios por imágenes. Las tomografías computarizadas del abdomen y las ecografías Doppler de las venas porta y esplénica pueden indicar la presencia de várices esofágicas. Puede usarse una ecografía denominada elastografía de transición para medir las cicatrices en el hígado. Esto puede ayudar a determinar si tienes hipertensión portal, lo que puede derivar en várices esofágicas.
Más información
Tratamiento
El objetivo principal de tratar las várices esofágicas es prevenir el sangrado. Las várices esofágicas con sangrado son mortales. Si hay sangrado, hay tratamientos disponibles para detenerlo.
Tratamiento para evitar el sangrado
Los tratamientos para disminuir la presión arterial de la vena porta pueden reducir el riesgo para várices esofágicas con sangrado. Estos son algunos de los tratamientos:
- Medicamentos para reducir la presión en la vena porta. Un tipo de medicamento para la presión arterial llamado betabloqueador puede ayudar a reducir la presión arterial en la vena porta. Esto puede disminuir la probabilidad de tener sangrado. Entre los medicamentos betabloqueadores se encuentran el propranolol (Inderal, Innopran XL) y el nadolol.
Usar bandas elásticas para atar las venas sangrantes. Si las várices esofágicas parecen presentar más riesgo para sangrado, o si ya has tenido sangrado de várices, el profesional de atención médica podría recomendarte un procedimiento llamado ligadura endoscópica con banda.
Con un endoscopio, el proveedor de atención médica aplica succión para halar las várices hacia una cámara en el extremo del endoscopio y las envuelve con una banda elástica. Esto básicamente "estrangula" las venas para que no puedan sangrar. La ligadura endoscópica con banda supone un pequeño riesgo para complicaciones, como sangrado y formación de cicatrices en el esófago.
Tratamiento si tienes hemorragia
Las várices esofágicas con sangrado son potencialmente mortales y es fundamental tratarlas de inmediato. Los tratamientos usados para detener el sangrado y revertir los efectos de la pérdida de sangre incluyen lo siguiente:
- Usar bandas elásticas para atar las venas sangrantes. El profesional de atención médica puede envolver las várices esofágicas con bandas elásticas durante una endoscopia.
- Tomar medicamentos para reducir el flujo sanguíneo en la vena porta. Los medicamentos como la octreotida (Sandostatin) y la vasopresina (Vasostrict) reducen el flujo de sangre a la vena porta. Por lo general, el medicamento se sigue administrando hasta por cinco días después del episodio de sangrado.
Desviar el flujo sanguíneo de la vena porta. Si los medicamentos y los tratamientos por endoscopia no detienen el sangrado, el profesional de atención médica podría recomendar un procedimiento denominado derivación portosistémica intrahepática transyugular.
La derivación es una abertura creada entre la vena porta y la vena hepática, que transporta sangre del hígado al corazón. Esto reduce la presión en la vena porta y, en muchos casos, detiene el sangrado de las várices esofágicas.
Sin embargo, la derivación portosistémica intrahepática transyugular puede causar complicaciones graves, como insuficiencia hepática y confusión mental. Estos síntomas pueden ocurrir cuando las toxinas que el hígado normalmente filtraría pasan por la derivación de manera directa al torrente sanguíneo.
La derivación portosistémica intrahepática transyugular se usa principalmente cuando todos los demás tratamientos fallan o como una medida temporal en personas que esperan un trasplante de hígado.
Aplicar presión en las várices para detener el sangrado. Si los tratamientos por endoscopia y con medicamentos no funcionan, el profesional de atención médica puede intentar detener el sangrado aplicando presión en las várices esofágicas. Una forma de detener temporalmente el sangrado es el taponamiento con globo, un procedimiento que consiste en inflar un globo para aplicar presión en las várices hasta por 24 horas. El taponamiento con globo es una medida temporal antes de que se puedan realizar otros tratamientos, como la derivación portosistémica intrahepática transyugular.
Este procedimiento puede presentar un alto riesgo para recurrencia del sangrado después de que se desinfla el globo. El taponamiento con globo también puede causar complicaciones graves, como una ruptura en el esófago, que puede llevar a la muerte.
- Restablecer el volumen sanguíneo. Es posible que te realicen una transfusión para reemplazar la sangre perdida y apliquen un factor de coagulación para detener el sangrado.
- Prevenir infecciones. Existe más riesgo para infección con el sangrado, de manera que es probable que se te dé un antibiótico para evitar infecciones.
- Reemplazar el hígado enfermo por uno sano. El trasplante de hígado es una opción para las personas con una enfermedad hepática grave o aquellas que presentan sangrado recurrente de várices esofágicas. Aunque, a menudo, el trasplante de hígado es exitoso, la cantidad de personas que esperan un trasplante supera ampliamente el número de órganos disponibles.
Sangrado repetido
Existe un alto riesgo de que el sangrado se repita en personas que han tenido sangrado a causa de várices esofágicas. Los betabloqueadores y la ligadura endoscópica con banda son los tratamientos recomendados para ayudar a evitar que el sangrado vuelva a ocurrir.
Luego del tratamiento de ligadura inicial, el profesional de atención médica suele repetir la endoscopia superior periódicamente. Si es necesario, se pueden colocar más ligaduras hasta que las várices esofágicas hayan desaparecido o sean lo suficientemente pequeñas como para reducir el riesgo para que se vuelva a producir el sangrado.
Posible tratamiento futuro
Los investigadores están explorando una terapia de emergencia experimental para detener el sangrado de las várices esofágicas, que consiste en rociar un polvo adhesivo. Este polvo hemostático se administra a través de un catéter durante una endoscopia. Cuando se rocía en el esófago, el polvo hemostático se adhiere en las várices y puede detener el sangrado.
Otra forma posible de detener el sangrado cuando fallan todas las demás medidas es usar un estent metálico autoexpandible. El estent se puede colocar durante una endoscopia y puede detener el sangrado presionando las várices esofágicas con sangrado.
Sin embargo, el estent podría dañar el tejido y puede migrar después de ser colocado. El estent se debe quitar a los siete días y el sangrado podría volver a aparecer. Esta opción es experimental y aún no está disponible en todas partes.
Preparación para la consulta
Puedes empezar por consultar a un miembro de tu equipo de atención médica primaria. O bien pueden remitirte de inmediato a un profesional de atención médica especialista en trastornos digestivos, es decir, un gastroenterólogo. Si tienes síntomas de hemorragia interna, llama al 911 o al número de emergencia local para que te lleven al hospital a fin de recibir atención médica de urgencias.
A continuación, se presenta información que te ayudará a prepararte para una cita médica.
Qué puedes hacer
En el momento de programar la cita médica, consulta si debes hacer algo con anticipación; por ejemplo, hacer ayuno antes de una prueba en particular. Prepara una lista de lo siguiente:
- Tus síntomas, incluidos aquellos que no parezcan relacionados con el motivo de la cita médica.
- Información personal crucial, como situaciones de estrés importantes, cambios recientes en tu vida o viajes recientes, antecedentes médicos personales y familiares, y tu consumo de alcohol.
- Todos los medicamentos, las vitaminas u otros suplementos que tomes, incluidas las dosis.
- Preguntas para hacer durante la cita médica.
Si es posible, pídele a un familiar o a un amigo que te acompañen para que te ayuden a recordar la información que recibas.
Algunas preguntas que puedes hacer en el caso de las várices esofágicas son las siguientes:
- ¿Cuál puede ser la causa de los síntomas?
- ¿Qué otras causas posibles existen?
- ¿Qué pruebas deben hacerme?
- ¿Cuál es el mejor plan de acción?
- ¿Cuáles son los efectos secundarios del tratamiento?
- ¿Es probable que los síntomas se repitan y qué puedo hacer para evitarlo?
- Tengo otras enfermedades. ¿Cuál es la mejor manera de controlar estas enfermedades de manera conjunta?
- ¿Debo respetar alguna restricción?
- ¿Debería consultar con un especialista?
- ¿Hay algún folleto u otro material impreso que pueda llevarme? ¿Qué sitios web me recomienda?
No dudes en hacer otras preguntas.
Qué esperar del médico
Posiblemente, te harán algunas preguntas, por ejemplo:
- ¿Cuándo comenzaron los síntomas?
- ¿Los síntomas se mantuvieron iguales o empeoraron con el tiempo?
- ¿Cuál es la intensidad de los síntomas?
- ¿Has tenido signos de sangrado, como sangre en las heces o el vómito?
- ¿Alguna vez tuviste hepatitis o coloración amarillenta de los ojos o la piel (ictericia)?
- ¿Realizaste un viaje recientemente? ¿A dónde?
- Si bebes alcohol, ¿cuándo empezaste y cuánto bebes?
Qué puedes hacer mientras tanto
Si, mientras esperas la consulta, presentas vómitos o heces con sangre, llama al 911 o a tu número local de emergencias o asiste de inmediato a una sala de urgencias.