Diagnóstico
Preguntas frecuentes sobre epilepsia
La neuróloga pediátrica Lily Wong-Kisiel, M.D. responde las preguntas más comunes sobre epilepsia.
Ask Mayo Clinic: epilepsia
Dra. Lily Wong-Kisiel, neuróloga pediátrica de Mayo Clinic:
¿Cuáles son las pruebas para la epilepsia?
La epilepsia es el diagnóstico de un síndrome. Es un síntoma que describe anormalidades en las ondas cerebrales. Hay causas subyacentes que deben evaluarse. Se llevan a cabo una resonancia magnética del cerebro para detectar anomalías estructurales y un electroencefalograma para observar las características de la actividad de las ondas cerebrales a fin de que el médico pueda categorizar el tipo de convulsiones del paciente. En algunos niños, también hay causas genéticas, neurometabólicas o autoinmunitarias que hay que analizar.
¿Qué es un plan de acción para las convulsiones?
Un plan de acción para las convulsiones sirve como guía para el personal de enfermería y los docentes, a fin de que puedan ayudar a tu hijo si tiene una convulsión en la escuela. Incluye información sobre el tipo de convulsión de tu hijo, cómo es y si hay algún medicamento anticonvulsivo que deba usarse mientras está ocurriendo para acortarla o cómo contactar a la familia en el caso de que sea prolongada.
¿Cuánto dañinas son las convulsiones?
La mayoría de las convulsiones son breves. Según el paciente, hay crisis de ausencia que duran entre cinco y seis segundos. Otros pacientes pueden tener convulsiones tónico-clónicas generalizadas, que duran entre dos y tres minutos. Esas convulsiones breves y cortas, si bien pueden parecer una eternidad para los padres, no repercuten negativamente en el crecimiento y el desarrollo. Sin embargo, sí hay que preocuparse por las convulsiones prolongadas que duran más de cinco minutos, o si ocurren varias, o por convulsiones tónico-clónicas generalizadas que sean más de tres en una hora, en cuyo caso el médico hablará contigo sobre un plan de acción.
¿Cómo se controlan las convulsiones?
Esto depende del tipo de convulsión. En las crisis de ausencia que se caracterizan por una mirada fija sutil, esto depende de la frecuencia con la que observes que le ocurre a tu hijo. En pacientes a quienes es imposible o impráctico controlar todo el tiempo, vale la pena preguntar y hablar con el médico sobre una vigilancia continua con video electroencefalograma. Esto puede ser útil en el caso de las convulsiones sutiles que son menos detectables por inspección visual. Para los pacientes que tienen convulsiones nocturnas, en las que el control constante no es práctico porque todos están durmiendo, la vigilancia con video electroencefalograma también puede ser muy útil para determinar la frecuencia de las convulsiones. Para los pacientes que tienen convulsiones tónico-clónicas generalizadas con movimientos convulsivos, hay dispositivos portátiles aprobados por la Administración de Alimentos y Medicamentos de Estados Unidos que pueden detectar estos tipos de convulsiones generalizadas en función de los movimientos.
¿Qué es la epilepsia médicamente refractaria? Son las convulsiones que no se pueden controlar con medicamentos.
Alrededor de un tercio de los pacientes con epilepsia pueden seguir teniendo convulsiones a pesar de recibir el tratamiento adecuado. En el caso de esos pacientes, la evaluación para cirugía puede ser una opción. La cirugía para la epilepsia puede ser una opción en pacientes con epilepsia focal, donde se puede identificar y extirpar el foco de forma segura. La cirugía para la epilepsia también es una opción en determinados tipos de epilepsia generalizada, en las que se puede llevar a cabo una cirugía de desconexión.
¿Cuál es la mejor manera de colaborar con mi equipo para la epilepsia?
Antes que nada, ten preparadas tus preguntas cuando vayas a la clínica. Debes ir con tus observaciones sobre los distintos tipos de convulsiones, su duración y un calendario de cuándo ocurren para que, junto con el médico y el equipo de atención médica, puedas revisar la frecuencia de estas convulsiones.
 Diagnóstico de la enfermedad
Diagnóstico de la enfermedad
Actividad cerebral registrada por electroencefalograma
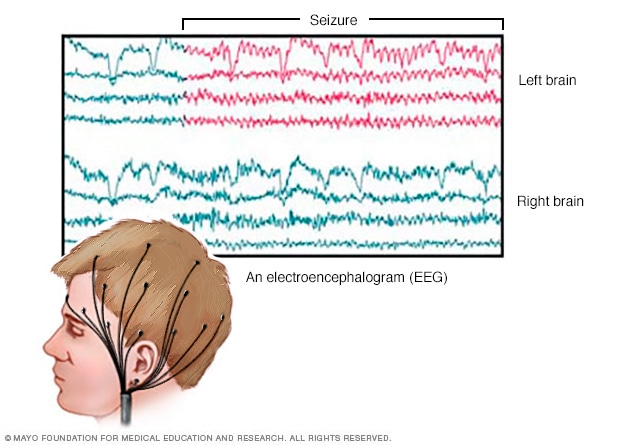
Actividad cerebral registrada por electroencefalograma
Un electroencefalograma registra la actividad eléctrica del cerebro a través de electrodos colocados en el cuero cabelludo. Los resultados del electroencefalograma muestran cambios en la actividad cerebral. Esto puede ayudar a diagnosticar afecciones cerebrales como la epilepsia y otras afecciones convulsivas.
Tomógrafo computarizado

Tomógrafo computarizado
Una tomografía computarizada puede mostrar casi todas las partes del cuerpo. Los profesionales de atención médica la utilizan para diagnosticar enfermedades o lesiones y planificar tratamientos médicos, quirúrgicos o de radioterapia.
Identificar el área donde ocurre la convulsión
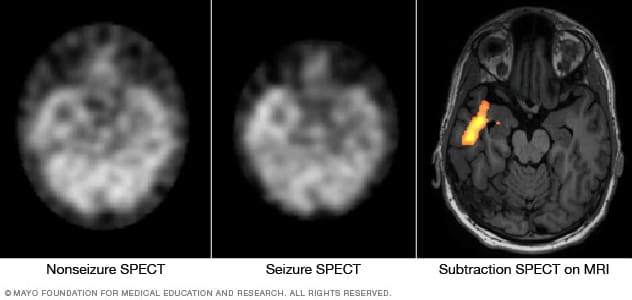
Identificar el área donde ocurre la convulsión
Estas imágenes de tomografía computarizada por emisión de fotón único muestran el flujo sanguíneo en el cerebro cuando no hay actividad convulsiva (izquierda) y durante una convulsión (centro). La sustracción de la tomografía computarizada por emisión de fotón único corregistrada con la resonancia magnética (derecha) ayuda a precisar el área de actividad convulsiva mediante la superposición de los resultados de la tomografía computarizada por emisión de fotón único con los de la resonancia magnética del cerebro.
Para diagnosticar epilepsia, el profesional de atención médica revisará tus síntomas y antecedentes médicos. Pueden hacerte varias pruebas para diagnosticar la epilepsia y detectar la causa de las convulsiones. Se pueden incluir los siguientes:
- Examen neurológico. En este examen se evalúa tu comportamiento, tus movimientos, tu función mental y otras áreas. De este modo, ayuda a determinar si tienes epilepsia y de qué tipo.
- Análisis de sangre. Con una muestra de sangre, se pueden detectar signos de infecciones, afecciones genéticas o afecciones de otra índole que pueden estar asociadas a las convulsiones.
- Pruebas genéticas. En algunas personas con epilepsia, una prueba genética puede aportar más información sobre la afección y el modo de tratarla. Las pruebas genéticas se llevan a cabo con mayor frecuencia en niños, pero también pueden ser útiles para algunos adultos con epilepsia.
También es posible que te hagan estudios por imágenes y exploraciones del cerebro para detectar cambios cerebrales.
-
Electroencefalograma. Este es el tipo de estudio más común que se utiliza para diagnosticar la epilepsia. En este estudio se adhieren electrodos, que son pequeños discos metálicos, al cuero cabelludo con pegamento o una gorra. Los electrodos registran la actividad eléctrica del cerebro.
Cuando tienes epilepsia, es común que el patrón de las ondas cerebrales presente cambios. Estos cambios se producen incluso cuando no estás sufriendo una convulsión. El profesional de atención médica puede tenerte bajo observación por video durante un electroencefalograma para detectar y registrar cualquier convulsión. Esto se puede hacer mientras estás despierto o dormido. Registrar las convulsiones puede ayudar a determinar qué tipo de convulsiones tienes o descartar otras afecciones.
El examen se puede realizar en el consultorio de un profesional de atención médica o en el hospital. También pueden hacerte un electroencefalograma ambulatorio. El electroencefalograma registra la actividad convulsiva durante unos días mientras estás en casa.
Es posible que recibas instrucciones para hacer algo que pueda causar las convulsiones, como dormir poco antes del examen.
- Electroencefalograma de alta densidad. Como variante de un electroencefalograma, pueden hacerte un electroencefalograma de alta densidad. Para este examen, los electrodos se colocan más juntos que la forma en que se colocan para un electroencefalograma convencional. El electroencefalograma de alta densidad puede ayudar a determinar con mayor precisión qué áreas del cerebro se ven afectadas por las convulsiones.
- Tomografía computarizada. Una tomografía computarizada utiliza rayos X para obtener imágenes transversales del cerebro. La tomografía computarizada puede detectar tumores, sangrado o quistes en el cerebro que podrían causar la epilepsia.
- Resonancia magnética. Una resonancia magnética utiliza imanes potentes y ondas de radio para crear una imagen detallada del cerebro. Al igual que la tomografía computarizada, la resonancia magnética examina la estructura del cerebro para detectar la posible causa de las convulsiones. No obstante, la resonancia magnética ofrece una imagen más detallada del cerebro que la tomografía computarizada.
- Resonancia magnética funcional. En la resonancia magnética funcional, se miden los cambios en el flujo sanguíneo que ocurren cuando determinadas partes del cerebro están en actividad. Este examen se puede realizar antes de una cirugía para encontrar la ubicación exacta de las funciones esenciales, como el habla y la movilidad. Esto les permite a los cirujanos evitar aquellas áreas durante la operación.
- Tomografía por emisión de positrones (PET). En la tomografía por emisión de positrones, se utiliza una pequeña cantidad de material radiactivo en una dosis baja. El material se inyecta por vena para ayudar a visualizar la actividad metabólica del cerebro y detectar cambios. Las áreas del cerebro con un metabolismo bajo pueden indicar los lugares donde ocurren las convulsiones.
-
Tomografía computarizada por emisión de fotón único. Este tipo de examen se utiliza cuando la resonancia magnética y el electroencefalograma no precisaron la ubicación en el cerebro donde se originan las convulsiones.
En una tomografía computarizada por emisión de fotón único, se utiliza una pequeña cantidad de un material radioactivo en una dosis baja. Este material se inyecta por vena para crear un mapa tridimensional detallado del flujo sanguíneo durante una convulsión. Las áreas con un flujo sanguíneo superior al habitual podrían indicar dónde ocurren las convulsiones.
El método SISCOM (sustracción de la SPECT ictal corregistrada a la IRM), que es otro tipo de tomografía computarizada por emisión de fotón único, puede proporcionar resultados aún más detallados. Este examen superpone los resultados de la tomografía computarizada por emisión de fotón único con los resultados de la resonancia magnética del cerebro.
- Pruebas neuropsicológicas. Con estas pruebas, se evalúan las habilidades del pensamiento, de la memoria y del habla. Los resultados de las pruebas ayudan a determinar qué áreas del cerebro se ven afectadas por las convulsiones.
Junto con los resultados de las pruebas, se puede utilizar una combinación de otras técnicas para ayudar a precisar en qué parte del cerebro se originan las convulsiones:
- Mapeo paramétrico estadístico. El mapeo paramétrico estadístico observa las áreas del cerebro que tienen más flujo sanguíneo durante las convulsiones. Se compara con las mismas áreas del cerebro de personas que no tienen convulsiones. Esto proporciona información sobre el lugar donde comienzan las convulsiones.
- Imágenes de fuentes eléctricas. Las imágenes de fuentes eléctricas corresponden a una técnica que toma la información del electroencefalograma y la proyecta en una resonancia magnética del cerebro. Esto se utiliza para mostrar las áreas del cerebro donde se producen las convulsiones. Esta técnica proporciona detalles más precisos que solo un electroencefalograma.
- Magnetoencefalografía. La magnetoencefalografía mide los campos magnéticos producidos por la actividad cerebral. Esto ayuda a identificar las posibles áreas donde se originan las convulsiones. La magnetoencefalografía puede ser más precisa que el electroencefalograma porque el cráneo y el tejido que rodea el cerebro interfieren menos con los campos magnéticos. La magnetoencefalografía y la resonancia magnética en conjunto proporcionan imágenes que muestran las áreas del cerebro afectadas y no afectadas por las convulsiones.
El diagnóstico del tipo de convulsión y los lugares donde se originan las convulsiones te ofrecen la mejor oportunidad para encontrar un tratamiento eficaz.
Más información
Tratamiento
El tratamiento puede ayudar a las personas con diagnóstico de epilepsia a tener menos convulsiones o incluso a detenerlas por completo. Estos son algunos posibles tratamientos:
- Medicamentos.
- Cirugía.
- Terapias que estimulan el cerebro mediante un dispositivo.
- Dieta cetogénica.
Medicamentos
La mayoría de las personas con epilepsia pueden dejar de tener convulsiones si toman un medicamento anticonvulsivo, que también se conoce como medicamento antiepiléptico. Otras personas pueden disminuir la cantidad e intensidad de las convulsiones cuando toman más de un medicamento.
Muchos de los niños con epilepsia que no tienen síntomas pueden, con el tiempo, dejar de tomar medicamentos y llevar una vida sin convulsiones. Muchos adultos pueden suspender la administración de medicamentos después de dos años o más sin tener convulsiones. El equipo de atención médica te aconsejará sobre el momento adecuado para dejar de tomar los medicamentos.
Encontrar el medicamento correcto y la dosis adecuada puede resultar complejo. El profesional de atención médica podría considerar tu edad, tu afección, la frecuencia de las convulsiones y otros factores para elegir un medicamento. El profesional de atención médica también puede revisar otros medicamentos que tomes para asegurarse de que los medicamentos anticonvulsivos no interactúen con estos.
Es posible que comiences con un solo medicamento y a una dosis baja. Más adelante, el profesional de atención médica podría aumentar la dosis progresivamente hasta que las convulsiones estén controladas.
Existen más de 30 tipos diferentes de medicamentos anticonvulsivos disponibles. Los medicamentos que tomas dependen del tipo de convulsiones que tienes, de tu edad y de otras afecciones de salud.
Los medicamentos anticonvulsivos pueden tener algunos efectos secundarios. Algunos de los efectos secundarios leves incluyen los siguientes:
- Fatiga
- Mareos
- Aumento de peso
- Pérdida de densidad ósea
- Sarpullidos
- Pérdida de la coordinación
- Problemas del habla
- Problemas de memoria y razonamiento
Entre los efectos más graves, pero poco frecuentes, se encuentran los siguientes:
- Depresión
- Pensamientos y comportamientos suicidas
- Sarpullido grave
- Inflamación de determinados órganos, como el hígado
Para lograr el mejor control posible de las convulsiones con medicamentos, aplica estas técnicas:
- Toma los medicamentos exactamente de la forma que te indicaron.
- Comunícate con tu profesional de atención médica cada vez que consideres cambiar a una versión genérica de los medicamentos o tomar otros medicamentos. Esto incluye también hierbas medicinales, medicamentos de venta libre y medicamentos con receta médica.
- Nunca dejes de tomar un medicamento sin hablar antes con tu profesional de atención médica.
- Hazle saber de inmediato al profesional de atención médica si notas que tienes pensamientos suicidas o sentimientos de depresión nuevos. También debes hablar con el profesional de atención médica tan pronto como notes cambios en tu estado de ánimo o comportamientos.
- Infórmale a tu profesional de atención médica si tienes migrañas. Tal vez necesites tomar medicamentos anticonvulsivos que sirvan tanto para prevenir las migrañas como para tratar la epilepsia.
Al menos la mitad de las personas con un diagnóstico reciente de epilepsia dejan de tener convulsiones con el primer medicamento. Si los medicamentos anticonvulsivos no ofrecen buenos resultados, es posible que puedas someterte a una cirugía u otras terapias. Probablemente tendrás un seguimiento periódico con tu profesional de atención médica para hacer un control de la afección y los medicamentos.
Cirugía
 Cirugía para tratar la epilepsia
Cirugía para tratar la epilepsia
Cuando los medicamentos no sirven para controlar lo suficiente las convulsiones, la cirugía puede convertirse en una opción para tratar la epilepsia. En esta cirugía, el cirujano extrae la parte del cerebro que causa las convulsiones.
Generalmente, la cirugía se lleva a cabo si las pruebas muestran lo siguiente:
- Las convulsiones se originan en una zona pequeña y bien definida del cerebro.
- Hacerla no afectaría funciones vitales como el habla, el lenguaje, el movimiento, la visión o la audición.
En el caso de algunos tipos de epilepsia, los enfoques de invasión mínima, como la cirugía de ablación estereotáctica con láser guiado por resonancia magnética, pueden aliviar los síntomas. También pueden utilizarse estos tratamientos cuando es peligroso llevar a cabo una cirugía abierta. El procedimiento consiste en utilizar una sonda láser térmica dirigida a la zona del cerebro que causa las convulsiones. Mediante este procedimiento, se destruye tejido a fin de poder controlar mejor las convulsiones.
Después de una cirugía exitosa, es posible que sigas tomando medicamentos que te ayuden a prevenir las convulsiones. Sin embargo, probablemente tomes menos medicamentos o te reduzcan las dosis.
En un grupo reducido de personas, las cirugías para la epilepsia pueden causar complicaciones. Entre las complicaciones, se incluye un cambio permanente en la capacidad de razonar. Habla con los miembros del equipo quirúrgico sobre su experiencia, las tasas de éxito y los índices de complicaciones relacionados con el procedimiento que estés considerando.
Terapias
Implante para la estimulación del nervio vago
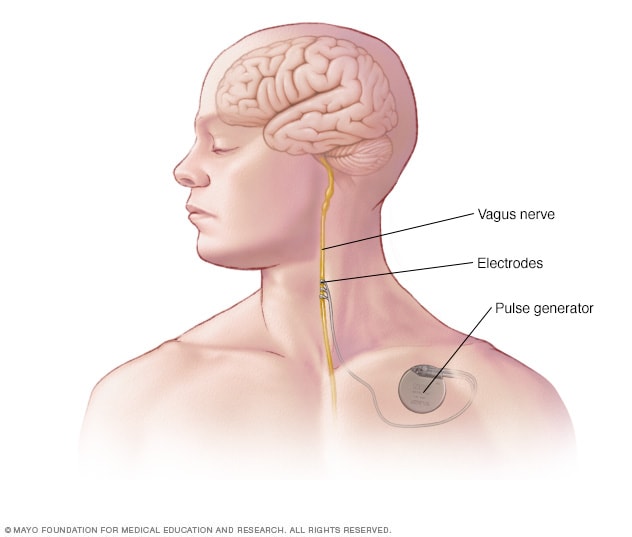
Implante para la estimulación del nervio vago
En la estimulación del nervio vago, un dispositivo colocado bajo la piel del pecho estimula el nervio vago del cuello. Esto envía señales al cerebro, las cuales disminuyen las convulsiones.
Estimulación cerebral profunda
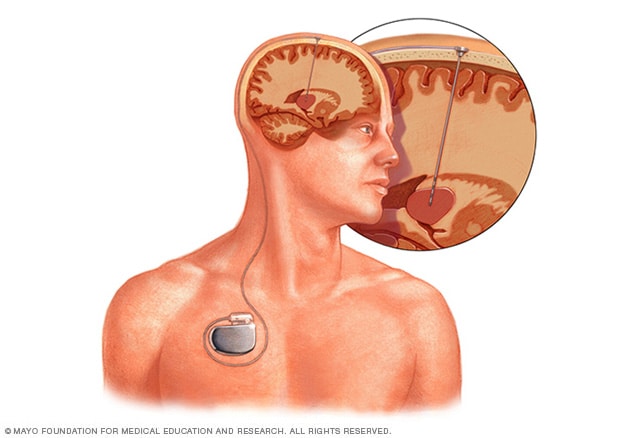
Estimulación cerebral profunda
La estimulación cerebral profunda consiste en colocar un electrodo dentro del cerebro. La estimulación generada por el electrodo se controla mediante un dispositivo que se coloca debajo de la piel del pecho. Un cable que va por debajo de la piel conecta el dispositivo con el electrodo.
Además de los medicamentos y la cirugía, estos posibles tratamientos pueden ser una alternativa para tratar la epilepsia:
-
Estimulación del nervio vago. La estimulación del nervio vago puede ser una opción en los casos en que los medicamentos no han funcionado lo suficiente como para controlar las convulsiones y no es posible recurrir a la cirugía. Se implanta bajo la piel del pecho un dispositivo llamado estimulador del nervio vago, que es similar a un marcapasos. Se conectan los cables del estimulador con el nervio vago en el cuello.
El dispositivo funciona con baterías y envía descargas de energía eléctrica a través del nervio vago hacia el cerebro. No queda claro cómo esto inhibe las convulsiones, pero el dispositivo suele reducirlas de un 20 % a un 40 %.
La mayoría de las personas debe seguir tomando los medicamentos anticonvulsivos, pero es posible que algunas puedan reducir las dosis. Los efectos secundarios de la estimulación del nervio vago pueden incluir dolor de garganta, voz ronca, falta de aire o tos.
- Estimulación cerebral profunda. Para la estimulación cerebral profunda, los cirujanos implantan electrodos en una parte específica del cerebro, generalmente el tálamo. Los electrodos están conectados a un generador implantado en el pecho. El generador envía regularmente impulsos eléctricos al cerebro en intervalos temporizados y puede reducir las convulsiones. La estimulación cerebral profunda suele utilizarse en personas cuyas convulsiones no mejoran con los medicamentos.
- Neuroestimulación receptiva. Estos dispositivos implantables, similares a un marcapasos, pueden ayudar a reducir la frecuencia con la que se producen las convulsiones. Analizan los patrones de la actividad del cerebro para detectar el momento en que se originan las convulsiones y producen una estimulación eléctrica para frenarlas. Las investigaciones demuestran que este tratamiento tiene menos efectos secundarios y puede proporcionar alivio de las convulsiones a largo plazo.
Dieta cetogénica
Algunos niños y adultos que sufren de epilepsia siguen una dieta con alto contenido de grasas y bajo contenido de carbohidratos para reducir las convulsiones. Esto puede ser una opción si los medicamentos no ayudan a controlar la epilepsia.
En esta dieta, llamada dieta cetogénica, el cuerpo descompone las grasas en lugar de los carbohidratos para obtener energía. Después de unos pocos años, algunos niños pueden ser capaces de suspender la dieta cetogénica y permanecer libres de convulsiones. Es de suma importancia realizar esta dieta bajo la supervisión atenta de profesionales de la salud.
Los expertos no saben bien por qué la dieta cetogénica reduce las convulsiones. Sin embargo, los investigadores creen que la dieta genera cambios químicos que suprimen las convulsiones. Además, la dieta altera las acciones de las neuronas cerebrales para reducir las convulsiones.
Busca asesoramiento médico si tú o tu hijo están considerando una dieta cetogénica. Es importante que te asegures de que tu hijo consuma los nutrientes necesarios cuando haga esta dieta.
Los efectos secundarios de una dieta cetogénica pueden ser deshidratación, estreñimiento y crecimiento lento debido a la falta de nutrientes. También pueden incluir una acumulación de ácido úrico en la sangre, lo que puede formar cálculos renales. Estos efectos secundarios son poco comunes cuando la dieta es adecuada y está supervisada por un médico.
Seguir una dieta cetogénica puede ser difícil. La dieta de bajo índice glucémico y la dieta Atkins modificada ofrecen alternativas con menos restricciones y proporcionan algunas mejoras para las convulsiones.
Posibles tratamientos futuros
Actualmente, los investigadores estudian muchos posibles tratamientos nuevos para la epilepsia, que incluyen los siguientes:
-
Estimulación subumbral, que es la estimulación continua de la zona donde se originan las convulsiones. La estimulación subumbral consiste en estimular de manera continua un área del cerebro a un nivel que está por debajo de lo físicamente perceptible. Al parecer, este tipo de terapia mejora las consecuencias de las convulsiones y la calidad de vida de las personas que las tienen. La estimulación subumbral ayuda a detener la convulsión antes de que suceda.
Este tratamiento puede servir para quienes tienen convulsiones que se originan en una zona del cerebro llamada área elocuente. Si se extrajera esta área, se vería afectada la capacidad de hablar y moverse. También puede ayudar a quienes tienen los tipos de convulsiones que no mejoran con la neuroestimulación receptiva.
- Cirugía de invasión mínima. Las nuevas técnicas quirúrgicas de invasión mínima, como la ecografía focalizada guiada por resonancia magnética, son prometedoras para el tratamiento de las convulsiones. Estas cirugías tienen menos riesgos que la cirugía tradicional de cerebro abierto para la epilepsia.
- Estimulación magnética transcraneal. En la estimulación magnética transcraneal, se aplican campos magnéticos focalizados en áreas del cerebro donde ocurren las convulsiones para tratarlas sin necesidad de cirugía. Puede utilizarse en pacientes cuyas convulsiones se producen cerca de la superficie del cerebro y no pueden tratarse con cirugía.
- Estimulación transcraneal por corriente continua. Esta técnica proporciona estimulación eléctrica al cerebro a través del cuero cabelludo para disminuir, con el tiempo, la cantidad de convulsiones. Este tratamiento puede recibirse en casa.
Marcapasos para epilepsia
Una convulsión epiléptica es una alteración eléctrica anormal en el cerebro. El dispositivo se implanta debajo de la piel y se conectan cuatro electrodos a las capas externas del cerebro. El dispositivo controla las ondas cerebrales y, cuando detecta actividad eléctrica anormal, libera una estimulación eléctrica y detiene las convulsiones.
Más información
Más información
Estudios clínicos
Explora los estudios de Mayo Clinic que ensayan nuevos tratamientos, intervenciones y pruebas para prevenir, detectar, tratar o controlar esta afección.
Estilo de vida y remedios caseros
Entender tu afección puede ayudarte a controlarla mejor:
- Toma los medicamentos de manera correcta. No modifiques la dosis sin antes hablar con un miembro del equipo de atención médica. Si sientes que es necesario cambiar los medicamentos, háblalo con tu profesional de atención médica.
- Duerme lo suficiente. La falta de sueño puede desencadenar convulsiones. Asegúrate de descansar lo suficiente todas las noches.
- Lleva puesto un brazalete de alerta médica. Esto ayudará a que el personal de emergencias sepa cómo proporcionarte tratamiento de la manera correcta.
- Haz ejercicio. El ejercicio puede ayudar a que te mantengas físicamente saludable y a reducir la depresión. Asegúrate de beber suficiente agua y de descansar si te cansas al hacer ejercicio.
Por otro lado, debes tomar decisiones de vida saludables. Controla el estrés, limita el consumo de alcohol y no fumes.
Estrategias de afrontamiento y apoyo
Algunas personas que tienen convulsiones presentan depresión. Sin embargo, puedes vivir una vida activa y satisfactoria, aunque tengas epilepsia. Para ayudarte a sobrellevar esta afección, puedes hacer lo siguiente:
- Infórmate e informa a tus amigos y familiares sobre la epilepsia para que todos entiendan la afección.
- Intenta ignorar las reacciones negativas de las personas. Es útil aprender sobre la epilepsia para conocer la información verdadera en lugar de tener ideas equivocadas sobre la enfermedad. También, trata de mantener tu sentido del humor.
- Vive de la manera más independiente posible. Continúa trabajando, si es posible. Si no puedes conducir debido a las convulsiones, investiga las opciones cercanas de transporte público. Si no estás habilitado para conducir, podrías considerar mudarte a una ciudad que cuente con buenas opciones de transporte público.
- Encuentra un profesional de atención médica que te agrade y con el que te sientas cómodo.
- Intenta no preocuparte por si vas a tener una convulsión.
- Encuentra un grupo de apoyo de personas con epilepsia para reunirte con otros que entiendan lo que estás atravesando.
Si no puedes trabajar fuera de casa debido a las convulsiones, considera trabajar desde tu hogar. Además, existen otras formas de sentirse conectado con la gente.
Explícales a las personas con las que compartes tu trabajo y tu hogar qué deben hacer si tienes una convulsión. Esto puede ser útil si están contigo cuando tienes una. Les puedes dar sugerencias como estas:
- Voltea suavemente a la persona hacia un lado para evitar atragantamiento.
- Coloca algo blando debajo de su cabeza.
- Afloja las prendas que se ajusten al cuello.
- No pongas los dedos ni otra cosa en la boca de la persona. Las personas con epilepsia no se "tragan" la lengua durante una convulsión, pues es físicamente imposible.
- No intentes sujetar a una persona que tiene una convulsión.
- Si la persona se mueve, aleja los objetos peligrosos.
- Si se necesita ayuda médica de inmediato, quédate con la persona hasta que llegue el personal médico.
- Observa a la persona detenidamente para que puedas dar detalles sobre lo ocurrido.
- Controla el tiempo de las convulsiones.
- Mantén la calma durante las convulsiones.
Preparación para la consulta
Para comenzar, puedes consultar al profesional de atención médica. Sin embargo, es posible que, cuando llames para pedir una cita, te remitan directamente a un especialista. Este podría ser un neurólogo, o médico capacitado en afecciones del cerebro y el sistema nervioso. También podría remitirte a un epileptólogo, que es un neurólogo capacitado en epilepsia.
Las citas pueden ser breves y suele haber mucho de qué hablar, así que es una buena idea ir bien preparado. La información a continuación te ayudará a prepararte para la cita médica y a saber qué esperar.
Qué puedes hacer
-
Mantén un calendario detallado de las convulsiones. Cada vez que ocurra una convulsión, anota la hora, el tipo de convulsión y el tiempo que duró. También anota cualquier factor o contexto en el que haya ocurrido la convulsión. Por ejemplo, olvido de la toma de algún medicamento, falta de sueño, estrés, menstruación u otros eventos que puedan desencadenar la actividad de una convulsión.
Para obtener este tipo de información, pregunta a las personas que puedan observar tus convulsiones, como familiares, amigos o colegas. Esto te permitirá registrar información que probablemente no sabías.
- Ten en cuenta lo que necesitas hacer antes de la cita. Cuando programes la cita, pregunta si debes hacer algo con anticipación, por ejemplo, restringir la dieta.
- Anota información personal crucial, como situaciones de gran estrés o cambios recientes en tu vida.
- Haz una lista de los medicamentos, las vitaminas o los suplementos que estés tomando.
-
Pídele a un familiar o amigo que te acompañe. A veces, puede ser difícil recordar toda la información que te proporcionan durante una cita. Es posible que la persona que te acompañe recuerde información que tú pasaste por alto u olvidaste.
Quizás no seas consciente de lo que está pasando a tu alrededor cuando estás convulsionando. Una persona que ha presenciado tus convulsiones probablemente pueda responder las preguntas durante la cita médica.
- Anota las preguntas que quieras hacerle al profesional de atención médica. Preparar una lista de preguntas te ayuda a sacar el mayor provecho de tu cita.
En el caso de la epilepsia, algunas preguntas básicas son las siguientes:
- ¿Qué puede estar causando mis convulsiones?
- ¿Qué tipo de pruebas deben hacerme?
- ¿Es posible que mi epilepsia sea temporal o duradera?
- ¿Qué tratamiento recomienda?
- ¿Cuáles son las alternativas al tratamiento principal que me sugiere?
- ¿Cómo puedo asegurarme de no lastimarme si tengo otra convulsión?
- Tengo otras afecciones de la salud. ¿Cuál es la mejor manera de controlar estas enfermedades de manera conjunta?
- ¿Debo respetar alguna restricción?
- ¿Debería consultar con un especialista? ¿Cuánto costará eso? ¿Lo cubrirá mi seguro?
- ¿Existe alguna alternativa genérica a los medicamentos que me receta?
- ¿Tiene algún folleto u otro material impreso que pueda llevarme a casa? ¿Qué sitios web me recomienda?
Además de las preguntas que preparaste, no dudes en pedirle que te explique todo lo que no entiendas durante la cita.
Qué esperar del médico
Es probable que tu profesional de la salud te haga algunas preguntas, por ejemplo:
- ¿Cuándo tuviste convulsiones por primera vez?
- ¿Tus convulsiones parecen desencadenarse a causa de determinados eventos o situaciones?
- ¿Tienes sensaciones similares justo antes de que comience una convulsión?
- ¿Las convulsiones han sido frecuentes u ocasionales?
- ¿Qué síntomas tienes cuando sufres una convulsión?
- ¿Hay algo que parezca mejorar tus convulsiones?
- ¿Hay algo que parezca empeorar tus convulsiones?
Qué puedes hacer mientras tanto
Determinadas afecciones y actividades pueden provocar convulsiones, por lo que se recomienda lo siguiente:
- No bebas grandes cantidades de alcohol.
- No consumas nicotina.
- Duerme lo suficiente.
- Reduce el estrés.
También es importante que lleves un registro de las convulsiones antes de la cita médica.
Oct. 14, 2025