Diagnóstico
El diagnóstico de un prolapso anterior puede consistir en lo siguiente:
-
Un examen pélvico. El profesional de atención médica puede examinarte la pelvis. Esto es para ver si hay una protuberancia de tejido en la vagina.
Es posible que el profesional de atención médica te pida que hagas fuerza como cuando defecas. Esto permite ver cómo el esfuerzo afecta el prolapso. También contraes los músculos del suelo pélvico como cuando detienes el flujo de orina. Esto sirve para evaluar la fuerza de los músculos del suelo pélvico.
- Antecedentes médicos. Esto incluye tus antecedentes médicos, quirúrgicos y de embarazos.
- Análisis de la vejiga y de orina. A algunas personas se les realizan pruebas para verificar el vaciado de la vejiga. El profesional de atención médica también puede analizar una muestra de orina para detectar signos de infección urinaria.
Tratamiento
Tipos de pesarios
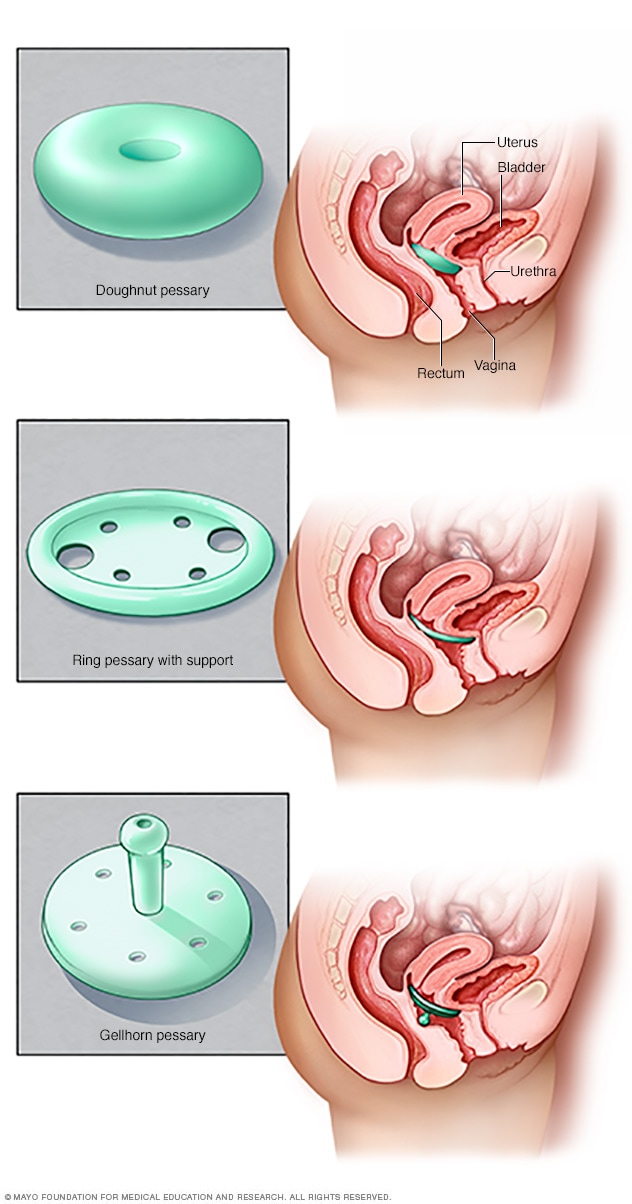
Tipos de pesarios
Los pesarios vienen en muchos tamaños y formas. Estos dispositivos se colocan en la vagina y sujetan los tejidos vaginales afectados por el prolapso de órganos pélvicos. Un profesional de atención médica puede ayudarte a decidir qué tipo funcionará mejor para ti.
El tratamiento depende de tus síntomas, de cuánto te afectan, del grado de prolapso y de si tienes afecciones relacionadas. Estos pueden incluir incontinencia urinaria o más de un tipo de prolapso de órganos pélvicos.
Las personas con pocos síntomas, o ninguno, generalmente no necesitan tratamiento. El profesional de atención médica podría sugerir una estrategia de esperar y observar. Tendrás visitas de seguimiento para evaluar el prolapso.
Si tienes síntomas de prolapso anterior que te incomodan, los tratamientos pueden incluir los siguientes:
-
Ejercicios para fortalecer los músculos del suelo pélvico. Estos ejercicios también se conocen como ejercicios de Kegel. Fortalecen los músculos del suelo pélvico para ayudar a sostener la vejiga y otros órganos pélvicos. El profesional de atención médica o fisioterapeuta puede indicarte cómo hacer estos ejercicios.
Que un fisioterapeuta te enseñe los ejercicios de Kegel con biorretroalimentación puede ser la mejor forma de aprender a hacerlos. Durante la biorretroalimentación, un profesional de atención médica te conecta a sensores que indican si estás realizando los ejercicios correctamente.
-
Un dispositivo de soporte llamado pesario. Un pesario vaginal es un anillo de silicona que se coloca en la vagina para sostener la vejiga. El pesario no corrige el prolapso, pero puede aliviar los síntomas.
Un profesional de atención médica te ajusta el dispositivo y te enseña cómo retirarlo, limpiarlo y volver a colocarlo. Muchas personas utilizan pesarios durante un tiempo antes de someterse a cirugía. Algunas personas los usan cuando no quieren someterse a una cirugía o cuando esta representa un riesgo elevado.
Cirugía
Si otros tratamientos no funcionan, puedes optar por la cirugía.
-
Cómo se realiza. A menudo, el cirujano realiza el procedimiento a través de la vagina. Otras técnicas implican trabajar a través de pequeñas incisiones, con cámaras diminutas e instrumentos quirúrgicos. Esto se llama laparoscopia. El cirujano puede realizar la laparoscopia con asistencia robótica.
Otra forma de realizar la cirugía es a través de una incisión en el abdomen, llamada cirugía abierta.
La cirugía consiste en reposicionar la vejiga y utilizar suturas para mantenerla en su lugar.
- Qué se hace en caso de prolapso uterino. En casos de prolapso anterior ligado a un prolapso uterino, el profesional de atención médica podría sugerir reparar el prolapso y también extirpar el útero por medio de un procedimiento llamado histerectomía. También existen procedimientos que conservan el útero y brindan apoyo a la parte superior de la vagina.
Si estás cursando un embarazo o planeas hacerlo, el profesional de atención médica podría sugerirte posponer la cirugía hasta que decidas no tener más hijos. Mientras tanto, los ejercicios del suelo pélvico o un pesario pueden ayudar a aliviar los síntomas.
Los resultados de la cirugía pueden durar muchos años. Pero existe cierto riesgo de que el prolapso reaparezca. Eso podría implicar que necesites otra cirugía en algún momento.
Estudios clínicos
Explora los estudios de Mayo Clinic que ensayan nuevos tratamientos, intervenciones y pruebas para prevenir, detectar, tratar o controlar esta afección.
Estilo de vida y remedios caseros
Los ejercicios de Kegel son ejercicios que puedes hacer en casa para fortalecer los músculos del suelo pélvico. Un suelo pélvico más fuerte brinda mejor apoyo a los órganos pélvicos y puede aliviar los síntomas del prolapso anterior.
Para hacer ejercicios de Kegel, sigue estos pasos:
- Aprieta los músculos del suelo pélvico. Son los músculos que usas para detener el flujo de orina.
- Mantén el músculo contraído, lo que se llama una contracción, durante cinco segundos. Luego, relájalo durante cinco segundos. Si te resulta muy difícil, comienza manteniendo la contracción durante dos segundos y relaja por tres segundos.
- Continúa con el ejercicio hasta mantener la contracción durante 10 segundos cada vez que los realices.
- Repite el ejercicio 10 veces. Haz cada serie tres veces al día.
Pídele a tu profesional de atención médica que te muestre cómo hacer los ejercicios de Kegel. Una vez que aprendas cómo hacerlos, puedes hacer los ejercicios de Kegel en cualquier momento sin que nadie lo note. Hazlo mientras estás sentado en tu escritorio o descansando en el sillón.
Para evitar que el prolapso anterior empeore, también puedes intentar lo siguiente:
- Tratar y prevenir el estreñimiento. Para eso son útiles los alimentos con alto contenido de fibra.
- No levantar objetos pesados. Usa una buena técnica para levantar objetos que no sean muy pesados. Ponte de pie lo más cerca posible del objeto que vas a levantar. No te inclines hacia delante para levantar algo. En lugar de eso, flexiona las rodillas para levantar con las piernas.
- Controlar la tos. Busca tratamiento si tienes tos o bronquitis crónicas. Y no fumes.
- Controlar tu peso. Habla con el profesional de atención médica para saber cuál es el peso adecuado para ti. Pide ayuda para bajar de peso si lo necesitas.
Preparación para la consulta
Solicita una cita con tu profesional de atención médica o ginecólogo si tienes síntomas de prolapso anterior que te molestan.
A continuación, encontrarás información que ayudará a prepararte para la cita médica.
Qué puedes hacer
Prepara una lista de lo siguiente:
- Los síntomas y cuándo comenzaron.
- Otras afecciones médicas que tengas y tus antecedentes médicos de embarazos.
- Todos los medicamentos, vitaminas y suplementos que tomas, cuánto tomas y con qué frecuencia.
- Preguntas para hacerle al profesional de atención médica.
Si tienes prolapso anterior, algunas preguntas básicas que puedes hacer son las siguientes:
- ¿Cuál es la causa más probable de mis síntomas?
- ¿Cuáles son otras causas posibles?
- ¿Qué pruebas deben hacerme?
- ¿Qué tratamiento me recomienda?
- ¿Debo limitar mis actividades?
- ¿Qué puedo hacer en casa para aliviar los síntomas?
- ¿Debería consultar con un especialista?
No dudes en hacer todas las preguntas que tengas.
Qué esperar del médico
Preguntas que podría hacerte el profesional de atención médica:
- ¿Tienes pérdidas de orina?
- ¿Tienes infecciones de vejiga con frecuencia?
- ¿Sientes dolor o tienes pérdidas de orina durante las relaciones sexuales?
- ¿Tienes mucha tos?
- ¿Haces esfuerzo al defecar?
- ¿Hay algo que parezca mejorar o empeorar los síntomas?
- ¿Quieres tener hijos en el futuro?
Sept. 05, 2025