Descripción general
Escara
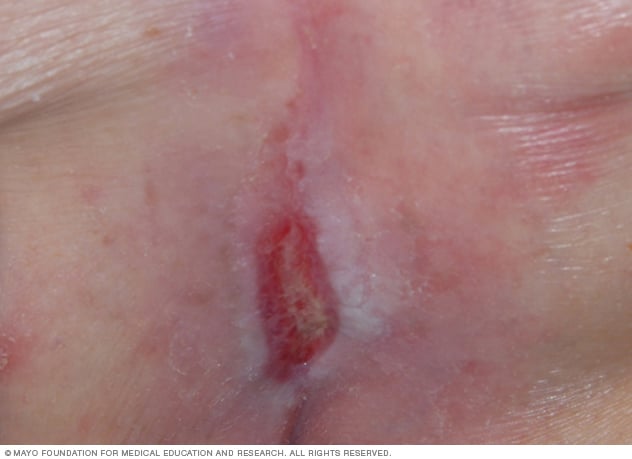
Escara
Las escaras son áreas donde hay daños en la piel y los tejidos causados por una presión continua que reduce el flujo sanguíneo hacia las áreas vulnerables del cuerpo. Esta presión puede deberse a estar en cama o en silla de ruedas durante mucho tiempo.
Las escaras son lesiones de la piel y del tejido que se encuentra debajo de la piel debidas a la presión ejercida sobre esta durante un tiempo prolongado. En la mayoría de los casos, las escaras se manifiestan en la piel que recubre las partes óseas del cuerpo, como talones, tobillos, caderas y cóccix. Las escaras también se denominan úlceras por presión, lesiones por presión y úlceras por decúbito.
Las personas con mayor riesgo de desarrollar escaras son aquellas que padecen enfermedades que les impiden cambiar de postura o moverse, o aquellas que pasan la mayor parte del tiempo en una cama o una silla.
Las escaras pueden desarrollarse en el trascurso de horas o días. La mayoría de las llagas se recuperan con tratamiento, pero algunas nunca lo hacen completamente. Puedes tomar medidas para ayudar a detener la formación de escaras y ayudar a que se curen.
Productos y servicios
Síntomas
Los síntomas de las escaras incluyen los siguientes:
- Cambios en el color o en la textura de la piel.
- Hinchazón.
- Supuración.
- Un área de la piel que se siente más fría o más caliente al tacto que otras áreas.
- Áreas con irritación.
Las escaras se clasifican en varias etapas en función de su profundidad, gravedad y otras características. El grado de daño de la piel y de los tejidos oscila desde una piel inflamada e intacta hasta una lesión profunda que afecta los músculos y los huesos.
Sitios comunes de las úlceras por presión
En el caso de las personas que utilizan silla de ruedas, las úlceras por presión suelen aparecer en la piel en las siguientes áreas:
- Cóccix o glúteos.
- Omóplatos y columna vertebral.
- Parte trasera de los brazos y piernas donde entran en contacto con la silla.
En el caso de las personas que necesitan permanecer en la cama, pueden aparecer úlceras por presión en los siguientes sitios:
- La parte trasera o los laterales de la cabeza.
- Los omóplatos.
- La cadera, la región lumbar o el coxis.
- Los talones, los tobillos y la piel detrás de las rodillas.
Cuándo consultar al médico
Si notas señales de advertencia de que tienes escaras, cambia de posición para aliviar la presión sobre la zona. Si esta no mejora en 24 a 48 horas, consulta a tu profesional de atención médica.
Busca atención médica de inmediato si observas signos de infección. Entre ellos están fiebre, supuración o mal olor de una llaga, así como calor o hinchazón alrededor de esta.
Causas
Las escaras se producen por la presión contra la piel y que limita el flujo sanguíneo a la piel. El movimiento limitado puede hacer que la piel sea propensa a dañarse y causar escaras.
Las tres causas principales de la aparición de escaras son las siguientes:
- Presión. La presión constante en cualquier parte del cuerpo puede disminuir el flujo sanguíneo a los tejidos. El flujo sanguíneo es esencial para llevar oxígeno y otros nutrientes a los tejidos. Sin estos nutrientes esenciales, la piel y los tejidos cercanos se dañan y podrían morir con el tiempo. El movimiento limitado puede hacer que la piel sea propensa a los daños que causa la presión. En el caso de las personas con movilidad limitada, la presión tiende a producirse en zonas que no están bien acolchadas con músculo o grasa y que se sitúan sobre un hueso. Estas zonas incluyen la columna vertebral, el cóccix, los omóplatos, las caderas, los talones y los codos.
- Fricción. La fricción se produce cuando la piel roza contra la ropa o la ropa de cama. Puede hacer que la piel frágil sea más vulnerable a las lesiones, especialmente si la piel también está húmeda.
- Rozamiento. El rozamiento se produce cuando dos superficies se mueven en direcciones opuestas. Por ejemplo, cuando la cabecera de una cama está elevada, una persona se puede deslizar hacia abajo en la cama. A medida que el cóccix se mueve hacia abajo, la piel sobre el hueso puede quedar en el mismo lugar, lo que provoca una tracción en sentido contrario.
Factores de riesgo
El riesgo de desarrollar escaras es mayor si tienes dificultades para moverte y no puedes cambiar de posición fácilmente mientras estás sentado o en la cama. Los factores de riesgo incluyen los siguientes:
- Inmovilidad. Esto puede deberse a una salud debilitada, a una lesión de la médula espinal o a otra causa.
- Incontinencia. La piel se vuelve más vulnerable con la exposición prolongada a la orina y las heces.
- Pérdida de la percepción sensorial. Las lesiones de la médula espinal, los trastornos neurológicos y otras afecciones pueden ocasionar una pérdida de la sensibilidad. Si no puedes sentir dolor o malestar, es posible que no notes las señales de advertencia y la necesidad de cambiar de posición.
- Nutrición e hidratación deficientes. Las personas necesitan suficientes líquidos, calorías, proteínas, vitaminas y minerales todos los días para mantener la piel sana y detener la ruptura de los tejidos.
- Enfermedades que afectan el flujo sanguíneo. Los problemas de salud afectan el flujo sanguíneo pueden aumentar el riesgo de daño tisular, como las escaras. Entre los ejemplos de este tipo de enfermedad están la diabetes y las enfermedades vasculares.
- Edad. Si tienes más de 70 años, es más probable que te afecten las escaras.
Complicaciones
Las complicaciones de las úlceras por presión comprenden:
- Celulitis infecciosa. La celulitis infecciosa es una infección de la piel y está relacionada con los tejidos blandos. Puede causar calor e hinchazón de la zona afectada. La piel puede cambiar de color o parecer inflamada. Las personas con daños en los nervios a menudo no sienten dolor en la zona afectada por la celulitis infecciosa.
- Infecciones óseas y articulares. Una infección de una escara puede traspasar las articulaciones y los huesos. Las infecciones en las articulaciones, como la artritis séptica, pueden dañar cartílagos y tejidos. La osteomielitis que es una infección ósea puede reducir la función de las articulaciones y las extremidades.
- Cáncer. Una úlcera de Marjolin es una herida que no cicatriza, de larga duración y que puede convertirse en un tipo de carcinoma de células escamosas.
- Septicemia. En raras ocasiones, una úlcera cutánea deriva en septicemia, que es una complicación de una infección que pone en riesgo la vida.
Ciertas complicaciones pueden poner en riesgo la vida.
Prevención
Puedes ayudar a detener las úlceras por presión con estos pasos:
- Cambia con frecuencia de postura para evitar tensiones en la piel.
- Cuida bien tu piel.
- Come y bebe con frecuencia.
- Deja de fumar.
- Controla el estrés.
- Haz ejercicios diarios.
Consejos para el reposicionamiento
Ten en cuenta estas recomendaciones para cambiar de posición en una cama o una silla:
- Cambia el punto de apoyo del peso con frecuencia. Pide ayuda para cambiar de postura cada dos horas.
- Levántate, siempre que sea posible. Si tienes suficiente fuerza en la parte superior del cuerpo, haz flexiones en silla de ruedas. Levanta el cuerpo del asiento empujando los brazos de la silla.
- Busca una silla de ruedas especial. Algunas sillas de ruedas pueden inclinarse, lo que puede aliviar la presión.
- Selecciona almohadones o un colchón que alivie la presión. Usa almohadones o un colchón especial para aliviar la presión y asegurarte de que el cuerpo esté bien posicionado. No uses almohadones con forma de dona, ya que pueden concentrar la presión en el tejido circundante.
- Ajusta la elevación de la cama. Si la cama puede elevarse en la parte de la cabeza, súbela no más de 30 grados. Esto ayuda a prevenir el cizallamiento.
Consejos para el cuidado de la piel
Considera las siguientes sugerencias para el cuidado de la piel:
- Mantener la piel limpia y seca. Lava la piel con un limpiador suave y sécala con palmaditas. Haz esta rutina de limpieza regularmente para limitar la exposición de la piel a la humedad, la orina y las heces.
- Proteger la piel. Usa cremas de barrera protectora de la piel para proteger la piel de la orina y las heces. Cambia la ropa de cama y tu ropa para vestir con frecuencia si es necesario. Presta atención a los botones de la ropa y las arrugas en las sábanas que puedan irritar la piel.
- Revisar la piel a diario. Observa atentamente tu piel todos los días para ver si hay signos de advertencia de una úlcera por presión.