Diagnóstico
Examen pélvico
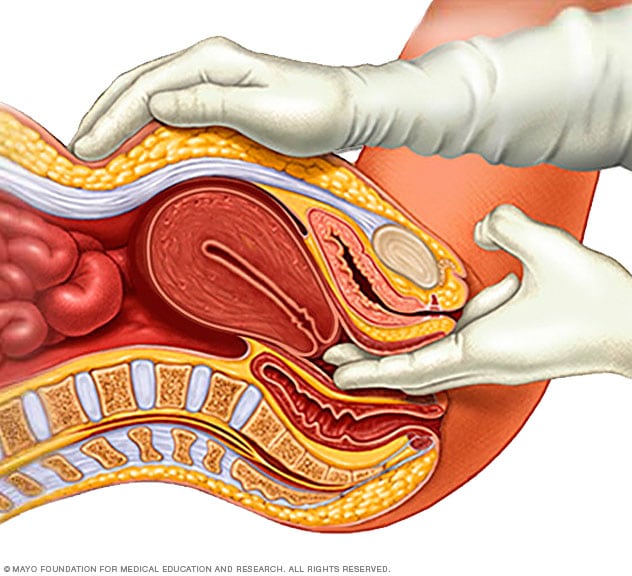
Examen pélvico
Durante un examen pélvico, el médico se pone guantes e introduce uno o dos dedos en la vagina. Al hacer presión simultáneamente en el abdomen, el médico puede revisar el útero, los ovarios y otros órganos.
En el caso de la vulvodinia, es probable que tu ginecólogo u otro miembro de tu equipo de atención médica te haga preguntas sobre tus antecedentes médicos y sexuales. También te preguntarán si te has sometido a alguna cirugía.
También podrían realizarte:
- Examen pélvico. Se examinan los genitales externos y la vagina para detectar signos de infección u otras causas de los síntomas. Se puede tomar una muestra de células de la vagina para detectar una infección causada por hongos o bacterias. El profesional de atención médica también puede introducirte un dedo con un guante en la vagina para comprobar la sensibilidad de los músculos del suelo pélvico.
- Prueba del hisopo. Se utiliza un hisopo de algodón humedecido para revisar suavemente si existen zonas específicas de dolor en la vulva. Si se detecta una zona dolorida, es probable que te pregunten qué sientes y cuánto te duele.
- Biopsia. Si la piel de la vulva tiene un aspecto distinto al habitual, tu médico o ginecólogo puede extraer una pequeña muestra de tejido para que la analice un laboratorio.
- Análisis de sangre. Esto puede hacerse para comprobar sus niveles de hormonas como el estrógeno, la progesterona y la testosterona.
Tratamiento
Los tratamientos de la vulvodinia se centran en aliviar los síntomas. Ningún tratamiento funciona en todos los casos. Para muchas personas, lo mejor es una combinación de tratamientos. Puede llevar tiempo encontrar la combinación adecuada. También puede tardar meses en aliviarse.
Medicamentos
Tu equipo de atención médica puede recomendarte medicamentos como:
- Antidepresivos o anticonvulsivos. Estos pueden ayudar a aliviar el dolor a largo plazo. Algunos tipos de antidepresivos se presentan en forma de cremas que pueden aplicarse sobre la piel.
- Anestésicos locales. Estos medicamentos más potentes pueden bloquear el dolor durante un breve periodo de tiempo. Por ejemplo, puedes ponerte un anestésico local llamado ungüento de lidocaína en la vulva 30 minutos antes de tener relaciones sexuales para que te resulte más cómodo. Este medicamento puede hacer que tu pareja pierda sensibilidad durante un rato después del contacto sexual.
- Bloqueo nervioso. Estas inyecciones se aplican cerca de un nervio o grupo de nervios sensibles al dolor. Pueden ser útiles si tienes un dolor de larga duración que no responde a otros tratamientos.
- Cremas hormonales. Si tus síntomas están relacionados con cambios hormonales, podrías aliviarte con una crema de estrógenos que se aplica en la vagina. A veces se prescribe junto con crema de testosterona.
- Antihistamínicos. A menudo utilizados para tratar las alergias, estos medicamentos también podrían reducir el picor causado por la vulvodinia. Pero los antihistamínicos pueden resultar secantes si ya has pasado la menopausia.
Terapias
La fisioterapia incluye diversas técnicas que pueden aliviar tu dolor y mejorar tu calidad de vida. Estas son algunas:
Terapia del suelo pélvico. Muchas personas con vulvodinia tienen tensión en los músculos del suelo pélvico, que sostiene el útero, la vejiga y el intestino. Los ejercicios para hacer estiramientos y relajar esos músculos pueden ayudar a aliviar el dolor de la vulvodinia.
Tu fisioterapeuta también puede recomendarte que utilices en casa un dispositivo llamado dilatador vaginal. Esto estira y estimula la vagina. También puede ayudar a aliviar el miedo a sentir dolor durante las relaciones sexuales.
- Biorretroalimentación. Esta técnica cuerpo-mente puede ayudarte a aliviar el dolor al enseñarte a relajar los músculos pélvicos. También puede enseñarte a controlar cómo responde tu cuerpo a los síntomas.
La terapia conversacional consiste en trabajar con un terapeuta, que puede enseñarte formas de afrontar el dolor. Algunos ejemplos son los siguientes:
Terapia cognitivo conductual. Esta técnica te ayuda a darte cuenta de los pensamientos negativos y a responder de forma práctica. También es probable que te animen a llevar un diario sobre el dolor. En el diario, anota cuándo padeces los síntomas de vulvodinia y qué parece mejorarlos o empeorarlos.
A veces, el dolor de la vulvodinia puede estar relacionado con conflictos en una relación o con traumas pasados. La terapia también puede ayudar a superar estos retos.
- Terapia de pareja o terapia sexual. Un terapeuta puede enseñarles a ti y a tu pareja a comunicarse mejor y a desarrollar la intimidad de forma que el sexo deje de ser el centro de atención. También podrías aprender a aliviar el miedo al dolor durante las relaciones sexuales.
Cirugía u otros procedimientos
La cirugía puede ser una opción de tratamiento si sientes dolor en el tejido que rodea la abertura de la vagina, llamado vestíbulo. En la mayoría de los casos, la cirugía solo se lleva a cabo si otros tratamientos no han dado resultado.
La cirugía puede eliminar el tejido doloroso del vestíbulo de la vagina. El procedimiento se conoce como vestibulectomía. Si tienes síntomas de vulvodinia en otras partes de la vulva, es probable que la cirugía no sea una opción de tratamiento para ti.
Si estás pensando en someterte a esta operación, pide a tu equipo de atención médica que te explique todos los beneficios y riesgos. A veces, la cirugía puede dejar cicatrices o empeorar el dolor.
Medicina alternativa
Algunos tratamientos que no forman parte de la atención médica estándar pueden ayudar a disminuir los síntomas de la vulvodinia. Estos son algunos:
- Acupuntura. Un profesional de atención médica capacitado introduce agujas muy finas en partes específicas del cuerpo.
- Hipnosis. Un profesional de atención médica te guía hacia un estado de conciencia modificado que puede ayudarte a relajarte y concentrarte.
- Atención plena y meditación. Puedes aprender estas técnicas a través de la autoinstrucción con la práctica y con aplicaciones.
- Estimulación nerviosa eléctrica transcutánea. Un dispositivo que se coloca sobre la piel envía corrientes eléctricas de bajo voltaje al área dolorida.
El estrés tiende a empeorar la vulvodinia y padecer vulvodinia puede causar más estrés. Entre las actividades que pueden ayudar a aliviar el estrés se encuentran el yoga y la meditación de atención plena.
Estilo de vida y remedios caseros
Unas medidas de cuidado personal simples pueden ayudarte a controlar los síntomas de la vulvodinia.
Algunos consejos para el trabajo son:
- Ponte cómoda. Si estás mucho tiempo sentada durante el día, utiliza un cojín de gomaespuma.
- Intenta estar de pie más tiempo. Esto alivia la presión sobre las zonas que rodean la vulva.
Entre los consejos para hacer ejercicio se incluyen:
- Limita los ejercicios de alta intensidad, como correr. Este tipo de ejercicio crea una fricción que puede irritar la vulva.
- Utiliza una compresa de gel congelado después del ejercicio. Envuélvela en una toalla y póntela sobre la vulva durante 15 minutos para aliviar los síntomas.
- Limita las actividades que ejerzan presión sobre la vulva, como montar en bicicleta o a caballo.
Algunos consejos para el baño y la natación:
- Lávate la zona suavemente. Frotar el área afectada con fuerza o lavarla con demasiada frecuencia puede empeorar la irritación. En su lugar, usa agua tibia o fría para limpiar suavemente la vulva con la mano. Luego, seca el área con toquecitos suaves. Después del baño, aplica un emoliente sin conservantes, como vaselina. Esto crea una barrera protectora.
- Evita los productos que puedan irritar la vulva. No utilices baños de burbujas, productos de higiene femenina ni cremas o jabones perfumados.
- Toma un baño de asiento. Dos o tres veces al día, sumérgete en agua tibia o fría con sales de Epsom o avena coloidal durante 5 a 10 minutos. Esto puede ayudar a aliviar el ardor y la irritación.
- Evita tomar baños calientes y bañarte en jacuzzis. Pasar tiempo en agua caliente puede causar molestias y comezón.
- Nada en albercas que no tengan mucho cloro. Este desinfectante de albercas mantiene el agua limpia, pero en exceso puede resultar irritante.
Algunos consejos de higiene son:
- No uses tampones ni compresas desodorantes. El desodorante puede ser irritante. En su lugar, utiliza compresas y tampones 100 % de algodón.
- Usa un papel higiénico suave, de color blanco y sin perfume.
- Orina antes de que sientas la vejiga llena. Luego, enjuágate la vulva con agua y sécate con ligeros toques.
Algunos consejos para la ropa y para lavar la ropa son:
- Usa ropa holgada. La ropa ajustada limita la circulación de aire hacia la vulva, lo que puede irritar la zona. Utiliza ropa interior de 100 % algodón en lugar de nailon. Prueba dormir sin ropa interior por la noche. Asegúrate también de llevar pantalones y faldas holgados. Elige medias hasta el muslo o hasta la rodilla en lugar de pantimedias.
- Después de hacer ejercicio, cámbiate la ropa de deporte de inmediato. Quítate también el bañador mojado después de nadar.
- Usa detergentes para ropa para pieles sensibles y no uses suavizante en la ropa interior.
- Si tu lavadora tiene un ciclo de doble enjuague o enjuague adicional, úsalo en la ropa que esté en contacto con la vulva. Esto ayuda a enjuagar el detergente.
Si eres sexualmente activa:
- Utiliza un lubricante a base de agua. Aplícatelo antes de tener relaciones sexuales. No utilices productos que contengan alcohol, colorantes, perfumes, saborizantes o ingredientes que calienten o refresquen.
- Elige con cuidado tus métodos anticonceptivos. Recuerda que las cremas espermicidas o anticonceptivas pueden ser irritantes. Habla con tu médico u otro miembro de tu equipo de atención médica sobre un método anticonceptivo que no te irrite la vulva.
- Orina después de las relaciones sexuales. Esto puede reducir las probabilidades de contraer una infección. Después de orinar, enjuágate la vulva con agua fría y sécate con ligeros toques.
- Prueba con compresas frías o compresas de gel para aliviar el ardor. Envuélvelas en una toalla y póntelas sobre la vulva durante 15 minutos por vez.
Estrategias de afrontamiento y apoyo
Puede que te resulte útil hablar con otras personas que padezcan vulvodinia. Puedes compartir información, hablar de tus experiencias y sentirte más acompañada. Si no deseas unirte a un grupo de apoyo, es posible que un miembro de tu equipo de atención médica pueda recomendarte a un consejero de tu zona que tenga experiencia en ayudar a personas con vulvodinia.
Preparación para la consulta
Probablemente, lo primero que hagas será consultar a tu médico de cabecera. En algunos casos, puede que te remitan a un médico especializado en afecciones del aparato reproductor femenino, llamado ginecólogo.
Qué puedes hacer
Prepara una lista de lo siguiente:
- Los síntomas, incluidos aquellos que parecen no estar relacionados con el motivo por el que programaste la cita médica. Anota cuándo empezaron los síntomas.
- Los antecedentes médicos, incluidas otras afecciones por las que recibes tratamiento.
- Todos los medicamentos, las vitaminas y otros suplementos que tomes, incluidas las cantidades que tomas, llamadas dosis.
- Preguntas para hacerle al equipo de atención médica.
En el caso de la vulvodinia, algunas preguntas que puedes hacerle al equipo de atención médica son:
- ¿Cuál puede ser la causa de mis síntomas?
- ¿Qué pruebas me recomienda?
- ¿Qué tipos de tratamientos tienen más probabilidad de mejorar los síntomas?
- ¿Cuándo puedo esperar alivio?
- Tengo otras enfermedades. ¿Cómo puedo controlar mis afecciones de manera conjunta?
- ¿Hay folletos u otro material impreso que me pueda llevar? ¿Qué sitios web me recomienda?
No dudes en hacer otras preguntas durante tu cita también, especialmente si necesitas más información o no entiendes algo.
Qué esperar del médico
Es posible que te hagan varias preguntas, como por ejemplo:
- ¿Cuál es la intensidad del dolor y cuánto dura? ¿Cómo lo describirías?
- ¿Tu dolor se desencadena a menudo por un acontecimiento específico, como las relaciones sexuales, el ejercicio o ir al baño?
- ¿Tu ciclo menstrual influye en el dolor?
- ¿Hay algo que alivie o empeore el dolor?
- ¿Te han realizado una cirugía pélvica?
- ¿Has tenido un embarazo o podrías tenerlo ahora?
- ¿Has recibido tratamiento para infecciones vaginales o de las vías urinarias?
Dec. 28, 2023