Diagnóstico
Examen pélvico
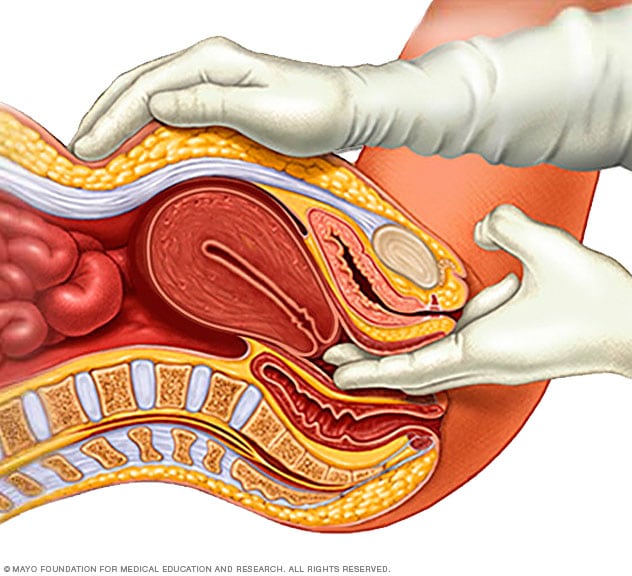
Examen pélvico
Durante un examen pélvico, el médico se pone guantes e introduce uno o dos dedos en la vagina. Al hacer presión simultáneamente en el abdomen, el médico puede revisar el útero, los ovarios y otros órganos.
Los fibromas uterinos suelen encontrarse por azar durante un examen pélvico de rutina. El médico puede sentir cambios irregulares en la forma del útero, lo cual sugiere la presencia de fibromas.
Si tienes síntomas de fibromas uterinos, es posible que necesites estas pruebas:
-
Ecografía. Esta prueba utiliza ondas sonoras para obtener una imagen del útero. Puede confirmar que tienes fibromas y mapearlos y medirlos.
Un médico o técnico mueve el dispositivo ecográfico, llamado transductor, sobre la zona del estómago. Esto se llama ecografía transabdominal. También puede colocar el dispositivo dentro de la vagina para obtener imágenes del útero. Esto se denomina ecografía transvaginal.
- Pruebas de laboratorio. Si tienes sangrados menstruales irregulares, es posible que necesites análisis de sangre para buscar sus posibles causas. Entre estos análisis, se puede incluir un hemograma completo para verificar si hay anemia causada por la pérdida continua de sangre. Otros análisis de sangre pueden servir para buscar trastornos de sangrado o problemas de la tiroides.
Otras pruebas de diagnóstico por imágenes
Histeroecografía
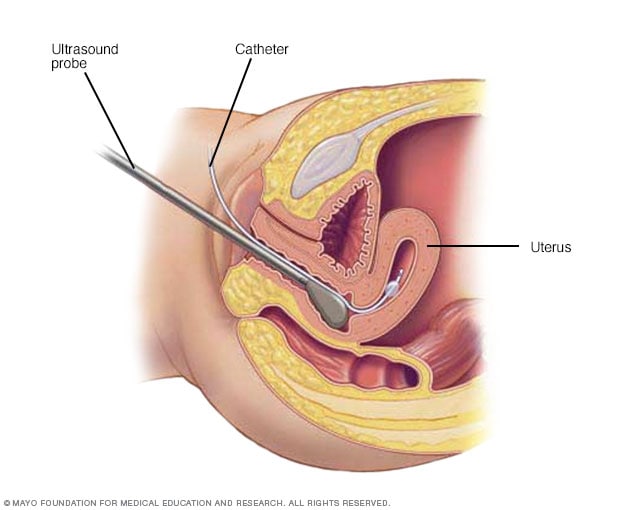
Histeroecografía
Durante la histerosonografía, se coloca un tubo delgado y flexible llamado catéter en el útero. Se inyecta agua salada, también llamada solución salina, a través de un tubo flexible en la parte hueca del útero. Una sonda ecográfica transmite imágenes del interior del útero a un monitor cercano.
Histerosalpingografía
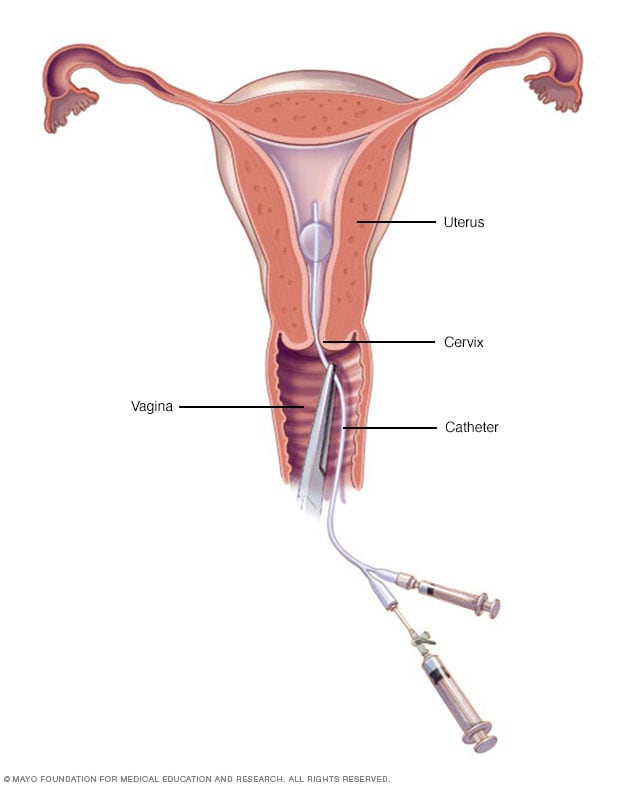
Histerosalpingografía
Un médico o un técnico ubica un catéter delgado dentro del cuello del útero. Este libera un material líquido de contraste que fluye dentro del útero. El colorante marca la forma de tu cavidad uterina y trompas de Falopio y las hace visibles en las imágenes radiográficas.
Histeroscopia

Histeroscopia
Durante la histeroscopia, un instrumento delgado e iluminado proporciona una vista del interior del útero. Este instrumento también se llama histeroscopio.
Si una ecografía no proporciona suficiente información, es posible que necesites otros estudios por imágenes, como:
- Resonancia magnética. Esta prueba puede mostrar con más detalle el tamaño y la ubicación de los fibromas. También puede identificar distintos tipos de tumores y ayudar a determinar las opciones de tratamiento. En la mayoría de los casos, las resonancias magnéticas se utilizan en personas con un útero más grande o en aquellas que se acercan a la menopausia, que también se conoce como perimenopausia.
- Histerosonografía. En la histerosonografía, se utiliza solución salina estéril para expandir el espacio dentro del útero, llamado cavidad uterina. Esto facilita la obtención de imágenes de los fibromas submucosos y del revestimiento del útero si estás intentando quedar embarazada o si tienes sangrado menstrual abundante. Otro nombre con el que se conoce la histerosonografía es sonograma de infusión salina.
- Histerosalpingografía. La histerosalpingografía utiliza un tinte para resaltar la cavidad uterina y las trompas de Falopio en las imágenes de rayos X. El médico puede recomendarla si la infertilidad es motivo de preocupación. Esta prueba puede ayudar a saber si las trompas de Falopio están abiertas o bloqueadas, y puede mostrar algunos fibromas submucosos.
- Histeroscopia. Para este examen, el médico inserta un pequeño telescopio iluminado, llamado histeroscopio, a través del cuello del útero hasta llegar al útero. Luego, inyecta solución salina en el útero. Esto hace que se expanda la cavidad uterina y permite al médico revisar las paredes del útero y las aberturas de las trompas de Falopio.
Más información
Tratamiento
No existe un único tratamiento que sea el mejor para los fibromas uterinos. Hay muchas opciones de tratamiento. Si tienes síntomas, consulta con tu equipo de atención médica cómo puedes aliviarlos.
Conducta expectante
Muchas personas que tienen fibromas uterinos no presentan síntomas. O bien, tienen síntomas levemente molestos con los que pueden vivir. Si ese es tu caso, la espera vigilante podría ser la mejor opción.
Los fibromas no son cáncer. Casi nunca interfieren con un embarazo. A menudo, crecen lentamente o no crecen, y tienden a encogerse después de la menopausia, cuando los niveles de hormonas reproductivas disminuyen.
Medicamentos
Los medicamentos para fibromas uterinos actúan sobre las hormonas que controlan el ciclo menstrual. Tratan síntomas como sangrado menstrual abundante y presión pélvica. No eliminan los fibromas, pero pueden encogerlos. Estos medicamentos incluyen:
-
Agonistas de la hormona liberadora de gonadotropinas (GnRH). Para tratar los fibromas, impiden que el cuerpo genere las hormonas estrógeno y progesterona. Esto produce un estado temporal similar a la menopausia. Como resultado, el período menstrual se detiene, los fibromas se encogen y la anemia a menudo mejora.
Los agonistas de la hormona liberadora de gonadotropinas incluyen leuprolida (Lupron Depot, Eligard y otros), goserelina (Zoladex) y triptorelina (Trelstar, Triptodur Kit).
Muchas personas tienen sofocos mientras toman agonistas de la hormona liberadora de gonadotropinas. En general, estos medicamentos se usan no más de seis meses. Esto es así porque los síntomas reaparecen cuando se deja de tomar el medicamento y su consumo a largo plazo puede causar pérdida ósea. Algunas veces, los agonistas de la hormona liberadora de gonadotropinas se toman con dosis bajas de estrógeno y progestina. Esto se conoce como terapia de restitución con dosis bajas de hormonas. Puede disminuir los efectos secundarios y podría permitirte tomar agonistas de la hormona liberadora de gonadotropinas hasta 12 meses.
El médico puede prescribir un agonista de la hormona liberadora de gonadotropinas para reducir el tamaño de los fibromas antes de una cirugía planificada. O podría prescribirte este medicamento para ayudarte con la transición a la menopausia.
-
Antagonistas de la hormona liberadora de gonadotropinas (GnRH). Estos medicamentos pueden tratar el sangrado menstrual intenso en personas que tienen fibromas uterinos que no pasaron por la menopausia. Pero no encogen los fibromas. Los antagonistas de la hormona liberadora de gonadotropinas pueden usarse dos años como máximo. Si los tomas junto con la terapia complementaria pueden disminuir efectos secundarios, como sofocos y pérdida de la masa ósea. En algunos casos, estos medicamentos ya incluyen dosis bajas de estrógeno y progestina.
Los antagonistas de la hormona liberadora de gonadotropinas incluyen elagolix (Oriahnn) y relugolix (Myfembree).
- Dispositivo intrauterino (DIU) liberador de progestina. Un DIU liberador de progestina puede aliviar el sangrado intenso causado por los fibromas. Sin embargo, solo alivia los síntomas. No encoge los fibromas ni los hace desaparecer. También previene el embarazo.
- Ácido tranexámico (Lysteda, Cyklokapron). Este medicamento no hormonal puede aliviar los períodos menstruales intensos. Se toma solo en días de sangrado intenso.
-
Otros medicamentos. El médico podría recomendar otros medicamentos. Por ejemplo, dosis bajas de píldoras anticonceptivas pueden ayudar a controlar el sangrado menstrual. Pero no reducen el tamaño del fibroma.
Los medicamentos antiinflamatorios no esteroides (AINE) pueden ser eficaces para aliviar el dolor relacionado con los fibromas, pero no reducen el sangrado causado por estos. Los AINE no son medicamentos hormonales. Entre los ejemplos, se incluyen el ibuprofeno (Advil, Motrin IB, otros) y el naproxeno sódico (Aleve). El médico también puede sugerirte que tomes vitaminas y hierro si tienes sangrado menstrual abundante y anemia.
Procedimiento no invasivo
Cirugía con ultrasonido focalizado
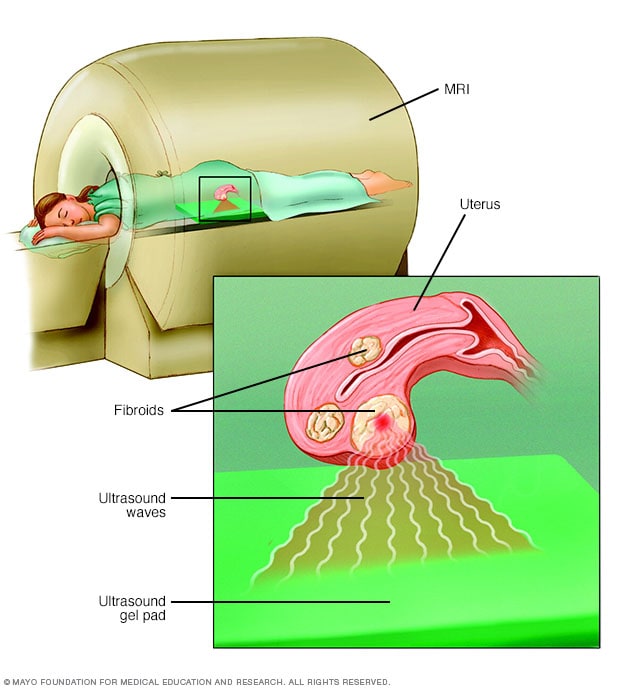
Cirugía con ultrasonido focalizado
Durante la cirugía con ecografía focalizada, se utilizan ondas de alta frecuencia y de alta energía para atacar y destruir los fibromas uterinos. Este procedimiento se hace mientras estás dentro de un escáner de resonancia magnética. El aparato le permite a tu médico visualizar el útero, localizar fibromas y destruir el tejido del fibroma sin hacer ninguna incisión.
Un tratamiento no invasivo no implica cortes quirúrgicos llamados incisiones. Además, no incluye la colocación de instrumentos en el cuerpo. Con los fibromas uterinos, la cirugía con ecografía focalizada y guiada por resonancia magnética consiste en lo siguiente:
- Una opción de tratamiento no invasiva que conserva el útero. Se realiza en forma ambulatoria, lo que significa que no es necesario pasar la noche en el hospital.
- Se realiza mientras estás dentro de una máquina de resonancia magnética equipada con un dispositivo de ultrasonido de alta energía para el tratamiento. Las imágenes le muestran al médico la ubicación precisa de los fibromas uterinos. Una vez determinada la ubicación del fibroma, el dispositivo de ecografía enfoca las ondas de sonido en el fibroma para calentar y destruir pequeñas áreas de tejido fibroso.
- Tecnología más novedosa, por lo que los investigadores están aprendiendo más acerca de la seguridad y eficacia a largo plazo. Sin embargo, hasta ahora los datos recolectados muestran que la cirugía con ecografía focalizada para los fibromas uterinos es segura y eficaz. Aún así, es posible que no mejore síntomas tanto como un procedimiento un poco más invasivo que se llama embolización arterial uterina.
Procedimientos mínimamente invasivos
Embolización de la arteria uterina
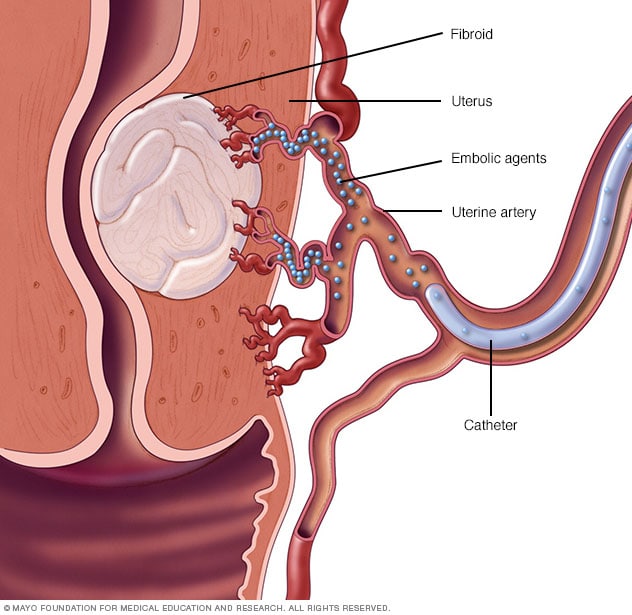
Embolización de la arteria uterina
Se inyectan partículas pequeñas, llamadas agentes embólicos, en la arteria uterina a través de un catéter pequeño. Los agentes embólicos se dirigen a los fibromas y se alojan en las arterias que los alimentan. Esto detiene el suministro de sangre para eliminar la fuente de alimentación de los tumores.
Ablación por radiofrecuencia laparoscópica
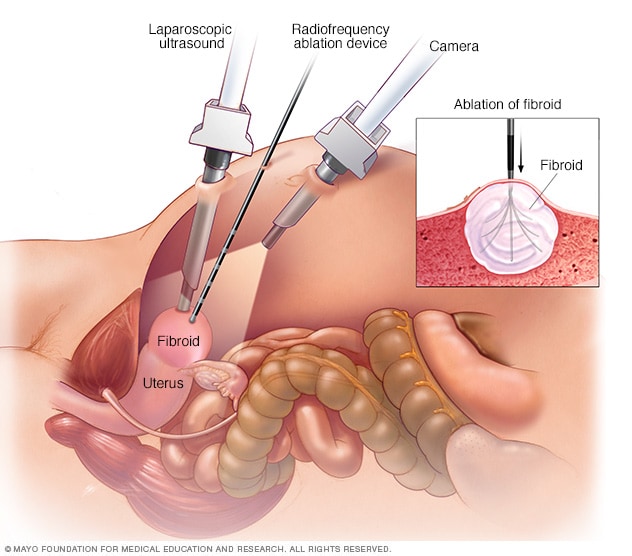
Ablación por radiofrecuencia laparoscópica
Durante la ablación por radiofrecuencia laparoscópica, el médico observa el interior del abdomen mediante dos instrumentos especiales. Uno es una cámara laparoscópica colocada por encima del útero. El otro es una varita de ecografía laparoscópica que se coloca directamente sobre el útero. El uso de ambos instrumentos proporciona al médico dos perspectivas de un fibroma uterino. Esto permite un tratamiento más riguroso del que sería posible con una sola perspectiva. Después de localizar el fibroma uterino, el médico utiliza otro aparato delgado para introducir en el fibroma varias agujas pequeñas. Dichas agujas se calientan y destruyen el tejido del fibroma.
En estos procedimientos, no se usan cortes o se usan cortes pequeños. El tiempo de recuperación es más rápido y las complicaciones son menos en comparación con la cirugía abierta tradicional. Los tratamientos de invasión mínima para los fibromas uterinos incluyen:
-
Embolización arterial uterina. Se inyectan unas partículas pequeñas, llamadas sustancias embólicas, en las arterias que suministran sangre al útero. Las partículas cortan el flujo sanguíneo a los fibromas, lo que hace que se encojan y mueran.
Esta técnica puede ayudar a reducir el tamaño de los fibromas y aliviar los síntomas que causan. Puede haber complicaciones si el suministro de sangre a los ovarios u otros órganos disminuye. Sin embargo, las investigaciones muestran que las complicaciones son similares a las de los tratamientos quirúrgicos para los fibromas. Además, el riesgo de necesitar una transfusión de sangre es menor.
-
Ablación por radiofrecuencia. En este procedimiento, el calor de la energía de radiofrecuencia destruye los fibromas uterinos y achica los vasos sanguíneos que los alimentan. Esto se puede hacer a través de pequeños cortes en la zona del estómago, un tipo de cirugía que se conoce como laparoscopia. También se puede hacer por la vagina, llamado procedimiento transvaginal, o por el cuello del útero, llamado procedimiento transcervical.
Con la ablación por radiofrecuencia laparoscópica, el médico hace dos pequeños cortes en el abdomen. Se inserta en los cortes una herramienta de visión delgada, también llamada laparoscopio, con una cámara en la punta. Con la cámara y una herramienta de ecografía, el médico encuentra los fibromas que debe tratar.
Una vez que encuentra un fibroma, usa un dispositivo para enviar agujas pequeñas a su interior. Las agujas calientan el tejido del fibroma y lo destruyen. El fibroma destruido cambia inmediatamente. Por ejemplo, pasar de ser duro como una pelota de golf a ser suave como un malvavisco. Durante los siguientes 3 a 12 meses, el fibroma continúa encogiéndose y los síntomas mejoran.
La ablación por radiofrecuencia laparoscópica también se conoce como procedimiento Acessa. Debido a que no se corta el tejido uterino, los médicos consideran que este tratamiento es menos invasivo que cirugías como la histerectomía y la miomectomía. La mayoría de las personas que se someten al procedimiento reanudan sus actividades regulares en pocos días.
El método transcervical, o a través del cuello del útero, de la ablación por radiofrecuencia se llama sistema Sonata. También utiliza la guía por ecografía para localizar los fibromas.
-
Miomectomía robótica o laparoscópica. En una miomectomía, el cirujano extirpa los fibromas y deja el útero en su lugar.
Si los fibromas son pocos, tú y el médico pueden optar por un procedimiento laparoscópico. Se usan instrumentos delgados insertados a través de pequeños cortes en el abdomen para extirpar los fibromas del útero.
A veces, se usa un sistema robótico para el procedimiento laparoscópico. El médico mira el área del estómago en un monitor gracias a una pequeña cámara conectada a uno de los instrumentos. La miomectomía robótica le da al cirujano una vista amplificada en 3D del útero. Esto hace que el procedimiento sea más preciso que otras técnicas.
Los fibromas grandes se pueden extirpar a través de cortes pequeños si se rompen en pedazos con un dispositivo que corta el tejido. Esto se conoce como morcelación. Puede hacerse dentro de una bolsa quirúrgica para reducir el riesgo de diseminar células cancerosas que los médicos no esperaban encontrar. O bien, se puede prolongar una de las incisiones para extirpar los fibromas sin morcelación.
- Miomectomía histeroscópica. Este procedimiento puede ser una opción si los fibromas están dentro del útero, lo que se conoce como fibromas submucosos. Los fibromas se extirpan con herramientas que se colocan en la vagina y el cuello del útero.
-
Ablación endometrial. Este procedimiento puede disminuir la abundancia del flujo menstrual. Se inserta un dispositivo en el útero que irradia calor, energía de microondas, agua caliente, temperatura fría o corriente eléctrica. Esto destruye el tejido que recubre el interior del útero.
Es poco probable que quedes en embarazo después de una ablación endometrial. Sin embargo, es una buena idea tomar anticonceptivos para evitar que un óvulo fecundado se forme en las trompas de Falopio, llamado embarazo ectópico. Sin tratamiento, el aumento de tejido podría causar un sangrado que ponga en riesgo la vida.
Con cualquier procedimiento que no extirpe el útero, existe el riesgo de que nuevos fibromas puedan aparecer y causar síntomas.
Procedimientos quirúrgicos tradicionales
Estas son algunas opciones para las cirugías abiertas tradicionales que utilizan una incisión más grande:
-
Miomectomía abdominal. En este tipo de cirugía, se extirpan los fibromas mediante un corte más grande en el abdomen, que es la zona del estómago. Tu médico puede recomendarla si tienes más de un fibroma, fibromas muy grandes o fibromas muy profundos.
Muchas personas a las que se les dice que la histerectomía es su única opción pueden someterse a una miomectomía abdominal en su lugar. La formación de cicatrices después de la cirugía puede reducir las posibilidades de un embarazo en el futuro.
-
Histerectomía. En esta cirugía, se extirpa el útero. Sigue siendo la única solución permanente comprobada para los fibromas uterinos.
La histerectomía hace que no se pueda tener hijos. Si también eliges que te extirpen los ovarios, la cirugía genera la menopausia. Entonces elegirás si quieres tomar terapia de reemplazo hormonal, es decir, un medicamento que puede aliviar los efectos secundarios de la menopausia, como los sofocos. La mayoría de las personas que tienen fibromas uterinos pueden elegir conservar los ovarios.
Morcelación durante la extirpación de fibromas
La morcelación es un proceso de dividir los fibromas en partes más pequeñas. Puede aumentar el riesgo de extender el cáncer si un tumor canceroso que no se encontró anteriormente se divide con la morcelación durante un procedimiento de miomectomía. El riesgo puede disminuir en los siguientes casos:
- El equipo de cirugía analiza los factores de riesgo de una persona antes de la cirugía.
- El fibroma se divide en una bolsa quirúrgica durante la morcelación.
- La incisión se expande para eliminar un fibroma grande sin morcelación.
Todas las miomectomías tienen el riesgo de entrar en cáncer que no se había encontrado. Sin embargo, las personas más jóvenes que no llegaron a la menopausia en general tienen, en general, un menor riesgo de cáncer no diagnosticado que las personas de más de 50 años de edad.
Además, las complicaciones durante la cirugía abierta son más frecuentes que la posibilidad de diseminar un cáncer desconocido a un fibroma durante un procedimiento de invasión mínima. Si el médico está planeando la morcelación, pídele que te explique los riesgos antes del tratamiento.
En los Estados Unidos, la Administración de Alimentos y Medicamentos (FDA, por sus siglas en inglés) desaconseja el uso de un morcelador en la mayoría de las personas a quienes se les extirpan fibromas mediante miomectomía o histerectomía. La Administración de Alimentos y Medicamentos recomienda que las personas que se están acercando a la menopausia o que ya la tienen eviten la morcelación eléctrica. Las personas mayores que pasan por la menopausia o están entrando en ella pueden correr mayor riesgo para cáncer. Las personas que ya no quieren quedar embarazadas tienen otras opciones de tratamiento para los fibromas.
Si estás tratando de quedar embarazada o quieres tener hijos
Con la histerectomía o la ablación endometrial, no podrás tener un embarazo en el futuro. Además, la embolización de la arteria uterina y la ablación por radiofrecuencia pueden no ser las mejores opciones si quieres conservar el mayor grado posible de fertilidad.
Habla con tu médico sobre los riesgos y beneficios de estos procedimientos si quieres conservar la capacidad de embarazarte. Y si estás intentando activamente un embarazo, pide que te hagan una evaluación completa de la fertilidad antes de decidirte por un plan de tratamiento para los fibromas.
Si se necesita un tratamiento para los fibromas y quieres conservar tu fertilidad, la miomectomía suele ser el tratamiento preferido. Sin embargo, todos los tratamientos tienen riesgos y beneficios. Habla de esto con tu médico.
Riesgo para nuevos fibromas
En todos los procedimientos, excepto la histerectomía, pueden crecer plántulas (tumores diminutos que el médico no detecta durante la cirugía) y causar síntomas que requieran tratamiento. A menudo, esto se llama tasa de recurrencia. También pueden formarse nuevos fibromas que requieren tratamiento.
Además, algunos procedimientos solo pueden tratar algunos de los fibromas presentes en el momento del tratamiento. Entre ellas se incluyen la miomectomía laparoscópica o robótica, la ablación por radiofrecuencia y la cirugía con ecografía focalizada guiada por resonancia magnética.
Más información
Estudios clínicos
Explora los estudios de Mayo Clinic que ensayan nuevos tratamientos, intervenciones y pruebas para prevenir, detectar, tratar o controlar esta afección.
Medicina alternativa
Algunos sitios web y libros de salud promueven tratamientos alternativos para los fibromas uterinos. Entre ellas se incluyen recomendaciones dietéticas específicas, magnetoterapia, cimicifuga racemosa, preparados de hierbas u homeopatía. De momento, no hay pruebas científicas que demuestren que alguna de estas técnicas ayude.
Pequeños estudios sugieren que la acupuntura puede ayudar cuando se utiliza junto con el tratamiento principal de los fibromas uterinos. Con esta técnica, el profesional de atención médica coloca agujas muy finas en determinados puntos del cuerpo.
Preparación para la consulta
Tu primera cita probablemente será con tu médico de atención primaria o con un ginecólogo. Las citas médicas pueden ser breves, por lo que es una buena idea que te prepares para la visita.
Qué puedes hacer
- Haz una lista de todos los síntomas que tienes. Menciona todos los síntomas, aunque creas que no estén relacionados con el motivo de la cita.
- Anota todos los medicamentos, las plantas medicinales y los suplementos vitamínicos que tomas. Incluye la cantidad que tomas, llamada dosis, y la frecuencia.
- Si es posible, pídele a un familiar o un amigo cercano que te acompañe. Es posible que recibas mucha información durante la consulta, y puede ser complicado recordar todo.
- Lleva contigo una libreta o un dispositivo electrónico. Utilízalo para anotar la información relevante durante tu visita.
- Prepara una lista de preguntas para hacer. Coloca primero las preguntas más importantes para asegurarte de cubrir esos temas.
Para los fibromas uterinos, algunas preguntas básicas que se deben hacer son:
- ¿Cuántos fibromas tengo? ¿De qué tamaño son y dónde están ubicados?
- ¿Qué medicamentos están disponibles para tratar los fibromas uterinos o los síntomas?
- ¿Qué efectos secundarios puede tener los medicamentos?
- ¿En qué circunstancias se recomienda la cirugía?
- ¿Necesitaré tomar medicamentos antes o después de la cirugía?
- ¿Los fibromas uterinos afectarán mi capacidad para quedar embarazada?
- ¿El tratamiento de los fibromas uterinos puede mejorar mi fertilidad?
Asegúrate de comprender todo lo que te dice el médico. No dudes en pedirle al médico que te repita la información, o en hacerle preguntas de seguimiento.
Qué esperar del médico
Algunas de las preguntas que el médico podría hacer incluyen:
- ¿Con qué frecuencia tienes estos síntomas?
- ¿Cuánto tiempo hace que los tienes?
- ¿Cuánto dolor te causan los síntomas?
- ¿Los síntomas parecen estar relacionados con el ciclo menstrual?
- ¿Hay algo que mejore los síntomas?
- ¿Hay algo que los empeore?
- ¿Tienes antecedentes familiares de fibromas uterinos?