Descripción general
Sistema urinario femenino
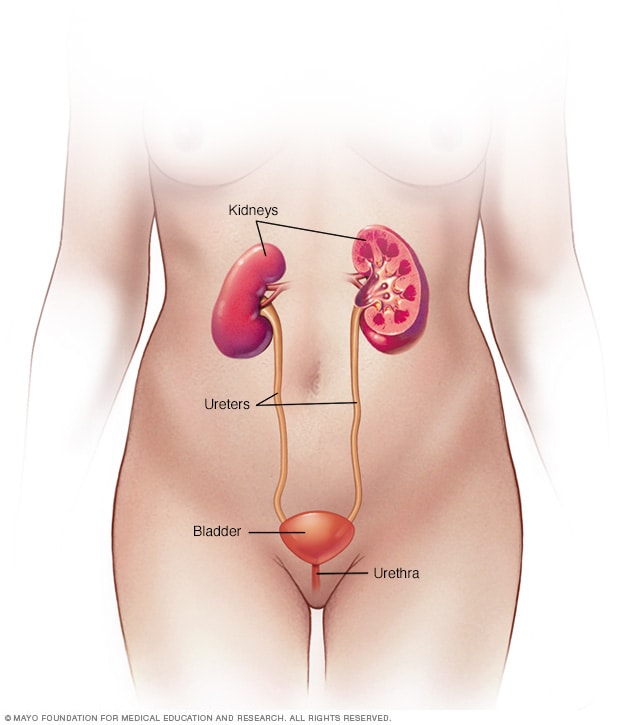
Sistema urinario femenino
El sistema urinario comprende los riñones, los uréteres, la vejiga y la uretra. El sistema urinario se encarga de eliminar los desechos del cuerpo a través de la orina. Los riñones se encuentran detrás de la parte superior del abdomen. Filtran los desechos y el líquido que están presentes en la sangre y producen la orina. La orina va desde los riñones a través de tubos estrechos hasta la vejiga. Estos tubos se denominan uréteres. La vejiga almacena la orina hasta que sea el momento de orinar. La orina sale del cuerpo a través de otro pequeño tubo llamado uretra.
Sistema urinario masculino
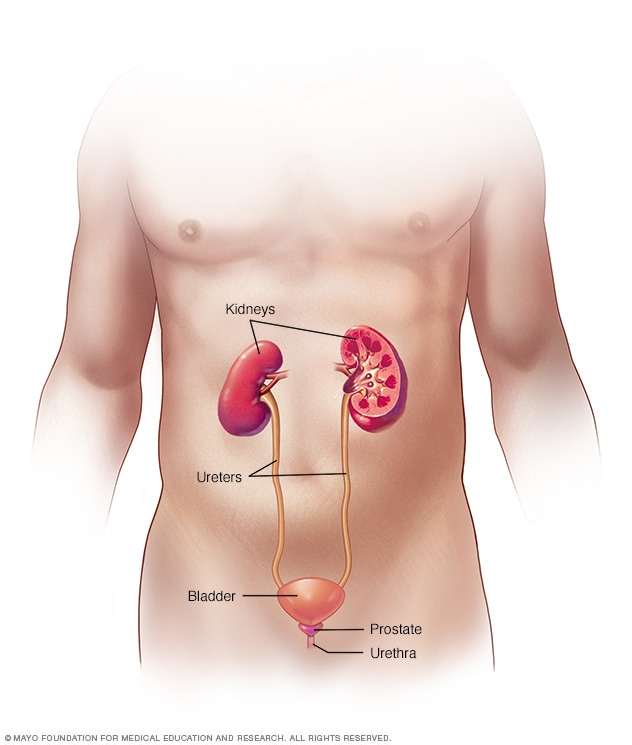
Sistema urinario masculino
El sistema urinario comprende los riñones, los uréteres, la vejiga y la uretra. El sistema urinario se encarga de eliminar los desechos del cuerpo a través de la orina. Los riñones se encuentran detrás de la parte superior del abdomen. Filtran los desechos y el líquido que están presentes en la sangre y producen la orina. La orina va desde los riñones a través de tubos estrechos hasta la vejiga. Estos tubos se denominan uréteres. La vejiga almacena la orina hasta que sea el momento de orinar. La orina sale del cuerpo a través de otro pequeño tubo llamado uretra.
La incontinencia urinaria es la pérdida del control de la vejiga. La incontinencia por esfuerzo se produce cuando el movimiento o la actividad física ejerce presión sobre la vejiga, y provoca fugas de orina. Los movimientos incluyen toser, reír, estornudar, correr o levantar objetos pesados. La incontinencia por esfuerzo no está relacionada con el estrés psicológico.
La incontinencia por esfuerzo es diferente de la incontinencia por urgencia y de la vejiga hiperactiva. Estas afecciones causan espasmos en el músculo de la vejiga, lo cual lleva a una necesidad repentina de orinar pronto. La incontinencia por esfuerzo es mucho más común en las mujeres que en los hombres.
Es posible que te sientas avergonzado si padeces incontinencia por esfuerzo. Quizás limites tu vida laboral y social porque no quieres estar con los demás. También puedes evitar las actividades físicas y recreativas.
Con el tratamiento, probablemente puedas controlar la incontinencia por esfuerzo y mejorar tu calidad de vida.
Productos y servicios
Síntomas
Si padeces incontinencia por esfuerzo, puedes tener fugas de orina en las siguientes situaciones:
- Al toser o estornudar.
- Al reír.
- Al inclinarte hacia delante.
- Al levantar cosas pesadas.
- Al hacer ejercicio físico.
- Al tener relaciones sexuales.
Es posible que no tengas fugas de orina cada vez que hagas alguna de estas cosas. Pero cualquier actividad que ejerza presión en la vejiga puede hacer más probable que tengas fugas involuntarias de orina. Además, tener la vejiga llena aumenta las probabilidades para fugas.
Cuándo debes consultar a un médico
Habla con tu profesional de atención médica si tus síntomas te incomodan o interfieren con tus actividades diarias, como el trabajo, los pasatiempos y la vida social.
Causas
Músculos del piso pélvico en mujeres
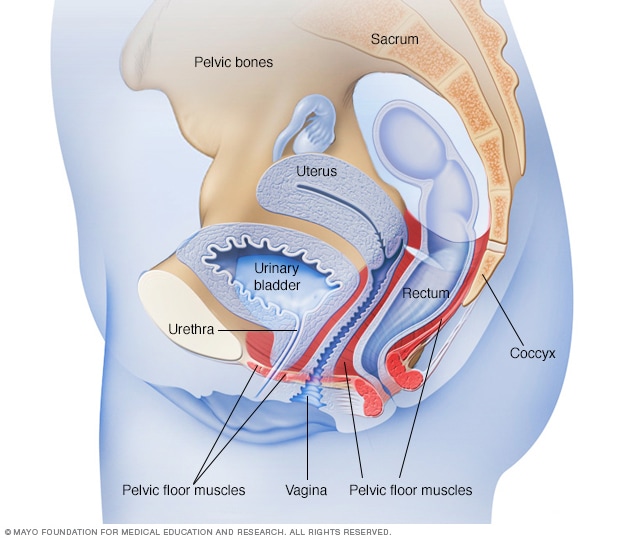
Músculos del piso pélvico en mujeres
Los músculos del suelo pélvico soportan los órganos de la pelvis. Estos órganos incluyen el útero, la vejiga y el recto. Los ejercicios de Kegel fortalecen los músculos del suelo pélvico.
Músculos del suelo pélvico masculino
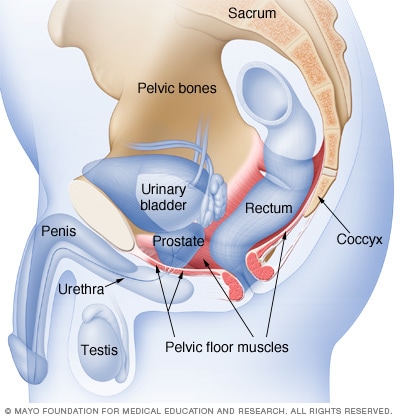
Músculos del suelo pélvico masculino
Los músculos del suelo pélvico masculino soportan la vejiga y el intestino, y afectan a la función sexual. Los ejercicios de Kegel pueden ayudar a fortalecer estos músculos.
La incontinencia por esfuerzo se produce cuando ciertos músculos y otros tejidos relacionados con la micción se debilitan. Entre ellos están los músculos del suelo pélvico que sostienen la uretra y el esfínter urinario que son los músculos que controlan la liberación de la orina.
La vejiga se expande mientras se llena de orina. Normalmente, los músculos de la uretra o conducto que transporta la orina fuera del cuerpo funcionan como una válvula y permanecen cerrados cuando la vejiga se expande. Esto evita fugas de orina hasta que llegues al baño.
Pero cuando esos músculos se debilitan, cualquier cosa que ejerce fuerza sobre los músculos abdominales y pélvicos presiona la vejiga. Estornudar, inclinarse, levantar objetos o reírse mucho pueden causar una fuga de orina.
Incontinencia por esfuerzo en mujeres
En las personas asignadas al sexo femenino al nacer, los músculos del suelo pélvico y el esfínter urinario pueden perder fuerza por las siguientes causas:
- Dar a luz. Una lesión en los nervios o en el tejido durante el parto puede debilitar los músculos del suelo pélvico o el esfínter. La incontinencia por esfuerzo a causa de esta lesión puede comenzar inmediatamente después del parto o años después.
Incontinencia por esfuerzo en hombres
En las personas asignadas al sexo masculino al nacer, los músculos del suelo pélvico y el esfínter urinario pueden perder fuerza por las siguientes causas:
- Cirugía de próstata. El tratamiento contra el cáncer de próstata suele abarcar una prostatectomía o cirugía para extirpar la glándula prostática. La intervención quirúrgica es el factor más común que conduce a la incontinencia por esfuerzo. Este procedimiento puede generar el debilitamiento del esfínter, que se encuentra justo debajo de la glándula prostática y rodea la uretra.
Otros factores
Otros factores que pueden empeorar la incontinencia por esfuerzo en los hombres y las mujeres incluyen los siguientes:
- Enfermedades que causan tos crónica
- Obesidad
Factores de riesgo
Algunos de los factores que aumentan el riesgo de tener incontinencia urinaria por esfuerzo son los siguientes:
- Edad. Los cambios físicos que se producen a medida que envejeces, como el debilitamiento de los músculos, pueden hacer que sea más probable que desarrolles incontinencia urinaria por esfuerzo. Sin embargo, un poco de incontinencia urinaria por esfuerzo puede presentarse a cualquier edad.
- Peso corporal. Las personas con sobrepeso u obesas tienen un mayor riesgo de presentar incontinencia urinaria por esfuerzo. El exceso de peso aumenta la presión sobre los órganos abdominales y pélvicos.
En el caso de las mujeres, los factores de riesgo también incluyen lo siguiente:
- Tipo de parto. Las mujeres que tuvieron un parto vaginal son más propensas a desarrollar incontinencia urinaria que las que tuvieron una cesárea. Tener más de un hijo también aumenta el riesgo.
Complicaciones
Algunas de las complicaciones de la incontinencia por esfuerzo son:
- Malestar emocional. Es posible que te sientas avergonzado si padeces incontinencia por esfuerzo. Puede perturbar tu trabajo, tu vida social, tus relaciones interpersonales e incluso tu vida sexual. A algunas personas les avergüenza tener que usar compresas o prendas para la incontinencia.
- Incontinencia urinaria mixta. Es común tener ambos tipos de incontinencia: por esfuerzo y por urgencia. La incontinencia urinaria se produce cuando los músculos de la vejiga se tensan y causan una necesidad urgente de orinar. Las personas que padecen esta afección presentan micción frecuente, micción nocturna y urgencia miccional con o sin incontinencia asociada. Esto se denomina vejiga hiperactiva.
- Sarpullido o dolor en la piel. El contacto prolongado con la orina puede causar irritación o llagas en la piel. Esto puede suceder en casos de incontinencia grave cuando no se utiliza protección contra la humedad ni compresas para la incontinencia. Cámbialas con frecuencia y utiliza compresas para incontinencia en lugar de las que son para la menstruación a fin de evitar llagas en la piel.