Diagnóstico
A menudo, los profesionales de atención médica pueden determinar si una persona padece la enfermedad de Peyronie mediante un examen físico. También pueden realizar pruebas para buscar otras afecciones que causan síntomas similares.
Podrías necesitar las siguientes pruebas:
-
Examen físico. El profesional de atención médica palpará el pene cuando no esté erecto para determinar la ubicación y la cantidad de tejido cicatricial. También podría medir el largo del pene. Si la afección empeora, esta medición ayuda a determinar si el pene se ha acortado.
El profesional de atención médica también puede pedirte que traigas fotos de tu pene erecto tomadas en casa. Esto puede ayudar a determinar el grado de curvatura, la ubicación del tejido cicatricial u otros detalles que podrían guiar el tratamiento.
-
Otras pruebas. El profesional de atención médica podría pedir que te hagan una ecografía u otras pruebas para revisar el pene cuando está erecto. Antes de la prueba, es probable que recibas una inyección directamente en el pene para que se genere una erección.
La ecografía es la prueba utilizada más comúnmente para detectar afecciones del pene. Utiliza ondas de sonido para generar imágenes de los tejidos blandos dentro del cuerpo. Estas pruebas pueden mostrar la presencia de tejido cicatricial, el flujo sanguíneo hacia el pene y cualquier otro signo irregular.
Tratamiento
Las opciones de tratamiento para la enfermedad de Peyronie dependen de cuánto tiempo ha pasado desde que comenzaste a tener síntomas.
- Fase aguda. A medida que se forma tejido cicatricial, empeoran los cambios en la curvatura o la longitud del pene. Puede que también sientas dolor durante una erección. La fase aguda puede durar entre 5 y 18 meses.
- Fase crónica. El tejido cicatricial del pene deja de crecer y los síntomas se estabilizan. No tienes dolor ni cambios en la curvatura, la longitud ni otros aspectos del pene. La fase crónica se manifiesta más tarde en la enfermedad de Peyronie.
Tratamiento para la fase aguda de la enfermedad de Peyronie.
Para la fase aguda de la afección, los tratamientos incluyen los siguientes:
- Terapia de tracción. Si se lo aplica en la fase temprana del proceso, puede ser útil el empleo de un dispositivo que sostiene el pene con un soporte y lo estira. A esto se lo denomina terapia de tracción peniana. Previene la pérdida de longitud y evita la curvatura.
- Medicamentos. En esta fase, se ofrecen como opciones algunos medicamentos que se ingieren por vía oral o que se inyectan. Es evidente que algunos medicamentos que se solían usar con anterioridad no funcionan. Otros pueden ayudar o no. El profesional de atención médica te dará más detalles sobre esto.
No se recomienda la cirugía en la fase aguda de la enfermedad de Peyronie. Esta no es una opción de tratamiento hasta que la afección deje de empeorar y el dolor desaparezca. De esta forma, se reducen las posibilidades de someterse a una segunda cirugía.
Tratamiento para la fase crónica de la enfermedad de Peyronie.
Para la fase crónica de la enfermedad, las opciones de tratamiento son las siguientes:
- Espera vigilante, en la cual el equipo de atención médica observa la afección de cerca y te brinda tratamiento si los síntomas empeoran.
- Inyecciones en el tejido cicatricial.
- Dispositivos de estiramiento, también denominados terapia de tracción.
- Cirugía para enderezar el pene.
Estos tratamientos se pueden aplicar por separado o combinados.
No se recomienda el consumo de medicamentos por vía oral en la fase crónica. Esto se debe a que no han demostrado ser eficaces en esta etapa de la enfermedad.
Medicamentos
Se han probado medicamentos orales para tratar la enfermedad de Peyronie, pero las investigaciones han demostrado que muchos no funcionan de forma sistemática y no son tan eficaces como otros tratamientos.
En algunas personas, los medicamentos inyectados directamente en el tejido cicatricial del pene pueden reducir la curvatura y el dolor vinculados con la enfermedad de Peyronie. Según el tratamiento, es posible que te administren un anestésico local, que es un medicamento que se aplica sobre la piel para evitar el dolor durante las inyecciones.
Si te sometes a uno de estos tratamientos, probablemente recibirás más de una inyección durante varios meses. Los medicamentos inyectables también pueden usarse con medicamentos orales o terapia de tracción.
Los medicamentos inyectables son los siguientes:
-
Colagenasa de Clostridium histolyticum (Xiaflex). Este es el único medicamento para tratar la enfermedad de Peyronie aprobado por la Administración de Alimentos y Medicamentos de Estados Unidos (FDA, por sus siglas en inglés). Se aprobó para su uso en adultos con una curvatura de moderada a grave y bultos debajo de la piel que se pueden palpar.
Se demostró que este tratamiento mejora la curvatura y los síntomas molestos vinculados con la enfermedad de Peyronie. El tratamiento elimina la acumulación de proteína de colágeno en el tejido cicatricial que causa la curvatura del pene. La colagenasa parece funcionar mejor cuando se utiliza junto con la terapia de tracción u otro tratamiento conocido como "modelado". Con el modelado, un profesional de atención médica dobla el pene en la dirección contraria a la curvatura.
- Verapamilo. Al parecer, este medicamento altera el tejido cicatricial y evita que se siga formando. También puede ayudar a aliviar el dolor. El verapamilo también se usa para tratar la presión arterial alta.
- Interferón. Aparentemente, este medicamento interrumpe la formación de tejido fibroso. El interferón también ayuda a romper el tejido fibroso. Además, se ha demostrado que el interferón alivia el dolor peniano en hombres con la enfermedad de Peyronie.
Pregúntale a tu profesional de atención médica sobre los efectos secundarios de los medicamentos que tomes.
Terapia de tracción
Terapia de tracción peniana
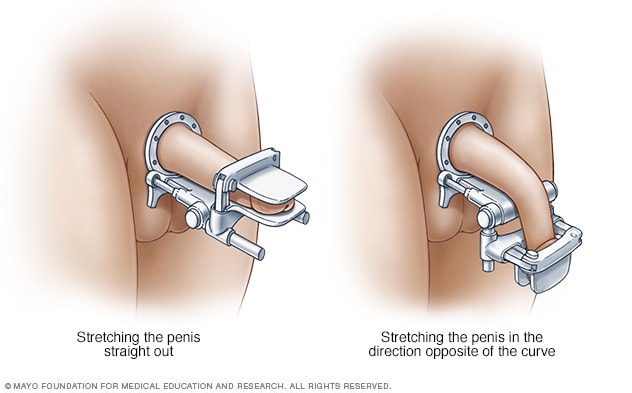
Terapia de tracción peniana
En el caso de la terapia de tracción peniana, se debe usar un dispositivo de tracción peniana durante un tiempo determinado todos los días. El dispositivo puede estirar el pene en dirección recta o en opuesta a la curva.
La terapia de tracción peniana consiste en estirar el pene con un dispositivo mecánico que se coloca todos los días. El pene se estira durante una determinada cantidad de tiempo para mejorar su longitud, su curvatura y cualquier otro cambio físico.
Según el dispositivo específico, es probable que la terapia de tracción se deba utilizar durante tan solo 30 minutos o, quizá, entre 3 y 8 horas diarias, como máximo. La eficacia del tratamiento también dependerá del dispositivo específico que se emplee.
La terapia de tracción se recomienda en la fase temprana de la enfermedad de Peyronie. Es el único tratamiento que ha demostrado mejorar la longitud del pene. La terapia de tracción también se puede utilizar en la fase crónica de la enfermedad, combinada con otros tratamientos o después de la cirugía para obtener un mejor resultado.
Cirugía
El médico puede sugerirte una cirugía si la curvatura del pene es grave, te molesta o no te permite tener relaciones sexuales. En la mayoría de los casos, no se recomienda la cirugía hasta que se ha padecido la enfermedad de Peyronie entre 9 y 12 meses. Tampoco se recomienda hasta que la curvatura del pene deje de avanzar y se mantenga igual durante un mínimo de 3 a 6 meses, y desaparezca cualquier dolor.
Los tipos comunes de cirugía para la enfermedad de Peyronie incluyen lo siguiente:
-
Suturar el lado no afectado. Se pueden usar varios procedimientos para enderezar el pene mediante la restricción del lado más largo sin tejido cicatricial. Estas técnicas se llaman sutura o plicatura. Se suelen usar solo para las curvaturas más leves.
Se pueden usar varias técnicas de plicatura. La mayoría de las veces, tienen índices de éxito similares. Sin embargo, el éxito de la cirugía también depende de la experiencia y las preferencias del cirujano.
-
Incisión o escisión e injerto. En este tipo de cirugía, el cirujano realiza uno o varios cortes en el tejido cicatricial. Esto permite que la vaina se estire y el pene se enderece. El cirujano podría extirpar parte del tejido cicatricial.
Con frecuencia, se sutura un pedazo de tejido, denominado injerto, en su lugar para cubrir los orificios de la túnica albugínea. El injerto puede ser tejido de tu propio cuerpo o tejido humano o animal.
Con mayor frecuencia, el procedimiento se usa para tratar una curvatura grave u otros cambios, como surcos en el pene.
-
Implantes penianos. La cirugía se realiza para colocar un dispositivo en el tejido esponjoso que se llena de sangre durante una erección. Es posible que recibas implantes que puedes inclinar hacia abajo la mayor parte del tiempo e inclinar hacia arriba para mantener relaciones sexuales. Estos se llaman implantes semirrígidos.
Con más frecuencia, otro tipo de implante se infla con una bomba implantada en el escroto. Los implantes penianos pueden ser una opción si tienes la enfermedad de Peyronie y disfunción eréctil.
Cuando se colocan los implantes, el cirujano puede realizar otros procedimientos para mejorar la curvatura del pene, si es necesario.
El tipo de cirugía utilizada depende de la afección. Es probable que el equipo de atención médica tenga en cuenta en qué parte del pene se encuentra el tejido cicatricial, la gravedad de los síntomas y otros factores. Si no estás circuncidado, tu profesional de atención médica podría recomendarte una circuncisión durante la cirugía.
Según el tipo de cirugía a la que te sometas, tal vez puedas irte a tu casa el mismo día o quizá tengas que pasar la noche en el hospital. Tu cirujano te dirá cuánto tiempo debes esperar antes de volver al trabajo. La mayoría de las veces, debes tomarte unos días. Después de la cirugía para la enfermedad de Peyronie, tendrás que esperar de 4 a 8 semanas antes de tener relaciones sexuales.
Antes de la cirugía para la enfermedad de Peyronie, consulta a tu cirujano sobre los riesgos. Estos pueden incluir lo siguiente:
- Pérdida de sensibilidad en el pene
- Disfunción eréctil
- Más acortamiento del pene
- Infección
- Rara vez, regreso de la curvatura del pene luego de la cirugía
Otros tratamientos
Plicatura de pene
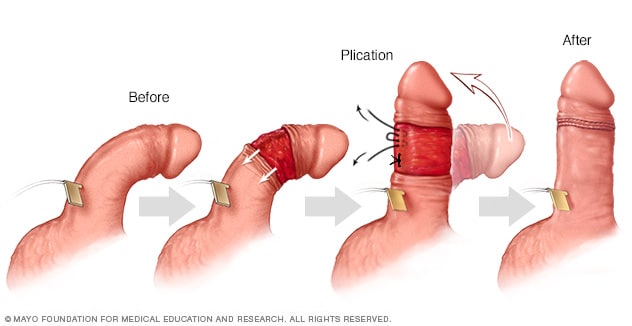
Plicatura de pene
Durante la plicatura de pene, se crea una erección artificial a partir de la inyección de una solución de agua salada o de medicamentos seleccionados. La piel externa del pene se tira hacia atrás. El pene se endereza, y el exceso de tejido en lo que había sido el lado exterior de la curva se ciñe mediante la colocación de una serie de puntos de sutura o "pliegues". La longitud final del pene dependerá de la longitud del lado más corto, es decir, el lado con las cicatrices de la enfermedad de Peyronie.
Reparación con injerto del pene
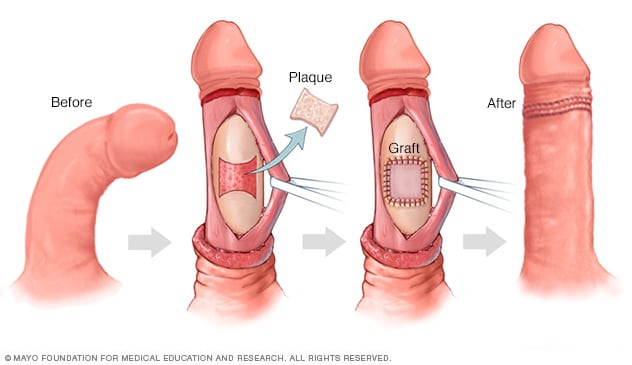
Reparación con injerto del pene
Durante un procedimiento de reparación con injerto, tu cirujano realiza un corte, o más, en el tejido cicatricial o placa, del pene. Esto permite que la vaina se estire y el pene se enderece. Se coloca un parche hecho de tejido humano o animal o de un material sintético para cubrir la zona donde se eliminó el tejido cicatricial.
Una técnica conocida como iontoforesis utiliza una corriente eléctrica para administrar verapamilo y un esteroide a través de la piel. Las investigaciones han mostrado resultados dispares sobre la mejora de la curvatura del pene y la función eréctil.
Los investigadores siguen explorando otros tratamientos para la enfermedad de Peyronie. Las pruebas sobre su eficacia y efectos secundarios son limitadas. Los ejemplos incluyen el uso de ondas sonoras intensas para romper el tejido cicatricial, células madre, plasma rico en plaquetas y radioterapia. Actualmente, estas terapias se consideran experimentales.
Más información
Estudios clínicos
Explora los estudios de Mayo Clinic que ensayan nuevos tratamientos, intervenciones y pruebas para prevenir, detectar, tratar o controlar esta afección.
Estrategias de afrontamiento y apoyo
La enfermedad de Peyronie puede causar ansiedad y crear estrés entre tú y tu pareja sexual.
Estos consejos podrían ayudarte a afrontar la enfermedad de Peyronie:
- Explícale a tu pareja de qué se trata la enfermedad y cómo afecta tu capacidad para tener relaciones sexuales.
- Cuéntale a tu pareja cómo te sientes acerca de la apariencia de tu pene y tu capacidad para tener relaciones sexuales.
- Habla con tu pareja acerca de cómo pueden mantener la intimidad sexual y física.
- Habla con un profesional de la salud mental que se especialice en relaciones familiares y asuntos sexuales.
Preparación para la consulta
Si tienes los síntomas de la enfermedad de Peyronie, es probable que primero debas ver a tu médico de cabecera o profesional de la salud, quien podría remitirte a un urólogo, que es un especialista en trastornos sexuales masculinos. Pídele a tu pareja que te acompañe a un control.
Prepararte para la cita te ayudará a aprovechar al máximo el tiempo.
Qué puedes hacer
Prepara con anticipación una lista que puedas compartir con el profesional de atención médica. Tu lista debe incluir lo siguiente:
- Los síntomas que tuviste, incluidos aquellos que no parezcan estar relacionados con la enfermedad de Peyronie
- Información personal crucial, incluidos momentos de gran estrés o cambios recientes en tu vida
- Los medicamentos que tomas, incluidas las vitaminas o los suplementos
- Antecedente de lesiones en el pene
- Antecedentes familiares de la enfermedad de Peyronie si los hubiera
- Preguntas para hacerle a tu equipo de atención médica
Recomendamos que hagas algunas de las siguientes preguntas:
- ¿Qué pruebas deberán hacerme?
- ¿Qué tratamiento recomienda?
- ¿Puede decirme si es probable que mis síntomas empeoren o mejoren?
- ¿Tiene algún folleto u otro material impreso que pueda llevarme a casa? ¿Qué sitios web me recomienda?
No dudes en hacer cualquier otra pregunta que se te ocurra durante la cita.
Qué esperar del médico
Es posible que el médico u otros miembros del equipo de atención médica te hagan algunas preguntas. Prepárate para contestarlas. De este modo, tendrás tiempo para repasar los puntos en los que quieres profundizar. Estas son algunas de las preguntas que podrían hacerte:
- ¿Cuándo notaste una curva en el pene o un tejido cicatricial debajo de la piel del pene por primera vez?
- ¿Ha empeorado la curvatura del pene con el tiempo?
- ¿Sientes dolor durante una erección? De ser así, ¿ha empeorado o mejorado con el tiempo?
- ¿Recuerdas haber tenido una lesión en el pene?
- ¿Limitan los síntomas tu capacidad para tener relaciones sexuales?
Tu profesional de atención médica también puede pedirte que completes una encuesta, como el Índice Internacional de la Función Eréctil. Esto te ayuda a describir de qué manera la afección te impide tener relaciones sexuales.
Aug. 06, 2025