Diagnóstico
Ecografía transvaginal
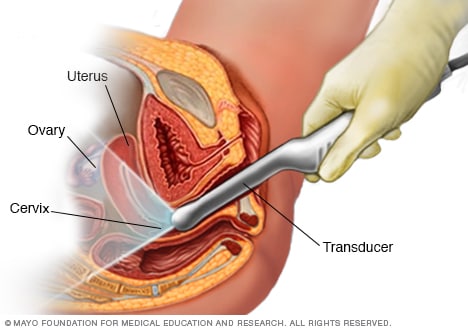
Ecografía transvaginal
En una ecografía transvaginal, un profesional de atención médica o un técnico usa un transductor, que es un dispositivo con forma de varita. El transductor se inserta en la vagina mientras estás recostada boca arriba en una camilla de exploración. El transductor emite ondas sonoras que generan imágenes de los órganos pélvicos.
Es probable que un proveedor de atención médica que sospecha sobre un embarazo molar indique análisis de sangre y una ecografía. En la ecografía que se hace en las primeras semanas de embarazo, puede usarse un dispositivo en forma de varilla que se coloca en la vagina.
A partir de las ocho o nueve semanas de embarazo, una ecografía de un embarazo molar completo puede revelar lo siguiente:
- Ausencia de embrión o feto
- Ausencia de líquido amniótico
- Placenta gruesa y con quistes que ocupa el útero casi por completo
- Quistes ováricos
Una ecografía de un embarazo molar parcial puede revelar lo siguiente:
- Feto más pequeño de lo esperado
- Bajo nivel de líquido amniótico
- Placenta que se ve inusual
Luego de detectar un embarazo molar, el proveedor de atención médica podría comprobar si existen otros problemas médicos, como los siguientes:
- Preeclampsia
- Hipertiroidismo
- Anemia
Tratamiento
El embarazo molar se debe interrumpir. Para prevenir complicaciones, se debe extirpar el tejido afectado de la placenta. El tratamiento generalmente consiste en uno o más de los siguientes pasos:
-
Dilatación y curetaje. Mediante este procedimiento se extirpa el tejido molar del útero. Te recuestas boca arriba en una camilla, con las piernas en los estribos. Te administran medicamentos para anestesiarte o dormirte.
Luego de abrir el cuello del útero, el proveedor de atención médica retira el tejido uterino con un dispositivo de succión. El procedimiento de dilatación y curetaje de un embarazo molar se hace en el hospital o en un centro para cirugías.
- Extirpación del útero. Este es un procedimiento poco frecuente que se hace si hay un mayor riesgo de desarrollar neoplasia trofoblástica gestacional y no deseas quedar embarazada en el futuro.
-
Control de la gonadotropina coriónica humana. Después de retirar el tejido molar, el proveedor de atención médica continuará midiendo el nivel de gonadotropina coriónica humana hasta que disminuya. Un nivel elevado continuo de gonadotropina coriónica humana en la sangre puede requerir más tratamiento.
Luego de completar el tratamiento para el embarazo molar, es posible que el proveedor de atención médica controle el nivel de gonadotropina coriónica humana durante seis meses para asegurarse de que no quede ningún resto de tejido molar. Para las personas con neoplasia trofoblástica gestacional, los niveles de gonadotropina coriónica humana se controlan durante un año después de completar la quimioterapia.
Debido a que los niveles de gonadotropina coriónica humana también aumentan durante un embarazo normal, el proveedor de atención médica podría recomendar esperar de seis a doce meses antes de volver a intentar quedar embarazada. El proveedor de atención médica puede recomendar un método anticonceptivo seguro durante este tiempo.
Estrategias de afrontamiento y apoyo
Perder un embarazo puede ser una situación muy difícil. Date tiempo para el duelo. Habla sobre tus sentimientos y permítete sentirlos por completo. Recurre a tu pareja, familia o amigos para buscar apoyo. Si tienes problemas para controlar tus emociones, habla con el proveedor de atención médica que atiende tu embarazo o con un consejero.
Preparación para la consulta
Probablemente consultes primero con el proveedor de atención médica de la familia o el proveedor de atención médica durante el embarazo. A continuación, encontrarás información que te ayudará a prepararte para la cita médica.
Qué puedes hacer
Si es posible, pídele a un amigo o familiar que te acompañe a la cita médica. Estar acompañado puede ayudarte a recordar la información que recibas. Haz una lista de lo siguiente:
- Síntomas, incluso cuándo comenzaron y cómo han cambiado con el tiempo.
- Fecha del último período menstrual, si la recuerdas.
- Información personal más importante, incluso otras enfermedades que tengas.
- Todos los medicamentos, las vitaminas o los suplementos que tomas, incluso las dosis.
- Preguntas para hacerle al proveedor de atención médica.
En el caso del embarazo molar, algunas preguntas incluyen las siguientes:
- ¿Cuál puede ser la causa de mis síntomas?
- ¿Qué pruebas necesito hacerme?
- ¿Qué tratamiento me recomienda?
- ¿Debo respetar alguna restricción?
- ¿A qué síntomas de emergencia debo prestar atención en casa?
- ¿Cuáles son las posibilidades de tener un bebé en el futuro?
- ¿Cuánto debo esperar antes de intentar quedar embarazada de nuevo?
- ¿Mi afección aumenta el riesgo de desarrollar cáncer en el futuro?
- ¿Tiene algunos folletos o material impreso que me pueda llevar? ¿Qué sitios web me recomienda?
No dudes en hacer otras preguntas que tengas.
Qué esperar del médico
El proveedor de atención médica podría hacerte preguntas como estas:
- ¿Los síntomas han sido constantes u ocasionales?
- ¿Sientes dolor?
- En comparación con los días de flujo menstrual más abundante, ¿tienes más sangrado, menos sangrado o aproximadamente la misma cantidad? ¿Has expulsado algún quiste con forma de uva por la vagina?
- ¿Has sentido aturdimiento o mareos?
- ¿Has tenido un embarazo molar en el pasado?
- ¿Planeas quedar embarazada en el futuro?
Dec. 23, 2025