نظرة عامة
يمكن لاختبار جديد لداء باركينسون تحديد الأشخاص المصابين بداء باركينسون خلال المراحل المبكرة أو حتى قبل بدء ظهور الأعراض. ويُسمَّى الفحص اختبار تضاعف الحمض النووي لبروتين ألفا سينوكلين.
يكشف اختبار باركينسون ما إذا كانت توجد كتل من بروتين ألفا سينوكلين في السائل النخاعي. بروتين ألفا سينوكلين، المعروف أيضًا باسم سينوكلين، هو بروتين موجود في أجسام ليوي. أجسام ليوي هي مواد موجودة داخل خلايا الدماغ وهي علامات مجهرية على وجود داء باركينسون.
لقد وجدت الأبحاث أن فحص عينات السائل النخاعي بحثًا عن البروتينات يمكن أن يحدد الأشخاص المصابين بداء باركينسون. يكتشف الاختبار أيضًا الأشخاص المعرضين لخطر الإصابة بداء باركينسون ولكن ليس لديهم أعراض بعد. تتطلب إزالة السائل النخاعي للاختبار إجراء البزل القطني، يُعرف أيضًا باسم البزل النخاعي.
يستخدم الباحثون اختبار باركينسون أثناء التجارب السريرية. وهو غير متاح في عيادة اختصاصي الرعاية الصحية، ولكن يوجد أمل في استخدامه لتشخيص داء باركينسون في المستقبل. ويأمل الخبراء أيضًا أن يُجرى الاختبار يومًا ما باستخدام عينات الدم بدلاً من السائل النخاعي.
لماذا يتم ذلك؟
حتى الآن، لم يكن هناك أي اختبار يمكنه تشخيص داء باركينسون. لا يزال هذا صحيحًا عندما ترى اختصاصي الرعاية الصحية. فلا يمكن لاختصاصيي الرعاية الصحية تشخيص داء باركينسون حتى تظهر عليك الأعراض التي تشمل الاهتزاز وبطء الحركة.
لكن في بيئة البحث، ثبت أن اختبار تضاعف الحمض النووي لبروتين ألفا-ساينوكلين يكشف عن داء باركينسون في مراحله الأولى وحتى قبل أن تبدأ الأعراض.
في أكبر دراسة أُجريت على الاختبار حتى الآن، فحص الباحثون السائل النخاعي لأكثر من 1,000 شخص للبحث عن تكتلات بروتين ألفا-ساينوكلين. تكتلات البروتين هي مؤشر مميز لداء باركينسون. وفي معظم الأحيان، حدد الاختبار الأشخاص المصابين بداء باركينسون بدقة. حدد الاختبار كذلك الأشخاص المعرضين لخطر الإصابة بداء باركينسون لكن لم تظهر الأعراض عليهم بعد.
أظهرت أبحاث أخرى كذلك أن اختبارات بروتين ألفا-ساينوكلين يمكن أن تميز بين الأشخاص المصابين بداء باركينسون والأشخاص غير المصابين به. ولكن ما زال الأمر يتطلب دراسات موسعة.
إن وجود مادة يمكن قياسها للكشف عن داء باركينسون، والمعروفة باسم المؤشر الحيوي لداء باركينسون، خطوة تقدم مهمة. إذا أصبح اختبار المؤشرات الحيوية لداء باركينسون متاحًا على نطاق أوسع، فإنه سيسمح بتشخيص الأشخاص وبدء العلاج مبكرًا. وسيعطي الخبراء مزيدًا من المعلومات حول الأنواع الفرعية لداء باركينسون. وسيسرع التجارب السريرية، بما في ذلك التجارب التي تبحث في علاجات جديدة.
المخاطر
يتضمن اختبار داء باركينسون إجراء البزل القَطَني، ويُسمى أيضًا البزل النخاعي. أثناء البزل القطني، تُدخل إبرة في المسافة الفاصلة بين عظمتين قطنيتين، وتُعرفان أيضًا بالفقرات، في أسفل ظهرك. ثم تُجمع عينة من السائل النخاعي لفحصها بحثًا عن كتل ألفا سينوكلين.
البزل القَطَني إجراء آمن بصورة عامة، ولكنه قد يحمل بعض المخاطر. بعد البزل القَطَني، قد تشعر بما يأتي:
- الصداع. قد تصاب بالصداع إذا تسرب السائل النخاعي إلى الأنسجة القريبة نتيجة لهذا الإجراء. قد يبدأ الصداع بعد عدة ساعات أو حتى يومين بعد البزل القَطَني. قد تشعر أيضًا بالغثيان والقيء والدوخة. وقد تلاحظ أن الصداع يزداد سوءًا عند الجلوس أو الوقوف، وأنه يتحسن عند الاستلقاء. وقد يستمر الصداع بضع ساعات أو مدةً تصل إلى أسبوع أو أكثر.
- ألم الظهر. قد تشعر بالإيلام عند اللمس أو الألم في أسفل الظهر. وقد يمتد إلى الجزء الخلفي من الساقين.
- النزف. قد يحدث نزف في موقع البزل القَطَني. وفي حالات نادرة، قد يحدث نزف في القناة النخاعية.
كيف تستعد؟
قبل إجراء البزل القَطَني، سيسجل اختصاصي الرعاية الصحية تاريخك الطبي، وقد يطلب منك إجراء اختبارات الدم للتحقق من حالات النزيف أو التجلط. أخبر اختصاصي الرعاية الصحية إذا تعرضت لأي حالات نزيف أو إذا كنت تتناول مضادًا لتخثر الدم. تتضمن الأدوية المضادة لتخثر الدم وارفرين (Jantoven) وكلوبيدوغريل (Plavix) وإيدوكسابان (Savaysa) وريفاروكسابان (Xarelto) وأبيكسابان (Eliquis).
أخبر اختصاصي الرعاية الصحية كذلك إذا كانت لديك حساسية تجاه أي أدوية مثل المخدر الموضعي.
اتبع تعليمات اختصاصي الرعاية الصحية حول الطعام والشراب والأدوية قبل الإجراء. قد تحتاج إلى التوقف عن تناول أدوية معينة في الساعات أو الأيام التي تسبق البزل القَطَني.
ما يمكن أن تتوقعه
من المحتمل أن تذهب إلى مركز طبي أو مستشفى دون مبيت فيهما لإجراء البزل القطني. قد تُعطى ثوب المستشفى لارتدائه أثناء الإجراء.
أثناء الاختبار
البزل القَطَني، ويُعرف أيضًا بالبزل النخاعي
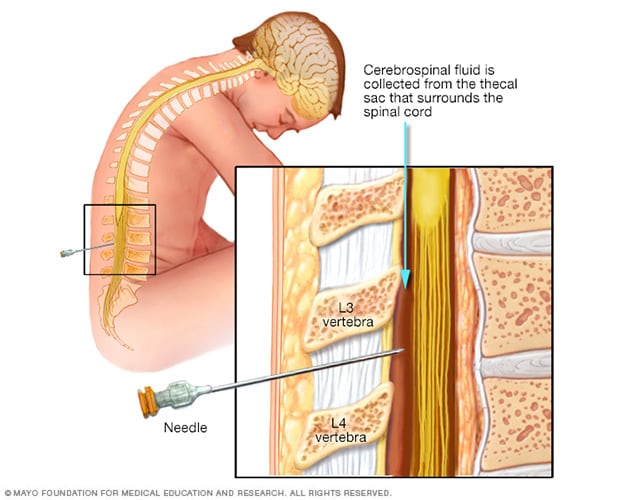
البزل القَطَني، ويُعرف أيضًا بالبزل النخاعي
أثناء إجراء البزل القَطَني، تستلقي عادةً على جانبك مع ثني ركبتيك نحو صدرك. ثم تُدخَل إبرة في القناة النخاعية أسفل الظهر لسحب عينة من السائل الدماغي النخاعي لغرض الاختبار.
ستستلقي على جنبك مع سحب ركبتيك إلى صدرك أو ستجلس على سطح مستقر وتنحني إلى الأمام. في وضع الجسم هذا، ستتسع المسافات بين فقرات عمودك الفقري. وهذا يسهل عملية إدخال الإبرة وسحب السائل النخاعي. يغسل اختصاصي الرعاية الصحية ظهرك بالصابون المطهر أو اليود لتعقيم المنطقة. ويوضع غطاء جراحي ليغطي المنطقة.
تُحقن بحقنة بها مُخدِّر موضعي لتخدير الجزء السفلي من ظهرك. من المحتمل أن تشعر بوخزة عند حقن المخدر. تُدخَل إبرة رفيعة مجوفة بين الفقرتين السفليتين نحو القناة النخاعية. قد تشعر بضغط في ظهرك عند إدخال الإبرة.
بمجرد وضع الإبرة في مكانها، قد يُطلب منك تغيير وضعك. عندئذ تُسحب كمية صغيرة من السائل النخاعي من خلال الإبرة للاختبار. بعد إزالة الإبرة، يضغط اختصاصي الرعاية الصحية على المنطقة لمنع النزيف. وتُغطَى المنطقة بضمادة. ويستغرق الإجراء نحو 45 دقيقة.
بعد الاختبار
بعد البزل القَطَني، قد يُطلب منك الاستلقاء على ظهرك أو جنبك لبضع ساعات. قد يساعدك هذا على تجنب الإصابة بصداع. إنها فكرة جيدة أن تستريح لبقية اليوم. إذا كانت لديك أسئلة، فاسأل اختصاصي الرعاية الصحية عن الوقت الذي يمكنك فيه العودة إلى الأنشطة المعتادة.
إذا شعرت بصداع أو ألم في الظهر، فقد يوصي اختصاصي الرعاية الصحية بتناول مسكن للألم متوفر دون وصفة طبية، مثل الأسيتامينوفين (تايلنول وغيره). وإذا كان الصداع شديدًا، فاتصل باختصاصي الرعاية الصحية.
النتائج
تُرسَل عينة السائل النخاعي إلى المختبر لتحليلها. وفي المختبر، تضاف مادة خاصة إلى عينة السائل. إذا وجدت تكتلات بروتين ألفا-ساينوكلين، فإن المادة تضيء.