نظرة عامة
استئصال الورم العضلي جراحةٌ لاستئصال الأورام الليفية من الرحم. والأورام الليفية كتلٌ شائعة تنمو في الرحم، وهو الجزء من الجسم الذي تتكون فيه الأجنّة. تُعرف هذه الكتل أيضًا باسم الأورام العضلية الملساء. عادةً تنمو الأورام الليفية خلال سنوات الخصوبة، لكنها قد تتكوَّن في أي عمر.
الأورام الليفية الرحمية ليست سرطانًا، لكن يمكنها أن تُسبب مشكلات. تتضمن هذه المشكلات غزارة الحيض والشعور بألم في الجزء السفلي من البطن. تهدف عملية استئصال الورم العضلي إلى إزالة الأورام الليفية التي تُسبب هذه المشكلات.
بعد استئصال الأورام الليفية، يُرمَّم الرحم ويبقى في مكانه. على عكس عملية استئصال الرحم التي يُجرى فيها استئصال الرحم بالكامل، فإن عملية استئصال الورم العضلي تُستأصل فيها الأورام الليفية فقط.
لماذا يتم إجراء ذلك
يُجرى استئصال الورم العضلي بهدف إزالة الأورام الليفية التي تُسبب مشكلات أو تعوق الأنشطة اليومية. وفي هذه الجراحة، يستأصل الجرّاح الأورام الليفية ويبقي الرحم.
وهناك طرق أُخرى لعلاج الأورام الليفية تشمل إجراء استئصال الرحم. استئصال الرحم عمليةٌ جراحية لإزالة الرحم. يمكن اختيار استئصال الورم العضلي بدلاً من استئصال الرحم إذا:
- كانت لديكِ رغبة في إنجاب طفل في المستقبل.
- كانت الأورام الليفية تمنعكِ من الحمل.
- كانت لديكِ رغبة في عدم استئصال الرحم.
المخاطر
معدّل المضاعفات منخفض في حال استئصال الورم العضلي. ومع ذلك، ينطوي هذا الإجراء على بعض المخاطر. تشمل مخاطر استئصال الورم العضلي ما يلي:
-
فقدان الدم. يمكن أن يُسبب النزف الحاد الناتج عن الأورام الليفية الرحمية فقرَ الدم. تحدث الإصابة بفقر الدم عندما لا يحتوي الجسم على العدد الكافي من خلايا الدم الحمراء السليمة. وهذه الخلايا هي التي تحمل الأكسجين إلى جميع أنحاء الجسم. قد يكون الأشخاص المصابون بفقر الدم أكثر عرضة بشكل للإصابة بمشكلات بعد الجراحة بسبب فقدان الدم. لذلك قد يقترح فريق الرعاية طرقًا لزيادة عدد خلايا الدم الحمراء قبل إجراء الجراحة.
أثناء هذا الإجراء الطبي، قد يتخذ الجراح خطوات إضافية لتقليل النزف. وقد يشمل ذلك استخدام عاصبة لإيقاف تدفق الدم من شرايين الرحم. كما يمكن حقن أدوية حول الأورام الليفية لتضييق الأوعية الدموية لفترة قصيرة، ما يقلل تدفق الدم. لكن حتى بعد اتباع هذه الخطوات، تكون هناك حاجة إلى نقل الدم في بعض الأحيان.
- النسيج الندبي. عندما يُفتح الرحم أثناء الجراحة، قد تتكون أشرطة من النسيج الندبي تُسمى الالتصاقات. ويمكن أن يُسبب هذا النسيج الندبي أحيانًا مشكلات في الحمل مستقبلاً أو أثناء عمليات أخرى. قد تُسبب بعض أنواع جراحات الأورام الليفية ندوبًا أقل من غيرها.
- مضاعفات الحمل أو الولادة. قد يعرِّضكِ حدوث حمل بعد استئصال الورم العضلي لخطر حدوث مشكلات أثناء المَخاض والولادة. وفي حالات نادرة، قد يحدث تمزق في الرحم أثناء المَخاض. ويسمى ذلك تمزّق الرحم. إلى جانب هذا، فالأورام الليفية نفسها قد تجعل الحمل أكثر صعوبة. وبسبب هذه المخاطر، قد تضطرين إلى الولادة القيصرية إذا سبق أن أجريتِ استئصالاً للورم العضلي.
- احتمال بسيط للحاجة إلى استئصال الرحم. في حالات نادرة، قد يضطر الجراح إلى استئصال الرحم بالكامل أثناء العملية. ويمكن إجراء ذلك إذا حدث نزف شديد أو اكتشف الجراح مشكلةً أخرى غير الأورام الليفية.
- احتمال بسيط لانتشار السرطان. في حالات نادرة، قد تكون الكتلة التي يُعتَقَد أنها ورم ليفي في الحقيقة ورمًا سرطانيًا. وإذا استُؤصل بطريقة تُسمى التقطيع، حيث يُقطع النسيج إلى قطع صغيرة لإزالته، فقد ينتشر السرطان. يزداد هذا الخطر لدى النساء الأكبر سنًا أو بعد بلوغهن سن الإياس. لذلك احرصي على التحدث مع الجراح عن مخاطر إجراء التقطيع ومزاياه قبل العملية الجراحية.
طرق لتقليل خطر حدوث مشكلات أثناء استئصال الورم العضلي
للمساعدة في إجراء استئصال الورم العضلي بشكل أكثر أمانًا، قد يقترح فريق الرعاية بعض الأشياء التي يمكن فعلها قبل الإجراء الطبي:
- الحديد والفيتامينات. إذا كنتِ مصابة بفقر الدم بسبب غزارة الحيض، فقد يصف اختصاصي الرعاية الصحية مكمّلات غذائية تحتوي على الحديد وفيتامينات. ويمكن أن تساعد هذه المكملات على زيادة عدد خلايا الدم الحمراء قبل الجراحة.
- العلاج الهرموني. توجد طريقة أخرى لعلاج فقر الدم قبل الجراحة وهي استخدام الهرمونات. يمكن أن تؤدي العلاجات الهرمونية إلى إيقاف النزف أو تقليله أثناء الحيض. تتضمن بعض الأنواع حبوب منع الحمل أو الأدوية المعروفة باسم ناهضات الهرمون المُطْلِق لموجِّهة الغدد التناسلية، والتي تسمى أيضًا ناهضات GnRH. وتمنع هذه الأدوية الجسم من إنتاج هرمونات معينة، ما يمكن أن يؤدي إلى توقف الحيض والمساعدة في زيادة مستويات الحديد في الدم.
- تقليص الأورام الليفية قبل الجراحة. يمكن لبعض العلاجات الهرمونية، مثل ناهضات الهرمون المُطْلِق لموجِّهة الغدد التناسلية، أيضًا أن تجعل الأورام الليفية والرحم أصغر حجمًا. وقد يساعد هذا الجراح على إجراء الجراحة من خلال شقوق أصغر، ما يعني في كثير من الأحيان التعافي بشكل أسرع. في بعض الحالات، قد يعني انكماش الأورام الليفية عدم الحاجة إلى إجراء جراحة على الإطلاق.
يمكن أن تُسبب ناهضات الهرمون المُطْلِق لموجِّهة الغدد التناسلية آثارًا جانبية تُشبه أعراض انقطاع الطمث. وقد تتضمن هذه الأعراض هَبَّات الحرارة والتعرّق الليلي وجفاف المهبل. وتختفي هذه الأعراض عادةً بعد التوقف عن تناوُل الدواء. للمساعدة في التعامل مع الآثار الجانبية، قد يطلب اختصاصي الرعاية الصحية أيضًا تناوُل هرمونَي الإستروجين والبروجستين، وهما هرمونان يعالجان أعراض انقطاع الطمث. وقد يلزم تناوُل هذه الأدوية لعدة أشهر قبل إجراء الجراحة.
قد لا تكون المعالَجة باستخدام ناهض الهرمون المُطْلِق لموجِّهة الغدد التناسلية مناسبة للجميع. فقد تؤدي في بعض الأحيان إلى تقلص الأورام الليفية كثيرًا بحيث يصعب العثور عليها أثناء الجراحة. ويمكن أن يكون الدواء مكلفًا أيضًا وقد يُسبب آثارًا جانبية غير مرغوب فيها. سيساعدك اختصاصي الرعاية الصحية على تحديد ما إذا كان هذا العلاج خيارًا جيدًا لك.
كيف تستعد
قبل إجراء استئصال الورم العضلي، من المرجح أن تلتقي بجراحك للتحدث عن الأورام الليفية لديكِ والطرق المختلفة التي يمكن إجراء الجراحة بها. سيساعدكِ الجراح وفريق الرعاية على اختيار الخيار الأفضل لكِ. من الجيد أن تحضري معكِ قائمة من الأسئلة، حتى تتمكني من فهم كل شيء عن الجراحة ومخاطرها.
للاستعداد لاستئصال الورم العضلي، يجب:
- إخبار فريق الرعاية عن جميع الأدوية أو الفيتامينات أو المكمّلات الغذائية التي تتناوَلينها. فقد يؤثر بعضها في الجراحة.
- اتبعي التعليمات التي يُعطيها لكِ فريق الرعاية. على سبيل المثال، قد يتعيّن عليكِ التوقف عن تناوُل بعض الأدوية قبل أيام أو حتى أسبوع من الجراحة للمساعدة في تقليل النزف. قد تحتاجين أيضًا إلى التوقف عن تناوُل الطعام أو الشراب لعدة ساعات قبل الإجراء الطبي.
- اصطحاب أحد الأشخاص معكِ. سوف تحتاجين إلى شخص ليقود السيارة بك إلى المنزل بعد الجراحة. يجب على هذا الشخص أيضًا الاستماع إلى تعليمات الرعاية، إذ قد تستمرين في الشعور بالنعاس بسبب الدواء الذي تتلقينه خلال الجراحة.
الأشياء الأخرى التي يجب معرفتها
اسألي فريق الرعاية عن نوع التخدير الذي سيُستخدَم أثناء الجراحة. وبناءً على نوع جراحة استئصال الورم العضلي المخطط لها، قد تتلقين:
- تخديرًا كليًا. وهذا يجعلكِ تنامين تمامًا، ويُوضَع أنبوب في حلقكِ لمساعدتكِ على التنفس. يُستخدم التخدير العام في عمليات استئصال الورم العضلي بتنظير البطن أو الجراحة الروبوتية أو عن طريق البطن. ويُستخدم أحيانًا أيضًا في عمليات استئصال الورم العضلي بتنظير الرحم.
- المراقبة أثناء التخدير. يجعلكِ هذا تشعرين وكأنكِ نائمة، ومن المرجح أنكِ لن تتذكري الجراحة. ولا يتطلب استخدام أنبوب للتنفس. ويُستخدَم هذا النوع غالبًا في عمليات استئصال الورم العضلي بتنظير الرحم لأنها أقل توغلاً وتحتاج إلى تخدير أقل.
يمكن أيضًا استخدام أنواع أخرى من التخدير. تحدثي إلى فريق الرعاية حول كيفية إدارة الألم بعد الجراحة وكيفية تناوُل أدوية الألم.
قد تحتاجين إلى الاستعداد للإقامة في المستشفى. تعتمد مدة إقامتكِ في المستشفى على نوع الجراحة التي أجريت لكِ. وتستطيع الكثيرات العودة إلى المنزل في اليوم نفسه. بينما قد تحتاج أخريات إلى البقاء في المستشفى لمدة من يوم واحد إلى ثلاثة أيام.
ما يمكنك توقعه
مواقع الأنسجة الليفية
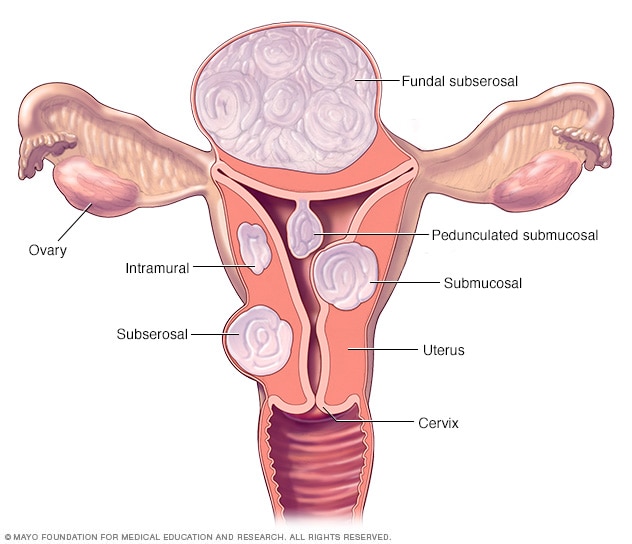
مواقع الأنسجة الليفية
توجد ثلاثة أنواع رئيسية من الأورام الليفية. الأورام الليفية الجدارية وتنمو داخل جدار الرحم. الأورام الليفية تحت المخاطية وتنمو داخل تجويف الرحم. الأورام الليفية تحت المصلية وتنمو في خارج الرحم. قد تكون بعض الأورام الليفية تحت المخاطية أو تحت المصلية متدلية من ساق داخل الرحم أو خارجه. ويسمى هذا ورمًا ليفيًا مسوّقًا.
تعتمد الطريقة التي سيزيل بها الجراح الأورام الليفية على حجمها وعددها ومكانها في الرحم.
استئصال الورم العضلي بطريق البطن
في هذا النوع من استئصال الورم العضلي، يفتح الجراح شقًا في الجزء السفلي من البطن للوصول إلى الرحم واستئصال الأورام الليفية. ويُطلق على هذا النوع من الجراحة أحيانًا اسم شق البطن.
في معظم الحالات، يفتح الجراح شقًا منخفضًا جانبيًا بالقرب من خط البيكيني. لكن إذا كان الرحم كبيرًا جدًا، فقد يضطر الجراح إلى فتح شق مستقيم من أعلى إلى أسفل بدلاً من ذلك.
نظرًا إلى أن هذه الجراحة تتضمن فتح شق أكبر من الأنواع الأخرى من استئصال الورم العضلي، فإن مدة التعافي عادةً تكون أطول.
استئصال الورم العضلي بتنظير البطن
في هذا النوع من استئصال الورم العضلي، يُزيل الجراح الأورام الليفية من خلال شق صغير واحد أو أكثر في البطن باستخدام كاميرات صغيرة وأدوات جراحية، وهو ما يُعرف باسم تنظير البطن.
وبالمقارنة مع الجراحة المفتوحة، والتي تستخدم شقًا أكبر، فإن عملية تنظير البطن عادةً تُسبب نزفًا أقل ومضاعفات أقل وتترك أنسجة ندبية أقل. ومن المرجح أيضًا أن يكون وقت البقاء في المستشفى أقل وزمن التعافي أقصر.
في بعض الأحيان يُقطَّع الورم الليفي إلى قطع أصغر حتى يمكن إزالته من خلال أحد الشقوق الصغيرة. وفي أوقات أخرى، قد يحتاج الجراح إلى إجراء شق أكبر لإخراج الورم الليفي كقطعة واحدة. وفي حالات نادرة، يُزال الورم الليفي من خلال شق صغير في المهبل.
استئصال الورم العضلي روبوتيًا
في هذا النوع من استئصال الأورام العضلية، يستخدم الجراح روبوتًا من نوع خاص لمساعدته على إجراء الجراحة. تُفتح في هذا الإجراء شقوق صغيرة في البطن، وتُدخل أدوات دقيقة من خلالها، ويكون الجراح جالسًا على وحدة تحكم قريبة ويستخدم أذرعًا روبوتية لتحريك الأدوات، ويوجد فريق جراحي بجوار سرير المريض لمساعدته على إجراء الجراحة.
يشبه استئصال الورم العضلي روبوتيًا كثيرًا الجراحة بتنظير البطن. فكلا الجراحتين عادةً تُسببان نزفًا أقل، وتساعدان المريض على التعافي بسرعة أكبر، وتكون لهما مضاعفات أقل مقارنةً بالجراحة المفتوحة.
لكن استئصال الورم العضلي روبوتيًا قد يستغرق وقتًا أطول ويكون أكثر تكلفة من استئصال الورم العضلي بالمنظار، لكن عادةً تكون النتائج متقاربة جدًا. وحتى الآن لم تُجرَ الكثير من الدراسات للمقارنة بين نوعَي استئصال الورم العضلي.
استئصال الورم العضلي بتنظير الرحم
في عملية استئصال الورم العضلي الرحمي بالمنظار، يستخدم الجراح أداة رفيعة ومضيئة يمررها برفق عبر المهبل وعنق الرحم للوصول إلى داخل الرحم. يُوضَع سائل شفاف داخل الرحم لتوسعته حتى يتمكن الجراح من الرؤية بشكل أفضل.
يستأصل الجراح الورم الليفي من خلال تقطيعه إلى قطع أصغر. ولفعل ذلك، قد يستخدم الجراح حلقة سلكية تعمل بالكهرباء أو أداة ذات شفرة صغيرة لقطع أجزاء من الورم الليفي.
يُجرى هذا النوع من الجراحة عادةً للأورام الليفية الأصغر حجمًا التي تبرز في الرحم، والتي تسمى الأورام الليفية تحت المخاطية. إذا كان الورم الليفي كبيرًا جدًا، فقد لا يتمكن الجراح من إزالته بالكامل مرة واحدة، وقد تكون هناك حاجة إلى إجراء جراحة ثانية.
بعد الجراحة
بعد العملية الجراحية، ستُنقلين إلى غرفة الإفاقة حيث سيراقبكِ فريق الرعاية الصحية عن كثب عند الإفاقة.
من المتوقع حدوث نزف مهبلي خفيف، مثل التبقيع أو التنقيط. قد يستمر ذلك بضعة أيام أو لفترة تصل إلى ستة أسابيع، حسب نوع الجراحة التي خضعتِ لها.
تشعر معظم النساء ببعض الألم أو عدم الراحة بعد الجراحة. قد يقترح فريق الرعاية الصحية تناوُل مسكنات الألم المتاحة دون وصفة طبية، مثل الأسِيتامينُوفين (Tylenol وغيره) أو الأيبوبروفين (Advil و Motrin IB وغيرهما). لذلك يجب الحرص على اتباع تعليمات فريق الرعاية الصحية.
قبل عودتكِ إلى المنزل، سيشرح لكِ فريق الرعاية الصحية كيفية الاعتناء بنفسك. وقد يتحدثون إليكِ وإلى الشخص الذي يساعدكِ على العودة إلى المنزل. وستحصلين على معلومات عن:
- كيفية العناية بالمنطقة التي أجريت فيها الجراحة.
- أنواع مسكنات الألم التي يمكنكِ استخدامها.
- التوقيت المناسب لبدء تناوُل أدويتكِ المعتادة مجددًا.
- القيود المفروضة على النشاط البدني أثناء فترة التعافي، بما في ذلك العمل والعلاقة الجنسية والرياضة.
- المؤشرات التي ينبغي مراقبتها والتي قد تشير إلى وجود مشكلة.
- كيفية التواصل مع فريق الرعاية الصحية.
- المواعيد الطبية القادمة.
النتائج
بعد استئصال الورم العضلي قد تحدث النتائج التالية:
- الراحة من الأعراض. بعد إجراء الجراحة، تشعر الكثير من النساء بالتحسن عادةً. قد يُصبح الحيض أقل غزارة، وعادةً يتحسن الضغط أو الألم في البطن.
- فرص أفضل لحدوث الحمل. يمكن أن يساعد استئصال الورم العضلي بعض النساء اللاتي يحاولن إنجاب طفل. وعادةً يوصي الأطباء بالانتظار لمدة من ثلاثة إلى ستة أشهر بعد الجراحة قبل محاولة الحمل، إذ تسمح هذه الفترة للرحم بالتعافي.
في بعض الأحيان، يمكن للأورام الليفية التي لم تُلاحظ أثناء الجراحة أن تُسبب مشكلات. قد تنمو الأورام الليفية التي لم تُستأصل بالكامل مرة أخرى. ويمكن أيضًا أن تظهر أورام ليفية جديدة لاحقًا. قد لا تحتاج هذه الأورام إلى علاج.
في حال وجود ورم ليفي واحد فقط، فمن غير المرجح الإصابة بعدد أكبر من الأورام الليفية مقارنةً بمن لديهن الكثير من الأورام الليفية. قد يؤدي الحمل بعد الجراحة أيضًا إلى تقليل خطر تكوين أورام ليفية جديدة.
إذا تكونت أورام ليفية جديدة أو عند وجود نمو أورام ليفية مرة أخرى، فقد تتوفر خيارات علاجية إلى جانب استئصال الورم العضلي. تتضمن خيارات العلاج الأخرى:
- إصمام الشرايين الرحمية. توضع جسيمات صغيرة في الأوعية الدموية التي تغذي الأورام الليفية. ويؤدي هذا إلى قطع إمدادات الدم عنها، ما يؤدي إلى انكماشها وتخفيف الأعراض.
- الاستئصال بالترددات الراديوية. تُستخدم الحرارة أو الاحتكاك لتدمير الأورام الليفية. وتُسمى هذه العملية بالاستئصال. يساعد التصوير بالموجات فوق الصوتية الخاصة على توجيه العلاج.
- الموجات فوق الصوتية المُركزة والموجهة بالتصوير بالرنين المغناطيسي. يستخدم هذا العلاج أيضًا الحرارة لتدمير الأورام الليفية. ويُوجه باستخدام التصوير بالرنين المغناطيسي.
- استئصال الرحم. قد تكون جراحة استئصال الرحم أيضًا خيارًا إذا كنتِ متأكدة من أنكِ لا تريدين الحمل في المستقبل.