نظرة عامة
جراحة الصرع إجراء لتقليل نوبات الصرع وتحسين جودة حياة الأشخاص المصابين بالصرع.
تكون جراحة الصرع أكثر فعالية عندما تكون النوبات دائمة الحدوث في منطقة واحدة في الدماغ. وهي ليست المرحلة العلاجية الأولى. ولكن تؤخذ الجراحة في الحسبان عند عدم نجاح دواءين على الأقل من الأدوية المضادة لنوبات الصرع في التعامل مع نوبات الصرع.
قد يحتاج الأشخاص المصابون بالصرع إلى إجراء اختبارات متعددة قبل الجراحة لمعرفة ما إذا كانت جراحة الصرع خيارًا مناسبًا، ولتحديد نوع الجراحة التي ستُجرى.
المنتجات والخدمات
لماذا تُجرى
موقع الفص الصدغي

موقع الفص الصدغي
يقع الفص الصدغي على طول جانبي الدماغ.
نصف الكرة الدماغية
نصف الكرة الدماغية
ينقسم الدماغ إلى جزأين يُعرفان بنصفي الدماغ.
قد تكون جراحة الصرع خيارًا عندما لا تسيطر الأدوية على نوبات الصرع. وتُعرف هذه الحالة المرضية بالصرع المستعصي. ويطلق عليها أيضًا اسم الصرع المقاوم للأدوية. تهدف جراحة الصرع إلى إيقاف نوبات الصرع أو التقليل من حدتها.
بعد الجراحة، يحتاج الأشخاص عادةً إلى الاستمرار في تناول الأدوية المضادة للصرع لمدة سنتين على الأقل. وبمرور الوقت، قد يتمكنون من تقليل جرعة الأدوية أو إيقافها تمامًا.
إدارة نوبات الصرع مهمة بسبب المضاعفات والمخاطر الصحية التي قد تنتج عنها إذا لم يُعالَج الصرع بشكل صحيح. يمكن أن تتضمن المضاعفات ما يأتي:
- التعرض لإصابات جسدية أثناء إحدى النوبات.
- الغرق إذا حدثت النوبة أثناء الاستحمام أو السباحة.
- الاكتئاب والقلق.
- حالات تأخر النمو لدى الأطفال.
- تدهور حالة الذاكرة أو غيرها من مهارات التفكير.
- الوفاة المفاجئة، وهي من مضاعفات الصرع نادرة الحدوث
أنواع جراحة الصرع
تنتج نوبات الصرع من نشاط غير معتاد لمجموعة من خلايا الدماغ تُسمى الخلايا العصبية. يعتمد نوع الجراحة المستخدم لعلاج نوبات الصرع على المنطقة التي تبدأ فيها النوبات في الدماغ وسن الشخص الذي سيخضع للجراحة. وقد تشمل أنواع الجراحة:
- الجراحة القطْعية. وهي النوع الأكثر شيوعًا من أنواع جراحات الصرع. وفيها يقطع الجراح أنسجة من الدماغ في المنطقة التي تحدث فيها نوبات الصرع. قد تكون المنطقة موضع ورم أو إصابة في الدماغ. وتُجرى الجراحة القطْعية عادةً في واحد من الفصين الصدغيين. وتتحكم هذه المنطقة في الذاكرة البصرية واستيعاب اللغة والعواطف.
- العلاج الحراري الخلالي بالليزر. هذا الإجراء أقل توغلاً من الجراحة القطْعية. ويستخدم العلاج الحراري الخلالي بالليزر (LITT) أشعة الليزر لاستهداف جزء صغير من نسيج الدماغ وتدميره. ويساعد التصوير بالرنين المغناطيسي على توجيه شعاع الليزر الذي يستخدمه الجراح.
- التنبيه الدماغي العميق. ويشمل هذا الإجراء زراعة أقطاب كهربائية بعمق داخل الدماغ. يوضع جهاز مثل أجهزة تنظيم ضربات القلب تحت الجلد في الصدر. وُيمرَّر سلك لتوصيل هذا الجهاز بالأقطاب الكهربائية الموجودة في الدماغ. وتُرسل الأقطاب الكهربائية نبضات كهربائية لإعاقة النشاط الذي يسبب نوبات الصرع. ومثل العلاج الحراري الخلالي بالليزر، يكون هذا الإجراء موجهًا بالتصوير بالرنين المغناطيسي (MRI)
- قطع الجسم الثفني. تستأصل هذه الجراحة الجزء المسؤول في الدماغ عن ربط أعصاب جانبي الدماغ الأيمن والأيسر استئصالاً كليًا أو جزئيًا. ويطلق على هذا الموضع الجسم الثفني. وتُستخدَم هذه الجراحة عادةً مع أطفال من ذوي نشاط دماغي غير منتظم ينتشر من أحد جانبي الدماغ إلى الجانب الآخر.
- استئصال نصف الكرة. يزيل هذا الإجراء أحد جانبيّ الدماغ، المعروف باسم نصف الكرة، وهو جزء من المادة الرمادية المطوية في الدماغ. ويطلق على منطقة المادة الرمادية القشرة المخية. تُجرى هذه الجراحة عادةً فقط للأطفال المصابين بنوبات صرع تبدأ في مناطق مختلفة داخل أحد نصفي الكرة في الدماغ. تنتج هذه الأنواع من نوبات الصرع من حالة موجودة منذ الولادة أو في مرحلة الطفولة المبكرة.
- استئصال نصف الكرة الوظيفي. يُستَخدم هذا الإجراء غالبًا مع الأطفال لاستئصال الأعصاب الموصلة من دون استئصال أجزاء فعلية من الدماغ.
المخاطر
قد تختلف مخاطر جراحة الصرع بسبب تحكم مناطق مختلفة من الدماغ في وظائف مختلفة. تعتمد المخاطر على منطقة الدماغ ونوع الجراحة. سيشرح لك الفريق الجراحي المخاطر المحددة المرتبطة بالإجراء وكذلك الإستراتيجيات التي سيستخدمها الفريق لتقليل خطر التعرض للمضاعفات. قد تشمل المخاطر ما يأتي:
- مشكلات في الذاكرة واللغة يمكن أن تؤثر في التواصل مع الآخرين وفهمهم.
- تغيرات بصرية تتداخل فيها مجالات رؤية عينيك.
- اكتئاب أو تقلبات مزاجية أخرى يمكنها التأثير في علاقاتك أو في عافيتك الاجتماعية.
- الصداع.
- السكتة الدماغية.
كيف تستعد
للإعداد لجراحة الصرع، ستتعاون مع فريق الرعاية الصحية في مركز متخصص في الصرع. سيجري فريق الرعاية الصحية عدة اختبارات من أجل:
- التعرف على ما إذا كنت مؤهلاً لإجراء الجراحة.
- العثور على منطقة الدماغ التي تحتاج إلى العلاج.
- الفهم المفصل لكيفية عمل هذا الجزء من الدماغ.
تُنفَّذ بعض هذه الاختبارات كإجراءات في العيادات الخارجية. ويحتاج بعضها الآخر إلى البقاء في المستشفى.
تقييمات العثور على مصدر نشاط نوبات الصرع
تحديد المناطق التي تحدث بها النوبات
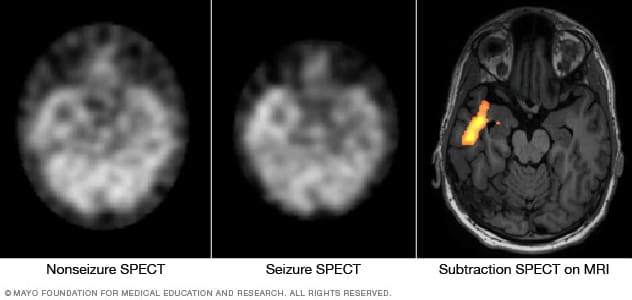
تحديد المناطق التي تحدث بها النوبات
تُظهر هذه الصور الملتقطة عبر التصوير المقطعي المحوسب بالفوتونات المفردة (SPECT) تدفق الدم في دماغ المريض في حال عدم نشاط نوبات الصرع (على اليسار) وأثناء نوبات الصرع (في المنتصف). ويساعد التصوير المقطعي المحوسب بالفوتونات المفردة الطرحي المُسجَّل مع التصوير بالرنين المغناطيسي في تحديد منطقة نشاط نوبات الصرع من خلال دمج نتائج التصوير المقطعي المحوسب بالفوتونات المفردة مع نتائج التصوير بالرنين المغناطيسي للدماغ.
هذه الإجراءات هي الاختبارات القياسية المستخدمة لتحديد مصدر النشاط غير العادي في الدماغ.
- مخطط كهربية الدماغ (EEG) كقيمة قاعدية. توضع في هذا الاختبار أقطاب كهربية على فروة الرأس لقياس النشاط الكهربي للدماغ في الوقت الذي لا تكون فيه معرضًا لإحدى النوبات. يمكن لمخطط كهربية الدماغ كقيمة قاعدية تحديد المواضع العامة في الدماغ التي قد تكون تأثرت بنوبات الصرع.
- مخطط كهربية الدماغ بالفيديو. إجراء مستمر لقياس مخطط كهربية الدماغ عن طريق المراقبة بالفيديو لتسجيل نوبات الصرع أثناء حدوثها. ونظرًا إلى الحاجة إلى تقليل الأدوية المضادة لنوبات الصرع أو وقفها مؤقتًا بحيث تحدث النوبات، فسيلزم لإجراء هذا الفحص إدخالك المستشفى. يساعد تقييم التغييرات في مخطط كهربية الدماغ مع حركات جسمك أثناء النوبة على تحديد منطقة الدماغ التي تبدأ منها النوبات.
- التصوير بالرنين المغناطيسي. يستخدم هذا النوع من الاختبارات التصويرية مجالاً مغناطيسيًا وموجات راديوية لإنشاء صور تفصيلية تسمح لاختصاصي الرعاية الصحية بتحديد الخلايا المتضررة أو الأورام التي قد تسبب النوبات.
قد يطلب أيضًا الفريق الجراحي اختبارات أخرى للعثور على مصدر نوبات الصرع وفهم نوع النشاط الدماغي غير العادي الذي يسببها. وقد تشمل هذه الاختبارات ما يأتي:
- المراقبة المتوغلة لمخطط كهربية الدماغ. في حال لم يُظهر فحص مخطط كهربية الدماغ الموضع الذي تبدأ منه النوبات، فقد تُجرى المراقبة عن طريق أقطاب كهربائية مزروعة جراحيًا. يضع الجراح شبكات أو أشرطة مسارات كهربائية على سطح الدماغ أو يضع تلك المسارات الكهربائية عميقًا داخل الدماغ. ويُجرى فحص مخطط كهربية الدماغ أثناء تخديرك.
- مخطط كهربية الدماغ بالفيديو بالأقطاب المتوغلة. قد تكون هناك حاجة أيضًا إلى وضع أقطاب كهربائية جراحيًا لإجراء مخطط كهربية الدماغ بالفيديو. وبعد الجراحة، تُسجَّل بيانات الفيديو ومخطط كهربية الدماغ خلال الإقامة في المستشفى أثناء اليقظة، لكن دون تلقي أدوية مضادة للنوبات.
- التصوير المقطعي بالإصدار البوزيتروني. يقيس جهاز التصوير المتخصص هذا وظائف الدماغ عندما تكون غير مصاب بنوبات الصرع. ويمكن أن تساعد تلك الصور وحدها أو مع بيانات التصوير بالرنين المغناطيسي (MRI) على تحديد مصدر النوبات التي تتعرض لها.
- التصوير المقطعي المحوسب بالفوتونات المفردة. يقيس هذا الإجراء تدفق الدم إلى الدماغ أثناء نوبات الصرع. في المعتاد يكون تدفق الدم أعلى في جزء الدماغ الذي تحدث فيه نوبات الصرع. وستدخل إلى المستشفى لإجراء هذا الاختبار.
اختبارات فهم وظائف الدماغ
بناءً على الموضع الجراحي، قد يوصي فريق الرعاية الصحية بإجراء اختبارات لتحديد المناطق المحددة من الدماغ المسؤولة عن التحكم في الوظائف اللغوية والحسّية، أو المهارات الحركية، أو غيرها من الوظائف الضرورية. تساعد هذه المعلومات الجراح على حماية هذه الوظائف قدر الإمكان عند إزالة منطقة في الدماغ أو تغييرها.
وتشمل هذه الاختبارات ما يأتي:
- التصوير بالرنين المغناطيسي الوظيفي. يحدد هذا الاختبار مناطق نشاط الدماغ عند أدائك مهمة معيّنة، مثل الاستماع أو القراءة. ويساعد هذا الجرّاح على معرفة المواقع المسؤولة في دماغك عن وظيفة ما.
- اختبار وادا. في هذا الاختبار، تُحقن بدواء يعمل على تنويم أحد جانبي الدماغ مؤقتًا. يحدث هذا في أحد جانبي الدماغ في كل مرة. ثم تخضع لاختبار لفحص قدرات اللغة والذاكرة. ويمكن أن يساعد هذا الاختبار على تحديد أي جانبي دماغك يسيطر على استخدامك للغة. في حين أن التصوير بالرنين المغناطيسي الوظيفي قد حل محل هذا الاختبار في الغالب، يمكن استخدام اختبار وادا إذا لم يكن التصوير خيارًا متاحًا.
- رسم خرائط الدماغ. تُثبَّت أقطاب كهربائية صغيرة جراحيًا على سطح الدماغ. وعندما تكون متنبهًا بعد الجراحة، ستُجري مهامَّ تقارَن بقياسات النشاط الكهربي لدماغك.
- تخطيط الدماغ المغناطيسي. يحلل هذا الاختبار المجالات المغناطيسية التي تنتجها التيارات الكهربائية في الدماغ. ويُستخدم تخطيط الدماغ المغناطيسي (MEG) مع بيانات من مصادر أخرى لتحديد مواقع نوبات الصرع.
الاختبارات النفسية العصبية
يوصى أيضًا بإجراء هذه الأنواع من الاختبارات لقياس مهارات التعلم اللفظي وغير اللفظي ووظائف الذاكرة. قد تساعد هذه الاختبارات فريق الرعاية الصحية على فهم المنطقة المتأثرة بنوبات الصرع في الدماغ بشكلٍ أفضل. توفر هذه الاختبارات أيضًا قيمة قاعدية لقياس وظائف الدماغ بعد الجراحة.
ما يمكنك توقعه
قبل الإجراء
لتجنب التعرض للعدوى، سيتعين قص شعرك أو حلقه في الموضع الذي سيُزال من الجمجمة أثناء الإجراء. ويُوضع أنبوب صغير مرن داخل أحد الأوردة لإدخال المحاليل أو المواد المخدرة أو غيرها من الأدوية عبر الوريد أثناء الجراحة.
أثناء الإجراء
تخضع سرعة القلب وضغط الدم ومستويات الأكسجين للمراقبة خلال الجراحة. وقد يُستخدم جهاز مراقبة مخطط كهربية الدماغ (EEG) أيضًا لتسجيل موجات الدماغ لتحديد الجزء الذي تبدأ منه النوبات في الدماغ على نحو أفضل.
عادةً ما تُجرى جراحة الصرع تحت تأثير التخدير العام، أي أنك ستكون في حالة شبيهة بالنوم أثناء الإجراء. لكن في حالات نادرة، قد يوقظك الجراح في مرحلة ما من الإجراء للمساعدة على تحديد أي أجزاء دماغك تتحكم في اللغة والحركة. وإذا حدث ذلك، يُستخدم دواء للسيطرة على الألم.
قد يصنع الجراح فتحة صغيرة في الجمجمة وذلك بناءً على نوع الجراحة. وبعد الجراحة، تعاد العظام التي أُزيلت لإعادة الفتحة إلى أصلها وتُثبَّت في بقية الجمجمة حتى تلتئم.
بعد الإجراء
وبعد الإجراء، ستُنقل إلى غرفة الإفاقة وستُرَاقَب بعناية أثناء استيقاظك من التخدير. قد تحتاج إلى قضاء الليلة الأولى بعد الجراحة في وحدة العناية المركزة. وتكون مدة الإقامة الكلية في المستشفى لمعظم جراحات الصرع عادةً ثلاثة أو أربعة أيام.
عند استيقاظك، قد يكون رأسك متورمًا ومؤلمًا. يحتاج معظم الأشخاص إلى تناول أدوية تخفيف الألم خلال الأيام القليلة الأولى على الأقل. وقد يفيد أيضًا وضع كمادات باردة على الرأس. وتختفي معظم حالات التورم والألم بعد العملية في غضون عدة أسابيع.
ولا يكون معظم الأشخاص قادرين على العودة إلى العمل أو الدراسة لمدة شهر إلى ثلاثة أشهر تقريبًا. وستكون هناك حاجة إلى الراحة والاسترخاء في الأسابيع القليلة الأولى بعد جراحة الصرع ويمكن زيادة الأنشطة البدنية بعد ذلك.
قد يساعد التأهيل الأشخاص المعرضين لخطر الإصابة بمشكلات في وظائف الدماغ بعد الجراحة.
النتائج
تختلف نتائج جراحات الصرع باختلاف نوع الجراحة. والنتيجة المتوقعة منها السيطرة على نوبات الصرع باستخدام الأدوية.
يؤدي الإجراء الأكثر شيوعًا، وهو استئصال نسيج في الفص الصدغي، إلى نتائج علاجية خالية من دون حدوث نوبات صرع لدى ثلثي الأشخاص تقريبًا. وتشير الدراسات إلى أنه إذا كان الشخص يتناول دواءً مضادًا للصرع ولم يتعرض لنوبات في العام الأول بعد جراحة الفص الصدغي، فإن احتمال عدم تعرضه لنوبات خلال عامين تتراوح بين 87% و 90%. وإذا لم يتعرض الشخص لنوبات خلال عامين، فإن احتمال عدم تعرضه لنوبات خلال خمس سنوات تصل إلى 95% وخلال عشر سنوات إلى 82%.
إن لم تتعرض لنوبات صرع لمدة سنة على الأقل، فقد يفكر اختصاصي الرعاية الصحية في تقليل الدواء المضاد للصرع بمرور الوقت. وفي نهاية المطاف قد تتوقف عن أخذ الدواء. يتمكن معظم الأشخاص الذين يتعرضون لنوبات صرع بعد ترك الأدوية المضادة لنوبات الصرع من إدارتها مرة أخرى عن طريق تناول الدواء مجددًا.
التجارب السريرية
استكشِف دراسات مايو كلينك حول الاختبارات والإجراءات المخصصة للوقاية من الحالات الصحية واكتشافها وعلاجها وإدارتها.