نظرة عامة
استئصال الكلية من متبرع هو إجراء جراحي يُنفّذ لاستئصال كلية سليمة من متبرع حي وزراعتها لشخص لم تعد كليتاه تعملان بكفاءة.
وزراعة الكلى من متبرع حي هي بديل لزراعة الكلى من متبرع متوفَّى. ويمكن للمتبرع الحي التبرع بإحدى الكليتين، وستكون كليته الأخرى قادرة على أداء الوظائف الضرورية.
أُجريت أول عملية زرع عضو ناجحة في الولايات المتحدة عام 1954 وكانت عملية زرع كلية من متبرع حي، واستُخدِمت الجراحة المفتوحة لتنفيذ جراحة التبرع بالكلية. وفي الوقت الحالي، تُجرى الغالبية العظمى من جراحات التبرع بالكلية باستخدام تقنيات المنظار طفيفة التوغل، وتُستخدَم أيضًا تقنية مساعدة الروبوت.
يمثل التبرع بالكلية من متبرع حي عن طريق استئصال الكلية النوع الأكثر شيوعًا لإجراءات التبرع من متبرع حي. وتُجرى سنويًا ما يقرب من 5000 عملية تبرع بالكلى من متبرع حي في الولايات المتحدة.
المنتجات والخدمات
لماذا تُجرى
الكليتان هما عضوان على شكل حبة الفاصوليا يقعان على جانبَي العمود الفقري أسفل القفص الصدري مباشرةً. ويماثل حجم الكلية الواحدة حجم قبضة اليد تقريبًا. وظيفة الكلى الرئيسية هي تصفية الفضلات والمعادن والسوائل من الدم والتخلص منها عن طريق إخراجها مع البول.
ويحتاج الأشخاص المصابون بالداء الكلوي في المرحلة النهائية إلى التخلص من الفضلات من مجرى الدم عبر جهاز (غسيل الكلى) أو من خلال إجراء لتنقية الدم (غسيل الكلى الصفاقي) أو عن طريق زراعة الكلى.
وتكون زراعة الكلى عادةً العلاج المفضل للفشل الكلوي بدلاً من إجراء غسيل الكلى طوال العمر.
تقدم عمليات زراعة الكلى من متبرع حي العديد من الفوائد للمتلقي، مثل التعرض لمضاعفات أقل وبقاء الأعضاء المُتبرع بها لفترة أطول مقارنةً بعمليات زراعة الكلى من متبرع متوفى.
وقد زادت عمليات استئصال الكلية من متبرع بهدف التبرع بالكلية من متبرع حي في السنوات الأخيرة مع زيادة عدد المنتظرين لزراعة كلية. والطلب على كلى المتبرعين يفوق بكثير المتاح من كلى المتبرعين المتوفين، وهذا يجعل زراعة الكلية من متبرع حي خيارًا مفضلًا للأشخاص الذين يحتاجون إلى زراعة كلية.
أنواع التبرع بالكلى من متبرع على قيد الحياة
التبرع المقترن المزدوج

التبرع المقترن المزدوج
يلجأ الأطباء إلى برنامج يسمى "تبرُّع الأعضاء التبادلي" عند غياب التوافق الطبي بين المتبرِّع الحي والمريض المستقبِل لعملية الزراعة. حينها يمكن أن يَجري التبادل مع ثنائي آخر، شريطة أن يكون هناك توافق بين المتبرِّع من كل ثنائي والمريض المستقبِل من الثنائي الآخر. وإذا وافق كل من المتبرِّع والمريض المستقبِل، فقد يفكر فريق الرعاية الصحية في إجراء عملية تبرع تبادلي.
تسلسل التبرع بالأعضاء للمتبرعين الأحياء
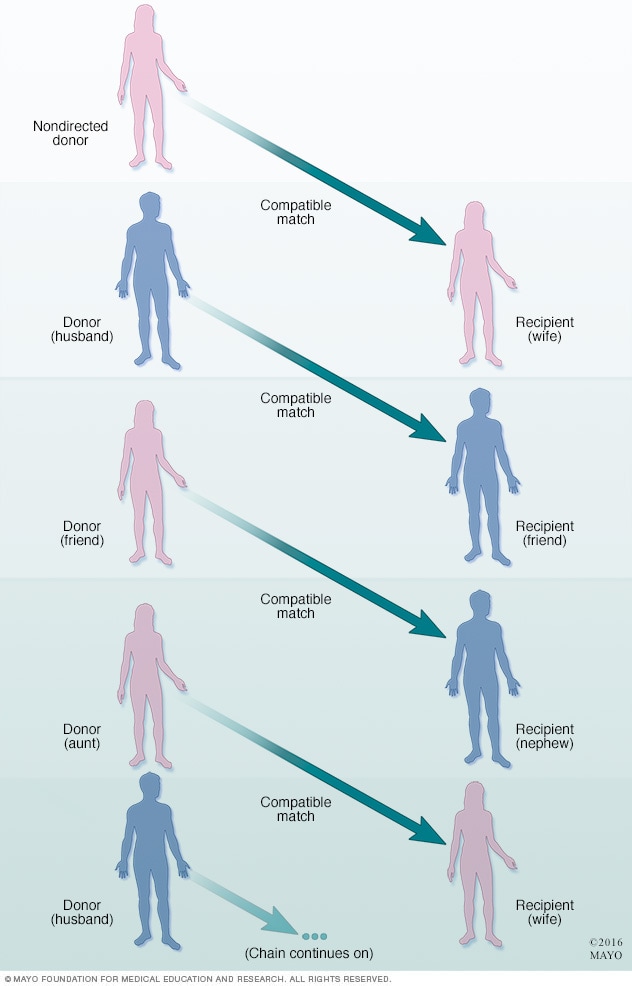
تسلسل التبرع بالأعضاء للمتبرعين الأحياء
قد يُربط أكثر من زوج من المتبرعين الأحياء والمتلقين غير المتوافقين بمتبرع حي غير موجَّه لتشكيل سلسلة تبرع للحصول على أعضاء متوافقة.
يمكنك اختيار التبرع بالكلى بواحدة من الطريقتين الآتيتين:
- التبرع الموجه، الذي تقوم فيه بذكر اسم مستلم معين متلقٍ للعضو المزروع. وهذا هو النوع الأكثر شيوعًا للتبرع بالأعضاء من متبرعين أحياء.
- التبرع غير الموجه، المعروف أيضًا باسم التبرع السامري الصالح أو المتبرع الإيثاري، الذي لا تحدد فيه اسم المتلقي للعضو المتبرَّع به. تعتمد المطابقة على الحاجة الطبية والتوافق.
في عملية التبرع الموجه، إذا كانت فصيلة دمك غير متوافقة أو لم تحقق تطابقًا مناسبًا مع فصيلة دم المتلقي المقصود، فقد يكون التبرع التبادلي بالأعضاء أو برامج سلسلة التبرع من الخيارات المتاحة.
- التبرع التبادلي بالأعضاء. وفيها يُجري زوجان أو أكثر من الأزواج المتلقين للأعضاء مبادلة مع المتبرعين حتى يحصل كل متلقٍ على عضو متوافق مع فصيلة دمه. وقد يشارك أيضًا متبرع حي غير موجه في التبرع التبادلي بالأعضاء للمساعدة على مطابقة الأزواج غير المتوافقين.
- سلسلة التبرع. قد يُربط أكثر من زوج من المتلقين والمتبرعين الأحياء غير المتوافقين بمتبرع حي غير موجه لتشكيل سلسلة تبرعات من أجل الحصول على أعضاء متوافقة. وفي هذا السيناريو، يستفيد العديد من المتلقين من متبرع حي واحد غير مُوجَّه.
المخاطر
ترتبط المخاطر المتعلقة بعملية استئصال كلية المتبرع بالعملية الجراحية نفسها، ووظيفة العضو المتبقي، والنواحي النفسية المعنية بالتبرع بعضو.
وبالنسبة إلى متلقي الكلية، تكون مخاطر عملية زرع الأعضاء منخفضة عادةً لأنها تهدف إلى إنقاذ حياة المتلقي. ولكن يمكن أن تُعرِّض جراحة التبرع بالكلية شخصًا يتمتع بصحة جيدة لخطر الخضوع لعملية جراحية كبيرة غير ضرورية والتعافي منها.
وتتضمن المخاطر الفورية المتعلقة بجراحة استئصال الكلية من متبرع:
- الشعور بألم
- والإصابة بعَدوى
- والفتق
- والنزيف والجلطات الدموية
- ومضاعفات الجرح، والموت (في بعض الحالات النادرة)
عملية زرع الكلى من متبرع حي هي أكثر نوع من بين أنواع زراعة الأعضاء من متبرعين أحياء أُجريت دراسات حوله، وتمتد معلومات المتابعة لهذا النوع من العمليات لأكثر من 50 عامًا. وبصفة عامة، تشير الدراسات إلى أن متوسط العمر المتوقع للذين تبرعوا بالكلى هو ذاته بالنسبة للأشخاص المماثلين لهم الذين لم يتبرعوا بالكلى.
وتشير بعض الدراسات إلى أن المتبرعين بالكلى الأحياء قد يكونون عرضة لخطر الإصابة بالفشل الكلوي في المستقبل بدرجة أعلى قليلًا مقارنة بمتوسط خطر الإصابة بالفشل الكلوي لدى بقية الأشخاص. ومع ذلك، يظل خطر الإصابة بالفشل الكلوي بعد استئصال الكلى من المتبرع منخفضًا.
هناك مخاطر معينة وطويلة الأمد مرتبطة بالتبرع بالكلية من متبرع على قيد الحياة وتشمل ارتفاع ضغط الدم، وارتفاع مستويات البروتين في البول (البيلة البروتينية).
كما قد يُسبَّب التبرع بالكلية أو غيرها من الأعضاء الإصابة بمشكلات في الصحة العقلية، مثل الشعور بأعراض القلق والاكتئاب. وقد تفشل الكلية المُتبرَّع بها في ملاءمة المتلقي، وتسبِّب شعور المتبرع بالندم أو الغضب أو الاستياء.
وبصفة عامة، يُقيِّم معظم المتبرعين بالأعضاء الأحياء تجربتهم على أنها إيجابية.
ولتقليل المخاطر المحتملة المرتبطة باستئصال الكلية من متبرع، ستخضع للتقييم وفحوصات مكثَّفة لضمان أنك مؤهل للتبرع.
كيف تستعد
اتخاذ قرار مستنير
يمثل اتخاذ قرار التبرع بالكلية أمرًا شخصيًا يستحق التفكير بعناية والنظر في مخاطره الشديدة والفوائد التي تعود منه. ناقش قرارك مع أصدقائك وعائلتك والأشخاص الذين تثق في نصائحهم.
وينبغي ألا تشعر بضغط يدفعك للتبرع، ويمكنك تغيير رأيك في أي وقت.
تطالب مراكز خدمات Medicare وMedicaid وشبكة حيازة الأعضاء وزراعتها بأن توفر مراكز زراعة الأعضاء من متبرعين أحياء شخصًا مستقلاً داعمًا للمتبرع من أجل حماية عملية الموافقة المستنيرة. وغالبًا ما يكون هذا الشخص الداعم اختصاصيًا اجتماعيًا أو استشاريًا من الأشخاص الذين يمكنهم مساعدتك في التحدث عن مشاعرك والإجابة عن أسئلتك.
تشمل المعايير العامة للتبرع بالكلى:
- بلوغ عمر 18 عامًا أو أكبر
- التمتُّع بصحة عامة جيدة
- عمل الكليتين بكفاءة
- الاستعداد للتبرُّع
- عدم وجود تاريخ من الإصابة بارتفاع ضغط الدم أو مرض الكلى أو السكري أو أنواع سرطان محدَّدة أو وجود عوامل الخطر الرئيسية لمرض القلب
- استكمال تقييم جسدي ونفسي شامل في مركز زراعة الأعضاء
في حالة استيفائك لشروط المتبرع الحي، يلتزم مركز الزراعة بإعلامك بجميع جوانب زراعة الأعضاء والنتائج المحتملة ويحصلون على موافقتك المستنيرة على الإجراء.
اختيار مركز زراعة الأعضاء
قد يوصي طبيبك أو طبيب الشخص متلقي الكلية من متبرع حي بمركز زراعة لإجراء استئصال الكلية للتبرع.
ويحق للمريض أن يختار المركز بنفسه أو المركز المُدرج ضمن قائمة شركة التأمين المشترك بها التي تضم مقدمي الخدمة المفضَّلين.
عند التفكير في مركز لزراعة الأعضاء، قد تحتاج إلى:
- التعرّف على عدد عمليات الزرع التي يجريها المركز سنويًّا وأنواعها
- الاستفسار عن معدلات المركز من حيث بقاء المتبرّع والمتلقي على قيد الحياة
- مقارنة إحصائيات المركز باستخدام قاعدة البيانات التي يحتفظ بها السجل العلمي لمتلقي الأعضاء المزروعة
- تقييم التزام المركز بمواكبة أحدث تقنيات وتكنولوجيا زراعة الأعضاء، مما يعكس مدى تطور البرنامج
- التفكير في الخدمات الإضافية التي يقدمها مركز زراعة الأعضاء، مثل مجموعات الدعم، وترتيبات الانتقال والإحالة إلى جهات أخرى
- التعرّف على ما إذا كان مركز زراعة الأعضاء يشارك في برامج التبرع التبادلي بالأعضاء أو سلاسل التبرع بالأعضاء
ما يمكنك توقعه
قبل الإجراء
بمجرد خضوعك لفحص المتبرع بالعضو الحي والتقييم وعملية الموافقة المستنيرة، يُحدَّد موعد عملية استئصال كلية المتبرع في اليوم نفسه الذي يشهد جراحة الزراعة عند المتلقي. وغالبًا ما يجري الجراحون مع فرق طبية منفصلة جراحة استئصال الكلية من المتبرع وجراحة الزراعة، ولكنهم يعملون معًا عن كثب.
وستحصل على تعليمات بشأن ما ينبغي فعله في اليوم السابق لجراحة التبرع بالكلية ويوم تنفيذ الجراحة أيضًا. دوّن ملاحظات لأيّ استفسارات قد تكون لديك، مثل ما يلي:
- متى يلزم بدء الصوم؟
- هل يمكن تناول الأدوية التي تُصرف بوصفة طبية؟
- إذا كان ذلك ممكنًا، فمتى تُؤخذ الجرعة قبل الجراحة؟
- ما الأدوية التي تتوفر دون وصفة طبية، والتي يجب تجنُّبها؟
- متى يلزم الوصول إلى المستشفى؟
أثناء الإجراء
حالات استئصال كلية المتبرع
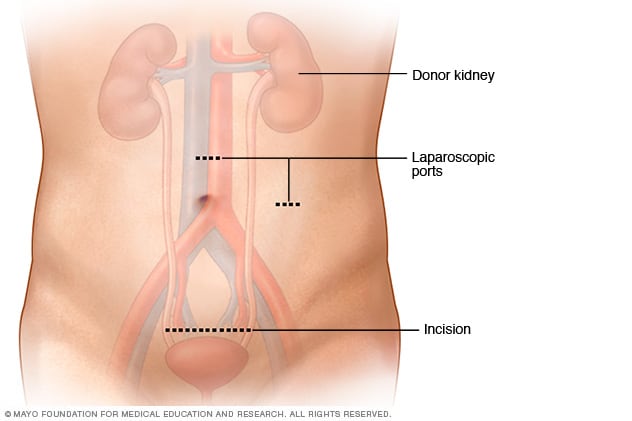
حالات استئصال كلية المتبرع
خلال عملية استئصال كلى بالمنظار من متبرع على قيد الحياة، يتم إجراء شقين أو ثلاثة شقوق صغيرة للغاية (منافذ) بحجم يتراوح بين 5 و12 مليمترًا لإدخال المنظار. يتم إجراء شق أكبر قليلاً بحجم يتراوح بين 5 و7 سنتيمترات أعلى السرة أو أسفلها لإزالة الكلى. قد يتم إجراء شق الإزالة عموديًا أو أفقيًا اعتمادًا على حالتك.
استئصال كلى بالمنظار من متبرع على قيد الحياة
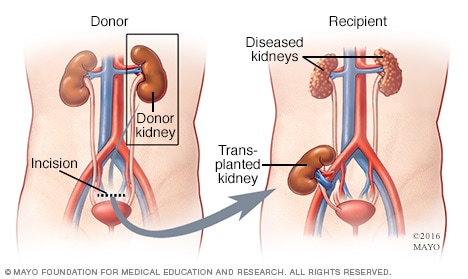
استئصال كلى بالمنظار من متبرع على قيد الحياة
في استئصال كلى بالمنظار من متبرع على قيد الحياة، يستخدم الجراح كاميرا خاصة تسمى بمنظار البطن لعرض الأعضاء الداخلية وتوجيه الإجراء لتقليل التندب وتقصير فترة التعافي. تتم إزالة كلى المتبرع من خلال إجراء شق صغير أسفل سرته وتُزرع في شخص متلقٍ.
يُستخدَم التخدير العام في عملية استئصال كلية المُتبرِّع. وهذا يعني أنك ستكون نائمًا خلال الإجراء الذي يستمر عادةً من ساعتين إلى ثلاث ساعات. سيراقب الفريق الجراحي سرعة القلب وضغط الدم ومستوى الأكسجين في الدم أثناء الإجراء.
يلجأ الجراحون غالبًا إلى إجراء جراحة طفيفة التوغل لاستئصال كلية المُتبرِّع الحي (استئصال الكلية التنظيري) في زراعة الكلى. إذ يتميز استئصال الكلية التنظيري بالتعرض لتندب أقل وألم أخف ووقت تعافٍ أقصر مقارنةً بالجراحة المفتوحة لاستئصال الكلية (استئصال الكلية المفتوح).
في استئصال الكلية التنظيري، يُجري الجراح عادةً شقين أو ثلاثة شقوق صغيرة في البطن. وتُستخدَم هذه الشقوق الصغيرة كمداخل (منافذ) لإدخال أدوات جراحية تعتمد على الألياف البصرية. ويُجري شقًا أكبر بقليل لاستئصال الكلية من المُتبرِّع. وتتضمن الأدوات الجراحية سكينًا صغيرًا ومشابك وكاميرا خاصة يُطلَق عليها اسم المنظار تُستخدَم لعرض الأعضاء الداخلية وتوجيه الجرَّاح خلال الإجراء.
وفي حالة الجراحة المفتوحة لاستئصال الكلية، يجري الجراح شقًا على جانب الصدر وأعلى البطن بطول من 5 إلى 7 بوصات (من 13 إلى 18 سم). وتُستخدَم غالبًا أداة جراحية تُعرف باسم المِبعاد لتفرقة الأضلاع من أجل الوصول إلى كلية المُتبرِّع.
بعد الإجراء
بعد استئصال الكلية للتبرع بها، ستبقى على الأرجح في المستشفى لمدة يوم أو يومين.
بالإضافة إلى ذلك، يمكنك توقع الأمور الآتية:
-
الرعاية بعد الجراحة. إذا كنت تعيش بعيدًا عن مركز زراعة الأعضاء، فمن المحتمل أن يوصي الأطباء بالبقاء بالقرب من المركز لبضعة أيام بعد مغادرة المستشفى حتى يتمكنوا من مراقبة صحتك ووظائف الكلية المتبقية.
وستحتاج على الأرجح إلى العودة إلى مركز زراعة الأعضاء من أجل الرعاية التفقدية وإجراء الاختبارات والمراقبة عدة مرات بعد الجراحة. إذ يُطلب من مراكز زراعة الأعضاء تقديم بيانات المتابعة بعد ستة أشهر و12 شهرًا و24 شهرًا من التبرع. وقد يُجري لك مزود الرعاية الأولية اختبارات معملية بعد عام أو عامين من إجراء جراحة الكلى ويرسل المعلومات إلى مركز زراعة الأعضاء. ويوصى بإجراء زيارات منتظمة مستمرة إلى طبيبك كل عام على الأقل.
- التعافي. اعتمادًا على صحتك العامة، سينصحك الأطباء نصائح محددة حول كيفية الاعتناء بنفسك وتقليل مخاطر حدوث مضاعفات أثناء مرحلة التعافي. ويمكن أن تشمل هذه النصائح عدم الجلوس أو الاستلقاء في الفراش لفترات طويلة من الوقت، وعدم قيادة السيارة لمدة تتراوح بين أسبوع وأسبوعين، وعدم رفع الأغراض الأثقل من 10 أرطال (4.5 كيلوغرامات) لمدة شهر، والعناية بالجرح، وكيفية التعامل مع الألم، والعودة إلى نظامك الغذائي الطبيعي.
- العودة إلى الأنشطة الطبيعية. بعد التبرع بالكلى، يتمكن معظم الأشخاص من العودة إلى ممارسة أنشطتهم اليومية الطبيعية بعد فترة تتراوح بين أسبوعين وأربعة أسابيع. وقد يُنصح بتجنب الرياضات التي يحدث فيها احتكاك جسدي أو الأنشطة الشاقة الأخرى التي قد تسبب تضرر الكلى.
-
الحمل. لا يؤثر التبرع بالكلى عادةً على القدرة على الحمل أو إكمال الحمل والولادة بشكل آمن. وتشير بعض الدراسات إلى أن المتبرعات بالكلى قد يزيد لديهن خطر التعرض لمضاعفات الحمل بنسبة ضئيلة، مثل السكري الحملي وفرط ضغط الدم الناجم عن الحمل ومقدمات الارتعاج ووجود البروتين في البول.
لذا يوصى عادةً أن تنتظر النساء ستة أشهر على الأقل بعد التبرع بالكلى قبل محاولة الحمل. ناقشي خطط الحمل مع طبيبك.
التأقلم والدعم
إن اتخاذ القرار بالتبرع بالكلية هو أمر شخصي للغاية يستحق التفكير بعناية ووضع كلٍّ من المخاطر البالغة والمزايا في الاعتبار. قد يكون التواصل مع أصدقائك أو عائلتك أو المستشارين الموثوق بهم أو رجال الدين أو الأشخاص الآخرين الذين مروا بهذه العملية مفيدًا.
كما يستطيع فريق الزرع مساعدتك عن طريق تزويدك بالموارد المفيدة ووسائل التأقلم مع فكرة التبرع بالكلى وعملية استئصال الكلية المراد التبرع بها، ومن ضمن هذه الوسائل:
- الانضمام إلى مجموعة دعم للمتبرعين بالأعضاء. يمكن للحديث مع الآخرين الذين يشاركونك تجربتك أن يخفف من مخاوفك وقلقك.
- مشاركة تجاربك على وسائل التواصل الاجتماعي. قد يساعدك التفاعل مع الآخرين الذين لديهم تجربة مُماثلة في التكيّف مع وضعك الجديد.
- ثقّف نفسك. ابحث قدر المُستطاع عن معلومات متعلقة بالإجراء الطبي الذي ستجريه، واطرح أسئلة عن الأشياء التي لا تفهمها. المعرفة قوة وتمكين.
النظام الغذائي والتغذية
ينبغي أن تكون قادرًا على العودة إلى نظامك الغذائي الطبيعي بعد وقت قصير من التبرع بالكلى. ولن تكون لديك على الأرجح أي قيود غذائية محددة تتعلق بالعملية ما لم تكن مصابًا بمشكلات صحية أخرى.
ويضم فريق الزراعة اختصاصي نُظم غذائية يمكنه مناقشة احتياجاتك وأسئلتك الخاصة بالنظام الغذائي.
ممارسة الرياضة
الحفاظ على نمط حياة صحي من خلال اتباع نظام غذائي صحي وممارسة الرياضة أمر مهم للمتبرعين بالكلى الأحياء تمامًا كأهميته لأي شخص آخر.
وعادةً ما تكون قادرًا على العودة إلى مستوى نشاطك البدني الطبيعي في غضون بضعة أسابيع أو أشهر بعد إجراء جراحة التبرع بالعضو. ومن المهم التحدث إلى طبيبك قبل بدء أي نشاط بدني جديد. ويمكن لفريق زراعة الأعضاء مناقشتك في أهداف نشاطك البدني واحتياجاتك الفردية.
إذ يوصي بعض الأطباء بأن يحرص المتبرعون بالكلى الأحياء على حماية الكلية المتبقية من خلال تجنب الألعاب الرياضية التي تتضمن احتكاكًا جسديًا، مثل كرة القدم والملاكمة والهوكي وكرة القدم الأمريكية والفنون القتالية والمصارعة، وقد ينصحون أيضًا بارتداء ألبسة واقية مثل السترات المبطنة تحت الملابس من أجل حماية الكلية من الإصابة خلال ممارسة الرياضة.