诊断
盆腔检查
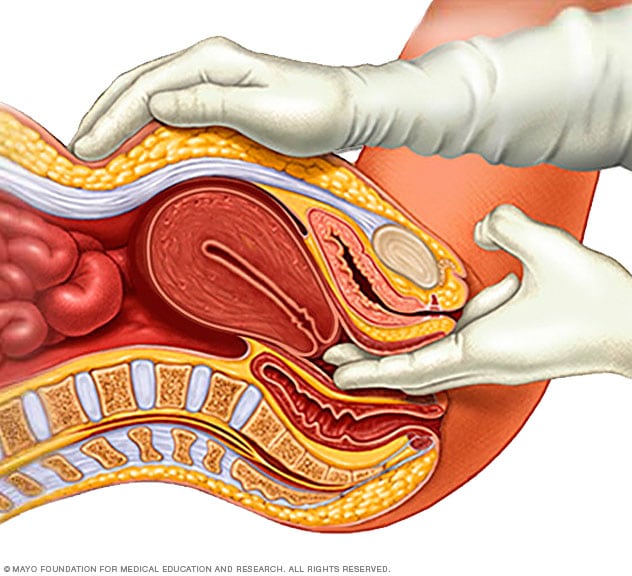
盆腔检查
在盆腔检查时,医生会将两根戴着手套的手指插入阴道中。医生会在按压腹部的同时检查子宫、卵巢及其他器官。
子宫肌瘤通常是在常规盆腔检查中偶然发现的。您的医生可能感觉到子宫形状的不规则变化,这表明存在子宫肌瘤。
如果您有子宫肌瘤的症状,可能需要以下检查:
其他影像学检查
宫腔造影
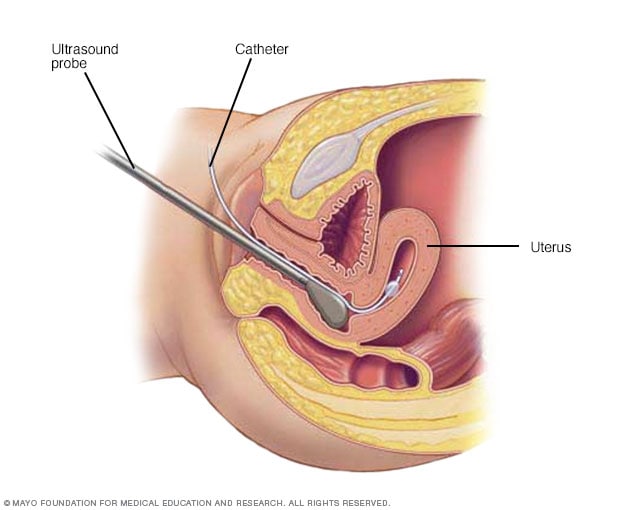
宫腔造影
在宫腔造影过程中,医生会将一根细软管(导管)置入您的子宫中,通过这根软管将盐水(生理盐水)注入子宫的中空部分,然后由超声波探头将子宫内部的图像传输到附近的监视器。
子宫输卵管造影术
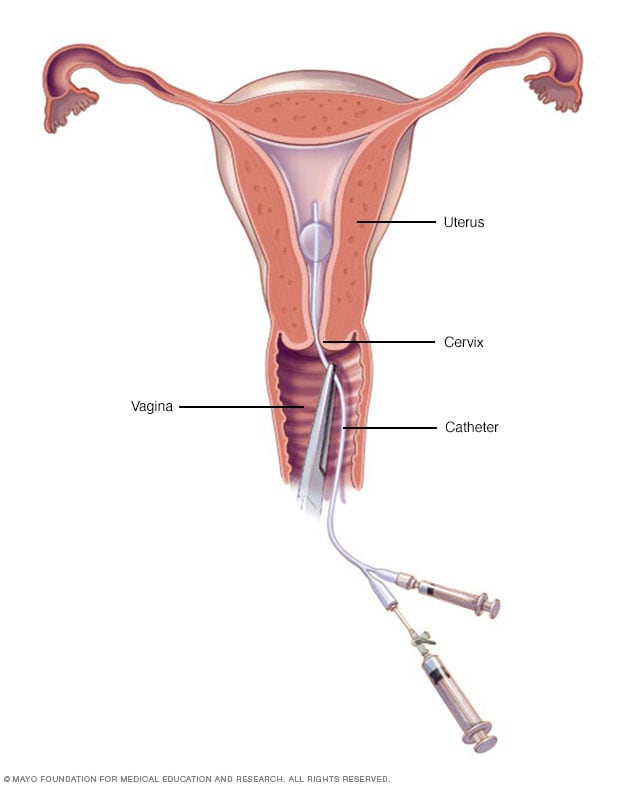
子宫输卵管造影术
医生或技术人员会将一根纤细的导管插入您的宫颈内。它释放出一种液体对比剂流入子宫。染料可以勾画出子宫腔和输卵管的轮廓,并使其在 X 线图像上清晰显示。
子宫镜检查

子宫镜检查
在宫腔镜检查过程中,会使用一台纤细且发光的仪器查看子宫内部的视图。这种仪器也被称为宫腔镜。
如果超声检查无法提供足够的信息,则可能需要接受其他影像学检查,例如:
- 磁共振成像(MRI)。这项检查可以更详细地显示子宫肌瘤的大小和位置。此外,该检查还可以识别不同类型的肿瘤并帮助确定治疗方案。大多数情况下,使用 MRI 来检查子宫较大的人群或接近绝经,即围绝经期的人群。
- 宫腔造影。宫腔造影术使用无菌的含盐水(即生理盐水)来扩大子宫内的空间(即子宫腔)。如果您在试图怀孕或您的经期出血过多,这样可以更容易地获得黏膜下子宫肌瘤和子宫内膜的影像。宫腔造影的另一个名称是生理盐水灌注超声波图。
- 子宫输卵管造影术。子宫输卵管造影术使用造影剂在 X 线图像上突出显示子宫腔和输卵管。如果担心引发不孕不育症,则医生可能会推荐这种检查。该检查可以帮助确定您的输卵管是开放还是阻塞的,并且可以显示一些黏膜下子宫肌瘤。
- 宫腔镜检查。在这项检查中,医生会将一个带照明的小内镜(宫腔镜)从子宫颈插入子宫内。然后将生理盐水注入子宫内。这样可以扩大子宫腔,让您的医生能够检查子宫壁和输卵管的开口。
治疗
子宫肌瘤的治疗没有单一的最佳方法,但有许多治疗选择。如有症状,请与医护团队讨论缓解症状的方法。
观察等待
许多子宫肌瘤患者没有症状,或者只有轻微不适但可以忍受的症状。如果您属于这种情况,观察等待可能是最好的选择。
子宫肌瘤不是癌症,很少影响妊娠。它们通常生长缓慢或者根本不生长,而且在绝经后生殖激素水平下降时,往往会萎缩。
药物
子宫肌瘤治疗药物可作用于调节月经周期的激素,从而治疗月经出血过多和骨盆压力等症状。它们不能消除肌瘤,但可以使其缩小。药物包括:
-
促性腺激素释放激素(GnRH)激动剂。此类药物通过阻断雌激素和孕酮的产生来治疗子宫肌瘤,使您进入暂时的绝经期状态。结果是月经停止,子宫肌瘤缩小,贫血也往往会好转。
GnRH 激动剂包括亮丙瑞林(Lupron Depot、Eligard 等)、戈舍瑞林(Zoladex)和曲普瑞林(Trelstar、Triptodur Kit)。
许多人在使用 GnRH 激动剂时会出现潮热。往往,这些药物使用不超过六个月。因为停止用药后症状会复发,且长期使用会导致骨量丢失。有时,GnRH 激动剂会与低剂量雌激素或孕激素一起服用。您可能听说过这被称为反加疗法。它可以缓解副作用,并可能将您服用 GnRH 激动剂的时间延长至 12 个月。
在计划手术前,医生可能会给您开一种 GnRH 激动剂使肌瘤尺寸缩小,或者帮助您过渡到绝经期。
-
促性腺激素释放激素(GnRH)拮抗剂。该类药物可以治疗尚未绝经的子宫肌瘤患者的月经出血过多,但并不能缩小肌瘤。GnRH 拮抗剂可以使用长达两年。与反加疗法同时使用,可以减轻潮热和骨量丢失等副作用。有时,这些药物中包含了低剂量的雌激素或孕激素。
GnRH 拮抗剂包括艾拉戈克(Oriahnn)和瑞卢戈利 (Myfembree)。
- 释放孕激素的宫内节育器(IUD),释放孕激素的 IUD 可以缓解子宫肌瘤引起的大出血。该宫内节育器只能缓解症状,它不会使肌瘤缩小或消失,但可以避孕。
- 氨甲环酸(Lysteda、Cyklokapron)。服用该非激素类药物可以缓解月经过多。只有在出血严重时才使用。
-
其他药物。医生可能会建议其他药物。例如,低剂量的口服避孕药有助于控制月经出血,但并不能缩小肌瘤。
非甾体抗炎药(NSAID)可能有助于缓解与子宫肌瘤有关的疼痛,但不能减少其引起的出血。NSAID 不是激素类药物。例如,布洛芬(Advil、Motrin IB 等)和萘普生钠(Aleve)。如果您月经出血过多和贫血,医生也可能建议您服用维生素和铁剂。
无创手术
聚焦超声手术
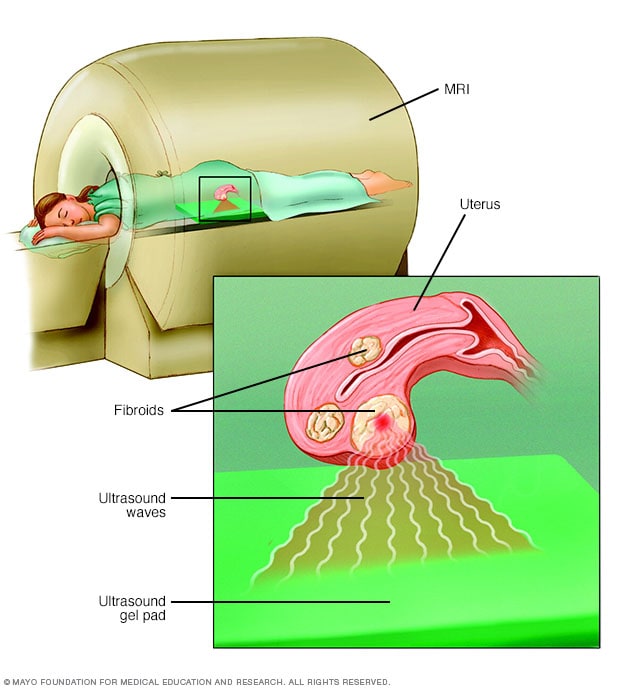
聚焦超声手术
在聚焦超声手术中,高频高能声波可用于定位和破坏子宫肌瘤。执行这项医疗程序时,患者身处 MRI 扫描仪内。该设备可以让医生查看您的子宫、定位任何肌瘤并破坏肌瘤组织,无需任何切口。
无创疗法无需开刀,也不涉及将工具放入体内。治疗子宫肌瘤的 MRI 引导的聚焦超声手术(FUS)如下:
- 无创疗法可以保留子宫。在门诊即可完成,术后无需住院。
- 在您身处配备高能超声设备的 MRI 扫描仪内进行。这些图像可以给医生提供子宫肌瘤的精确位置。当定位到肌瘤时,超声设备将声波聚焦至子宫肌瘤,加热并破坏小面积的肌瘤组织。
- 属于较新型技术,因此研究人员正在进一步了解其长期安全性和有效性。但迄今为止,收集到的数据显示,FUS 对治疗子宫肌瘤安全有效。然而,FUS 可能无法像子宫动脉栓塞术这种创伤性操作那样显著改善症状。
微创手术
子宫动脉栓塞术
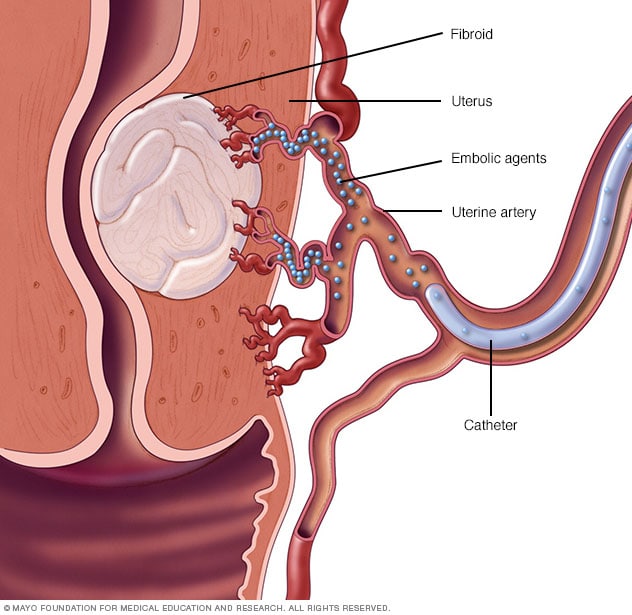
子宫动脉栓塞术
将小颗粒(栓塞剂)通过一根小导管注入子宫动脉。栓塞剂随后流入子宫肌瘤,并滞留在供养子宫肌瘤的动脉中,切断血流,饿死肿瘤。
腹腔镜射频消融术
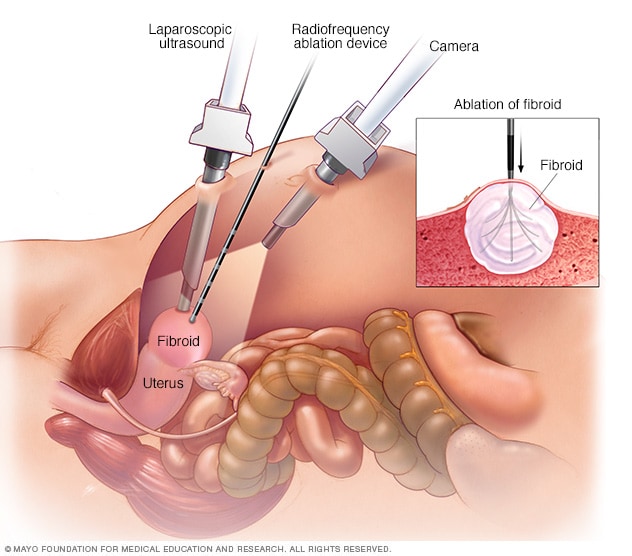
腹腔镜射频消融术
进行腹腔镜射频消融术时,医生使用两种特殊的仪器观察腹部内部。一种是放置在子宫上方的腹腔镜摄像头。另一种是直接放置在子宫上方的腹腔镜超声探头。使用这两种仪器可为医生提供子宫肌瘤的两种视图。因此可以进行比仅使用一种视图更彻底的治疗。确定了子宫肌瘤的位置后,医生会使用另一个纤薄装置将几根小针头插入到肌瘤中。这些小针头可加热,从而破坏子宫肌瘤组织。
有些医疗程序不使用切口或小切口。与传统的开放手术相比,这些医疗程序所需的恢复时间更短且产生的并发症更少。子宫肌瘤的微创治疗方法包括:
-
子宫动脉栓塞术。将小颗粒(栓塞剂)注射到为子宫供血的动脉中。这些颗粒切断流向子宫肌瘤的血流,使其缩小并死亡。
这种技术可以有效地缩小子宫肌瘤,并缓解它们导致的症状。如果向卵巢或其他器官的供血减少,可能会出现并发症。但研究表明,其并发症与子宫肌瘤的外科治疗方式类似。且输血风险显著降低。
-
射频消融术。这个手术通过射频能量破坏子宫肌瘤,并缩小它们的供血血管。这可以通过胃部区域的小切口来完成(腹腔镜手术)。该手术也可以通过阴道完成(经阴道手术),或通过宫颈完成(经宫颈手术)。
进行腹腔镜射频消融术时,医生在腹部开两个小切口。通过该切口插入末端带有摄像头的细小显像设备(腹腔镜)。利用腹腔镜摄像头和腹腔镜超声波工具,医生给需要治疗的子宫肌瘤定位。
发现子宫肌瘤后,医生会使用专业设备把多个小针头置入肌瘤。这些针头可加热肌瘤组织,将其破坏。遭到破坏的子宫肌瘤立即发生变化。例如,会从高尔夫球那样硬变成棉花糖那样软。在接下来的 3 到 12 个月中,肌瘤持续缩小,相关症状也得到改善。
腹腔镜射频消融术也称为 Acessa 手术或 Lap-RFA。由于无需切除子宫组织,因此医生可考虑使用 Lap-RFA 这一侵入性较小的方法替代子宫切除和子宫肌瘤切除术。大多数接受手术的患者在经过几天后即可回归正常活动。
经宫颈(通过宫颈)执行的射频消融术称为 Sonata。该手术也使用超声波引导来进行肌瘤定位。
-
腹腔镜或机器人子宫肌瘤切除术。在子宫肌瘤切除术中,外科医生会切除肌瘤,但仍然保留子宫。
如果肌瘤数量较少,您和医生可以选择腹腔镜手术。利用细长的器械通过小切口插入腹部,以从子宫切除肌瘤。
有时在腹腔镜手术中会采用机器人系统。医生使用连接到其中一个仪器的小型摄像头在监视器上查看您的胃部区域。机器人子宫肌瘤切除术为外科医生提供了子宫的 3D 放大视图。这可以使手术比使用其他一些技术更精确。
较大的肌瘤可以通过小切口切除,方法是用切割组织的器械将其打碎成块。这称为分碎术。该手术可以在手术囊内进行,以降低医生预料之外的任何癌细胞的传播风险。或者在不进行分碎术的情况下通过延长切口来去除肌瘤。
- 宫腔镜下子宫肌瘤切除术。如果子宫肌瘤处于子宫内部(黏膜下肌瘤),可以选择此手术。外科医生利用通过阴道和宫颈插入子宫的器械,切除肌瘤。
-
子宫内膜消融。该手术可以减少月经过多的情况。一种插入子宫的器械释放热量、微波能量、热水、低温或电流。这样可以破坏子宫内部的组织。
做过子宫内膜消融的患者不太可能怀孕。但是仍需采取生育控制,防止在输卵管中发生受孕(异位妊娠)。如果不进行治疗,生长中的组织可能会导致危及生命的出血。
接受任何不切除子宫的医疗程序之后,都有可能长出新的肌瘤并引发症状。
传统手术
使用较大切口的传统开放式手术方案包括:
-
腹部子宫肌瘤切除术。这类手术通过在胃部区域(腹部)行较大切口去除肌瘤。如果您有多个子宫肌瘤,或是特别大或位置特别深的肌瘤,医生可能建议采用该手术。
很多患者认为,子宫切除是唯一的选项,但实际上也可以接受腹部子宫肌瘤切除术。不过,手术后形成的瘢痕会影响未来的生育能力。
-
子宫切除。这项手术会切除子宫。该手术一直是唯一经证实可治疗子宫肌瘤的永久性解决方法。
子宫切除会导致彻底失去生育能力。如果您选择将卵巢也切除,这会导致绝经。因而还需要决定是否接受激素替代疗法。其药物可缓解潮热等绝经副作用。大多数子宫肌瘤患者或许能够选择保留卵巢。
子宫肌瘤切除术中的分碎术
分碎术是将子宫肌瘤分解成小块的手术。如果在子宫肌瘤切除术期间对术前没有发现的癌性肿瘤进行了分碎,则有可能增加癌症扩散的风险。以下方法可以降低风险:
- 手术团队在术前对患者进行风险因素评估。
- 将子宫肌瘤装入手术袋中进行分碎。
- 扩大切口,在不做分碎的情况下切除大的子宫肌瘤。
所有的子宫肌瘤切除术都有切入此前未被发现的癌性肿瘤的风险,但是,尚未到达绝经期的较年轻女性患未确诊癌症的风险通常低于 50 岁以上的女性。
此外,比起使用微创手术而造成子宫肌瘤中的未确诊癌症出现扩散,进行开放手术并出现并发症的情况更为常见。如果您的医生计划使用分碎术,在治疗前请医生解释该项手术的风险。
美国食品药品管理局(FDA)建议,对于通过子宫肌瘤切除术或子宫切除术切除子宫肌瘤的大多数女性,不要使用分碎器。FDA 建议避免对即将绝经或已经绝经的女性使用电动分碎器。处于绝经期或即将进入绝经期的女性患癌症的风险更高,而且,不再考虑怀孕者还有其他治疗子宫肌瘤的方案。
如果您在备孕或可能想要孩子
接受子宫切除术或子宫内膜消融术后,您将无法怀孕。此外,如果您想尽可能保留生育能力,子宫动脉栓塞术和射频消融术可能也并非最佳选择。
如果您想保留怀孕能力,请与您的医生讨论这些手术的风险和益处。如果您正在积极尝试怀孕,请在决定子宫肌瘤治疗方案之前进行完整的生育能力评估。
如果需要治疗子宫肌瘤而您又想保留生育能力,子宫肌瘤切除术通常是首选的治疗方案。但是,所有的治疗都有风险和益处。请咨询医生。
新发子宫肌瘤的风险
除了子宫切除术外,在其他手术中,医生未能检测到的—微小肿瘤(种子瘤)有一天—可能会长大,引起需要治疗的症状。通常,这被称为复发率。也可能形成新的子宫肌瘤,这些可能需要治疗。
此外,有些手术可能只治疗当时存在的部分子宫肌瘤。这些手术包括腹腔镜下子宫肌瘤切除术或机器人子宫肌瘤切除术、射频消融术和 MRI 引导下聚焦超声手术(FUS)。
临床试验
探索 Mayo Clinic 的研究 测试新的治疗、干预与检查方法,旨在预防、检测、治疗或控制这种疾病。
替代医学
有些网站和养生保健书籍介绍了子宫肌瘤的替代疗法,包括特定的饮食建议、磁疗法、黑升麻、草药制剂或顺势疗法。到目前为止,没有科学证据表明这些疗法中的任何一种有帮助。
一些小规模研究表明,如果与子宫肌瘤的主要治疗方案联合使用,针刺疗法可能有所帮助。针灸时,针灸师会将非常细的针插入身体特定部位。
准备您的预约
您可能要首先约诊初级保健医生或妇科医生。由于就诊时间有限,所以最好提前做足准备。
您可以做什么
- 请列出您的任何症状。包含您所有的症状,即使是与您就诊的原因无关的症状。
- 列出您服用的药物、草药和维生素补充剂。。包含您服用药物量(剂量)和频率。
- 如果可能的话,请一位家人或好朋友陪同就诊。。在就诊期间,您可能会得到很多信息,很难记住所有信息。
- 随身携带笔记本或电子设备。在就诊期间,用它记录重要信息。
- 请准备一份要咨询的问题清单。请先列出最重要的问题,以确保涵盖这些要点。
对于子宫肌瘤,要咨询的一些基本问题包括:
- 我有多少个肌瘤?这些肌瘤有多大,在哪里?
- 有什么药物可以治疗子宫肌瘤或我的症状?
- 服用药物预期会有什么副作用?
- 您会在哪些情况下建议做手术?
- 手术前后我需要服用多久药物?
- 子宫肌瘤是否会影响我的妊娠能力?
- 治疗子宫肌瘤是否可以提高我的生育能力?
确保您明白医生告诉您的一切。不要犹豫,随时让您的医生重复信息或询问后续问题。
医生可能做些什么
医生可能会询问以下一些问题:
- 这些症状多久出现一次?
- 您的症状持续多长时间了?
- 症状的疼痛程度如何?
- 您的症状是否似乎与月经周期有关联?
- 是否有任何因素会改善您的症状?
- 在什么情况下症状会加重?
- 是否有子宫肌瘤家族史?
Jan. 05, 2024