概述
桥本病是一种影响甲状腺的自身免疫性疾病。甲状腺是蝴蝶状腺体,位于颈部底部,即喉结下方。甲状腺会产生帮助调节身体多项机能的激素。
自身免疫性疾病是由免疫系统攻击健康组织引发的疾病。患桥本病时,免疫系统细胞会导致甲状腺产生激素的细胞死亡。这种疾病通常会导致激素分泌减少(甲状腺功能减退症)。
虽然任何人都可能患桥本病,但最常见于中年女性。主要治疗方法是使用甲状腺激素替代品。
桥本病也称为桥本甲状腺炎、慢性淋巴细胞性甲状腺炎和慢性自身免疫性甲状腺炎。
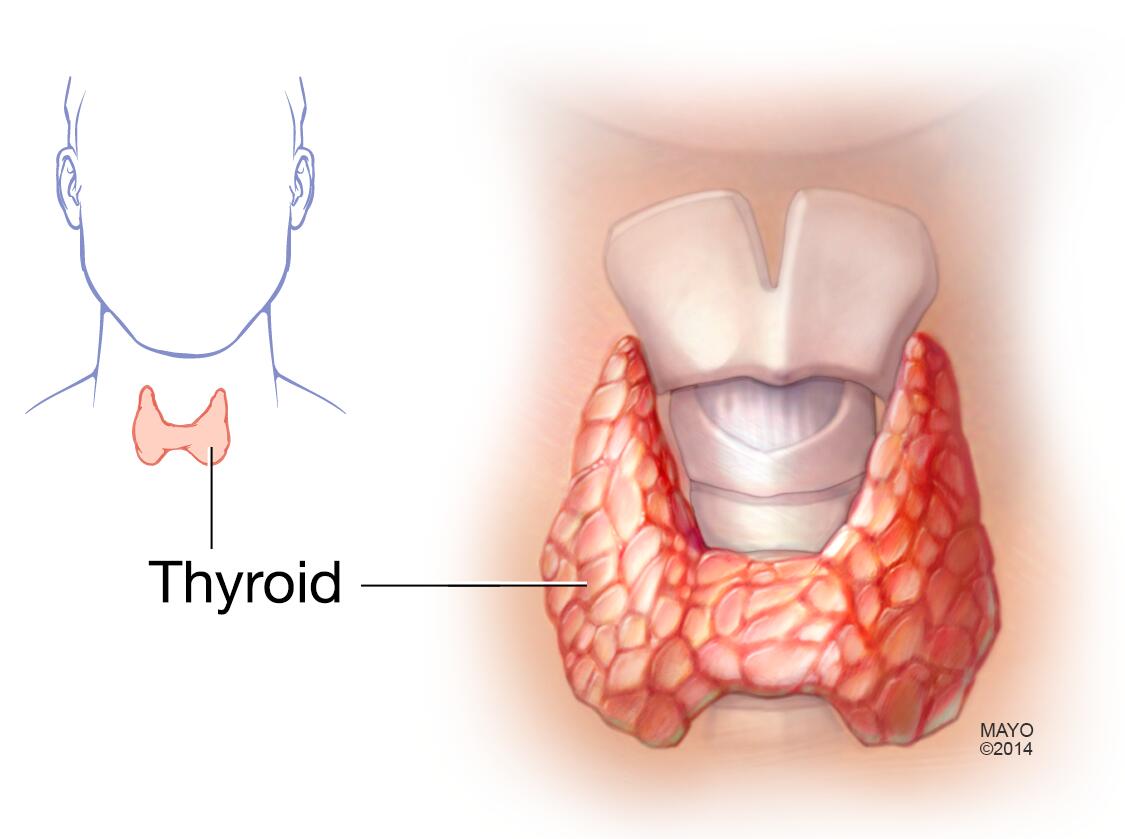
甲状腺
甲状腺位于颈根部,喉结正下方。
症状
桥本病会随着时间的推移而缓慢发展。疾病的体征或症状可能不易察觉。最终,甲状腺激素分泌的下降可导致以下情况:
- 疲乏和迟钝
- 对寒冷的敏感性增加
- 嗜睡加剧
- 皮肤干燥
- 便秘
- 肌无力
- 肌肉疼痛、压痛和僵硬
- 关节疼痛和僵硬
- 月经不规律或过量出血
- 抑郁
- 记忆力或注意力出现问题
- 甲状腺肿大(甲状腺肿)
- 面部浮肿
- 指甲变脆
- 脱发
- 舌增大
何时就诊
桥本氏病的体征和症状差异很大,并不特异于该病。由于这些症状可能由多种疾病引起,因此尽快就医以寻求及时准确的诊断至关重要。
病因
桥本病是一种自身免疫病。免疫系统会产生攻击甲状腺细胞的抗体,就好像它们是细菌、病毒或其他异物一样。免疫系统错误募集破坏细胞并导致细胞死亡的抗病因子。
尚不清楚是什么原因导致免疫系统攻击甲状腺。发病可能与以下因素有关:
- 遗传因素
- 环境诱因,如感染、压力或辐射暴露
- 环境和遗传因素之间的相互作用
风险因素
以下因素与桥本病风险升高有关:
- 性别。女性更易患桥本病。
- 年龄。桥本病可发生在任何年龄段,但更常见于中年。
- 其他自身免疫性疾病。患有另一种自身免疫性疾病(如类风湿关节炎、1 型糖尿病或狼疮)会增加桥本病的患病风险。
- 遗传及家族史。如果其他家庭成员患甲状腺疾病或其他自身免疫性疾病,您患桥本病的风险会比较高。
- 怀孕。妊娠期免疫功能的常见变化可能是孕期出现桥本氏病的影响因素之一。
- 碘摄入过量。饮食中碘摄入过量可能是桥本病高危人群患该病的诱因之一。
- 辐射暴露。接触过量水平环境辐射的人更易患桥本病。
并发症
甲状腺激素对许多身体系统的健康功能至关重要。因此,如果桥本病和甲状腺功能减退症得不到治疗,就会出现许多并发症。包括:
- 甲状腺肿。甲状腺肿就是甲状腺的肿大。当桥本病导致甲状腺激素分泌下降时,垂体会向甲状腺发出产生更多激素的信号。这种循环可能导致甲状腺肿。甲状腺肿通常不会产生不适感,但会影响您的外观、吞咽或呼吸。
- 心脏问题。甲状腺功能减退症可导致心脏功能低下、心脏肥大和心律不齐。该疾病还可能导致低密度脂蛋白(LDL)胆固醇(一种“有害”的胆固醇)水平升高,这是可能诱发心血管疾病和心力衰竭的风险因素。
- 心理健康问题。抑郁症或其他心理健康问题可发生于桥本病早期,并随着时间推移加重。
- 性和生殖功能障碍。甲状腺功能减退症的女性患者可能出现性欲降低、排卵障碍、月经不规律和过量出血。甲状腺功能减退症的男性患者可能出现性欲下降、勃起功能障碍和精子计数降低。
- 不良妊娠结果。妊娠期甲状腺功能减退症可能增加流产或早产的风险。甲状腺功能减退症的产妇患者如果不接受适当治疗,宝宝可能会有智力下降、自闭症、言语迟缓和其他发育障碍的风险。
- 黏液性水肿。长期、严重、未经治疗的甲状腺功能减退症可能引发这种危及生命的罕见疾病。其体征和症状包括嗜睡、继而昏睡和意识丧失。接触低温环境、镇静剂、感染或其他身体压力都有可能导致黏液性水肿昏迷。需要立即对黏液性水肿患者进行急救治疗。