Descripción general
El pie de atleta, o tiña del pie, es una infección de la piel causada por hongos. Por lo general, comienza entre los dedos de los pies. La afección puede presentarse cuando los pies se calientan y sudan dentro de calzado cerrado.
Los signos y síntomas del pie de atleta incluyen un sarpullido escamoso con picazón. El hongo puede vivir en el piso, la ropa de cama, las toallas y el calzado, y se contagia con facilidad a otras personas.
El pie de atleta está estrechamente relacionado con otras infecciones micóticas, como la tiña y la tiña inguinal. Se puede tratar con medicamentos antimicóticos, pero a menudo vuelve a aparecer.
Productos y servicios
Síntomas
Pie de atleta
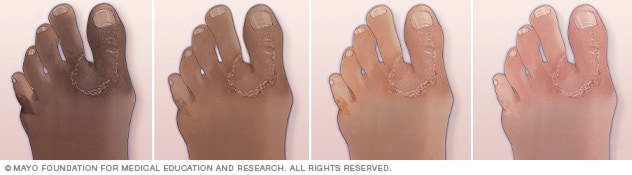
Pie de atleta
Ilustración del pie de atleta en diferentes colores de piel. Las infecciones micóticas ocasionan sarpullidos escamosos que generan picazón, punzadas o ardor.
Puede afectar uno o ambos pies. Algunos síntomas comunes son los siguientes:
- Piel escamosa, agrietada o que se descama entre los dedos de los pies.
- Piel con picazón, en especial justo después de quitarse los calcetines y los zapatos.
- Piel hinchada que puede verse de color rojo, morado o gris, según el color de la piel.
- Ardor o escozor.
- Ampollas.
- Piel seca y escamosa en la planta y a los costados del pie.
Cuándo debes consultar con un médico
Pie de atleta en el costado del pie
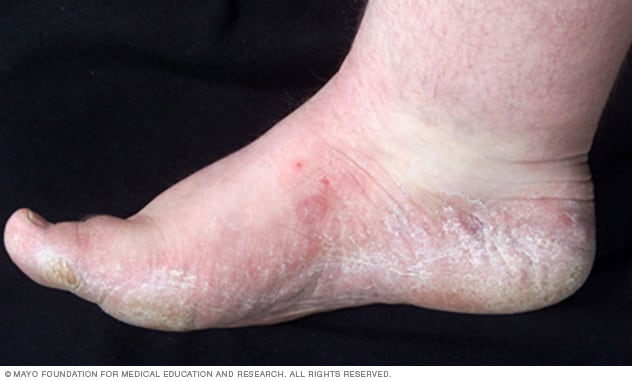
Pie de atleta en el costado del pie
El pie de atleta puede hacer que la piel esté seca y escamosa en la parte de abajo y a los costados del pie.
Si tienes un sarpullido en el pie que no mejora después de dos semanas usando una crema antimicótica sin prescripción, consulta con tu profesional de atención médica.
Si tienes diabetes, acude al profesional de atención médica si crees que tienes pie de atleta. Además, consulta con tu profesional de atención médica si tienes síntomas de infección, como hinchazón de la zona afectada, pus y fiebre.
Causas
El pie de atleta se presenta por el mismo dermatofito, que es un tipo de hongo, que causa la tiña inguinal y la tiña. Crece en lugares cálidos y húmedos, como calcetines y zapatos sudados, y toallas mojadas.
Los hongos que causan el pie de atleta se contagian fácilmente a otras personas porque pueden trasladarse a través de las manos, las toallas y otras superficies. Puedes tener pie de atleta por contacto con alguien que la tenga y por tocar superficies que tengan el hongo. Los hongos también pueden diseminarse de los pies a otras partes del cuerpo. Esto puede ocurrir si usas una toalla para secarte los pies y, luego, usas la misma toalla para secar el resto del cuerpo.
Factores de riesgo
Corres un riesgo más alto para pie de atleta si ocurre lo siguiente:
- Usas con frecuencia calzado cerrado.
- Sudas mucho.
- Compartes toallas, zapatos, alfombras o ropa de cama con alguien que tiene pie de atleta.
- Caminas descalzo en duchas públicas, piscinas o vestidores.
Complicaciones
Una complicación del pie de atleta es el contagio de los hongos a otras partes del cuerpo. Por ejemplo, si los hongos que causan pie de atleta se diseminan a la ingle, pueden ocasionar tiña inguinal.
El pie de atleta a veces puede derivar en una infección bacteriana. Las personas con un sistema inmunitario debilitado, como aquellas con diabetes, pueden desarrollar celulitis infecciosa, que es una infección grave de la piel.
Prevención
Estos consejos pueden ayudarte a prevenir el pie de atleta o a reducir el riesgo de contraer o diseminar el hongo:
- Deja que la piel de tus pies respire. Usa sandalias o zapatos abiertos cuando sea posible.
- Lávate los pies todos los días. Usa agua tibia con jabón. Sécalos con cuidado, especialmente entre los dedos.
- Usa un ungüento, espray o polvo antimicótico. Después de lavarte los pies, aplica un medicamento antimicótico que puedas comprar sin receta médica.
- Cámbiate los calcetines con regularidad. Hazlo al menos una vez al día o más a menudo si te sudan mucho los pies. Elige calcetines de telas que absorban la humedad, como el algodón, ya que mantienen los pies más secos que los de materiales sintéticos, como el nailon.
- Alterna entre distintos pares de zapatos. Usa un calzado diferente cada día. De este modo, tendrá tiempo para secarse después de cada uso.
- Protégete los pies en lugares públicos. Usa sandalias o zapatos impermeables en piscinas, duchas y vestidores públicos.
- No compartas calzado, toallas ni ropa de cama sin lavar con otras personas. Los hongos pueden vivir en estos artículos.