Descripción general
Aparato reproductor femenino
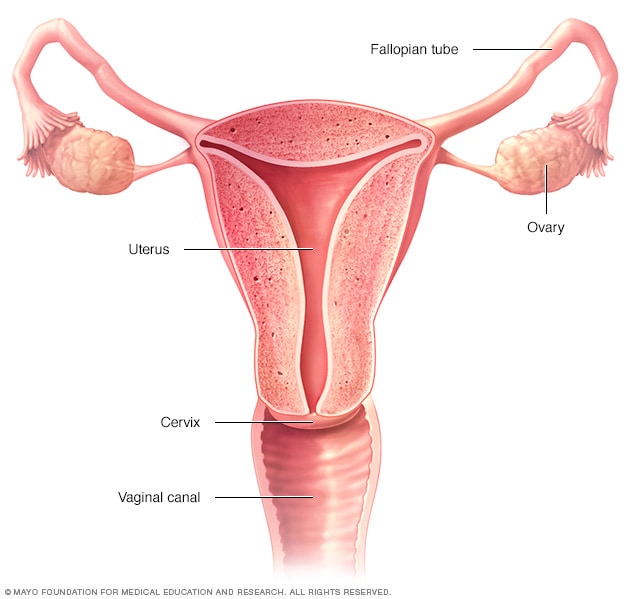
Aparato reproductor femenino
Los ovarios, las trompas de Falopio, el útero, el cuello del útero y la vagina (también llamada conducto vaginal) conforman el sistema reproductor femenino.
Una ooforectomía es una cirugía para extirpar uno o los dos ovarios.
Los ovarios son órganos con forma de almendra que se ubican a ambos lados del útero en la pelvis.
Los ovarios contienen óvulos y producen hormonas que controlan el ciclo menstrual.
Cuando una ooforectomía incluye la extirpación de ambos ovarios, se denomina ooforectomía bilateral.
Cuando la cirugía incluye la extirpación de un solo ovario, se denomina ooforectomía unilateral.
A veces, la cirugía para extirpar los ovarios también requiere extirpar las trompas de Falopio cercanas.
Este procedimiento se conoce como salpingooforectomía.
También se puede realizar una ooforectomía como parte de una histerectomía, que es una operación para extirpar el útero.
No todos los procedimientos de histerectomía requieren la extirpación de los ovarios.
Por qué se realiza
Cáncer de ovarios
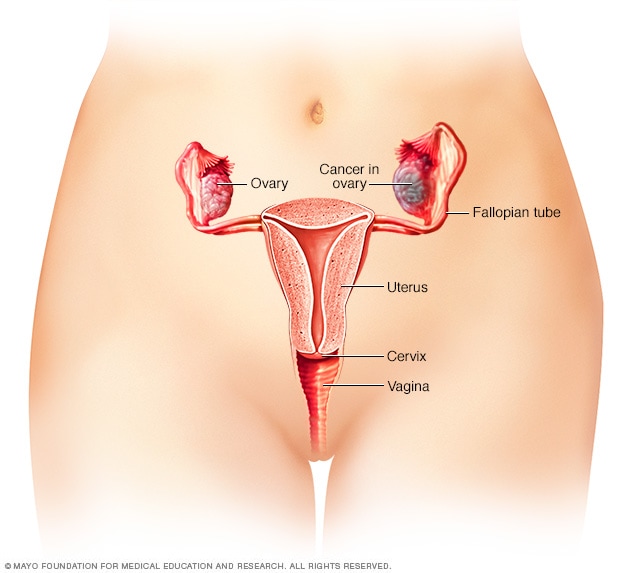
Cáncer de ovarios
El cáncer de ovario es un tipo de cáncer que comienza en los ovarios. Cada ovario tiene un tamaño similar al de una almendra. Producen los óvulos y las hormonas de estrógeno y de progesterona.
La ooforectomía puede realizarse para tratar o prevenir determinados problemas de salud.
Puede utilizarse para:
-
Un absceso tubo-ovárico.
Un absceso tubo-ovárico es una bolsa llena de pus que implica una trompa de Falopio y un ovario.
-
Endometriosis.
La endometriosis ocurre cuando un tejido similar al tejido que recubre el útero crece fuera del útero.
Puede causar la formación de quistes en los ovarios, conocidos como endometriomas.
-
Tumores o quistes ováricos no cancerosos.
Pueden formarse pequeños tumores o quistes en los ovarios.
Los quistes pueden reventar y causar dolor y otros problemas.
Extirpar los ovarios puede evitarlo.
-
Cáncer de ovario.
También se puede usar la ooforectomía para tratar el cáncer de ovario.
-
Torsión ovárica.
La torsión ovárica se produce cuando un ovario se tuerce.
-
Reducción del riesgo de presentar cáncer.
La ooforectomía se puede realizar en mujeres con alto riesgo de cáncer de ovario o de mamas.
La ooforectomía reduce el riesgo para ambos tipos de cáncer.
Las investigaciones demuestran que algunos tipos de cáncer de ovario se originan en las trompas de Falopio.
Por ello, las trompas de Falopio pueden extirparse durante una ooforectomía realizada para reducir el riesgo de cáncer.
La intervención en la que se extirpan los ovarios y las trompas de Falopio se denomina salpingooforectomía.
Riesgos
La ooforectomía es un procedimiento bastante seguro.
Sin embargo, al igual que todas las cirugías, tiene sus riesgos.
Entre los riesgos de la ooforectomía se pueden mencionar los siguientes:
- Sangrado.
- Daño a órganos cercanos.
- Incapacidad de quedar embarazada sin ayuda médica, si se han extirpado ambos ovarios.
- Infección.
- Células ováricas restantes que siguen causando síntomas menstruales, como dolor pélvico.
Esto se conoce como síndrome del remanente ovárico.
- Ruptura de un tumor durante la cirugía.
Si se trata de un tumor canceroso, las células cancerosas se pueden esparcir por el vientre, donde podrían crecer.
La menopausia después de la ooforectomía
Si tienes la menstruación, dejarás de tenerla si te extirpan los dos ovarios.
Esto se denomina menopausia.
Ocurre porque el cuerpo ya no recibe las hormonas que producen los ovarios.
Estas hormonas comprenden el estrógeno y la progesterona.
Una pérdida repentina de esta fuente de hormonas puede causar complicaciones como:
- Síntomas de la menopausia, como sofocos y sequedad vaginal.
- Depresión o ansiedad.
- Enfermedad cardíaca.
- Problemas de memoria.
- Disminución del deseo sexual.
- Menor densidad ósea, denominada osteoporosis.
Someterse a una ooforectomía a una edad más temprana, como antes de los 45, puede aumentar los riesgos relacionados con la menopausia temprana.
Habla con tu equipo de atención médica sobre los riesgos relacionados con tu situación.
Tomar medicamentos de reemplazo hormonal en dosis bajas después de la cirugía y hasta aproximadamente los 50 años puede reducir el riesgo de presentar estas complicaciones.
Sin embargo, la terapia de reemplazo hormonal tiene sus propios riesgos.
Consulta a tu equipo de atención médica acerca de tus opciones.
Cómo prepararse
Para prepararte para la ooforectomía, es posible que te pidan lo siguiente:
-
Informar a tu equipo de atención médica sobre los medicamentos, vitaminas o suplementos que estés tomando.
Algunas sustancias podrían interferir en la cirugía.
-
Dejar de tomar aspirina u otros anticoagulantes.
Si tomas anticoagulantes, tu equipo de atención médica te indicará cuándo debes dejar de tomarlos.
A veces se administra un medicamento anticoagulante diferente en los días previos y posteriores a la cirugía.
-
Dejar de comer antes de la cirugía.
Recibirás instrucciones específicas de tu equipo de atención médica acerca de la alimentación.
Es posible que debas dejar de comer durante algunas horas antes de la cirugía.
Quizás te permitan tomar líquidos hasta una determinada hora antes de la cirugía.
Sigue las instrucciones de tu equipo de atención médica.
-
Realizar pruebas.
Puede ser necesario realizar pruebas para ayudar al cirujano a planificar la intervención.
Pruebas de diagnóstico por imágenes, como una ecografía.
También se pueden hacer análisis de sangre.
Ten en cuenta la posibilidad de dejar de ser fértil
Después de una ooforectomía podrías necesitar ayuda médica para quedar embarazada.
Si deseas tener hijos, habla con tu equipo de atención médica sobre cómo la cirugía puede afectar tus planes.
Según cuál sea tu situación, aún puede haber formas de lograr un embarazo.
Pídele a tu profesional de atención médica que te remita a un especialista en fertilidad que pueda revisar contigo las opciones que tienes.
Lo que puedes esperar
Antes de la ooforectomía
Un miembro de tu equipo de atención médica te indicará cuándo y dónde debes dirigirte para la ooforectomía.
Si es necesaria otra preparación, puedes comenzar en un área y trasladarte a otra para la cirugía.
La cirugía a menudo se realiza como un procedimiento ambulatorio.
La mayoría de las personas vuelve a su casa el mismo día.
Durante la ooforectomía
Ooforectomía laparoscópica
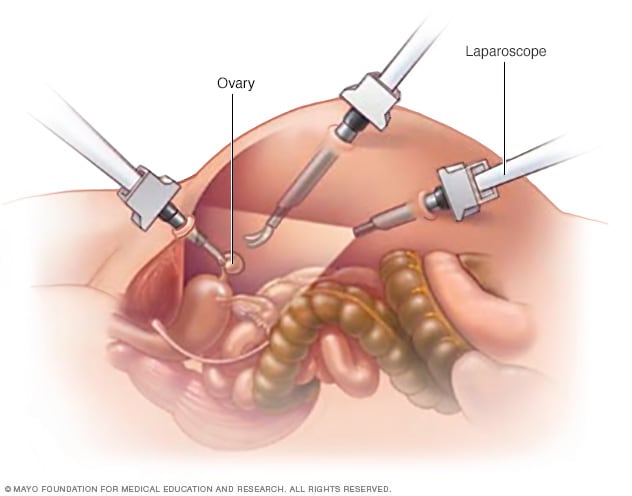
Ooforectomía laparoscópica
La ooforectomía laparoscópica utiliza instrumentos especiales que se introducen dentro del abdomen mediante varias incisiones para extirpar los ovarios.
La ooforectomía suele realizarse bajo anestesia general, por lo que estarás en un estado similar al sueño durante la cirugía.
Para acceder a los ovarios, el cirujano hace una incisión en el abdomen.
El lugar de la incisión depende del tipo de cirugía que tendrás y del motivo de la cirugía.
A veces, en la ooforectomía se utiliza una incisión más larga.
Este tipo de cirugía se denomina cirugía abierta o laparotomía.
A veces, el cirujano realiza unas pequeñas incisiones en el abdomen para llegar a los ovarios.
A través de las incisiones se introducen instrumentos especiales para realizar el procedimiento.
Esto incluye una cámara diminuta que transmite el video que el cirujano utiliza para guiar los instrumentos.
Este tipo de cirugía a veces se denomina cirugía de invasión mínima o cirugía laparoscópica.
La cirugía de invasión mínima también puede realizarse con la ayuda de un robot quirúrgico.
Durante la cirugía robótica de invasión mínima, el cirujano se sienta en una consola y utiliza controladores para manejar los instrumentos.
El tipo de cirugía que tu cirujano utilice depende de tu situación.
Las personas que se someten a cirugía de invasión mínima tienden a recuperarse más rápido.
Pueden tener menos dolor y pasar menos tiempo en el hospital.
Pero la cirugía de invasión mínima no es la más adecuada para todos los casos.
A veces, la cirugía comienza como una cirugía de invasión mínima, pero luego es necesario cambiar a un procedimiento abierto.
Una vez que se hacen las incisiones en el abdomen, el cirujano procede a extirpar los ovarios.
Uno o ambos ovarios se separan del riego sanguíneo y del tejido circundante.
Luego, se extraen del abdomen a través de la incisión.
Las trompas de Falopio o el útero pueden extirparse en este momento si es parte del plan quirúrgico.
Al terminar la cirugía, se cierra la incisión con puntos.
A menudo estos puntos son del tipo que se disuelve con el tiempo.
Después de la ooforectomía
Después de la ooforectomía, puedes esperar que ocurra lo siguiente:
- Pasar tiempo en una sala de recuperación mientras desaparece el efecto de la anestesia.
- Trasladarte a una habitación de hospital donde puedas seguir recuperándote.
- Levantarte y caminar apenas puedas para facilitar la recuperación.
La mayoría de las personas pueden regresar a su hogar luego de la cirugía de ooforectomía y no tendrán que pasar la noche en el hospital.
Resultados
El tiempo que necesitarás para volver a hacer tus actividades diarias después de la ooforectomía dependerá de tu situación.
Los factores podrían incluir el motivo de la cirugía y cómo se realizó.
La mayoría de las personas pueden reanudar sus actividades entre 2 y 4 semanas después de la cirugía.
Habla con el equipo de atención médica para saber qué esperar.
Estudios clínicos
Explora los estudios de Mayo Clinic de pruebas y procedimientos para ayudar a prevenir, detectar, tratar o controlar las afecciones.
Nov. 07, 2024