Descripción general
La cirugía para la epilepsia es un procedimiento que se hace para reducir las convulsiones y mejorar la calidad de vida de las personas que la padecen.
La cirugía para la epilepsia es más eficaz cuando las convulsiones ocurren siempre en un solo lugar del cerebro. No es el primer tratamiento que se realiza. La cirugía se considera cuando dos medicamentos anticonvulsivos al menos no han conseguido controlar las convulsiones.
Es posible que las personas con epilepsia necesiten varias pruebas antes de la cirugía para determinar si la cirugía para la epilepsia es una opción y qué tipo de procedimiento debe hacerse.
Productos y servicios
Por qué se realiza
Ubicación del lóbulo temporal

Ubicación del lóbulo temporal
El lóbulo temporal se encuentra a lo largo de cada lado del cerebro.
Hemisferios cerebrales
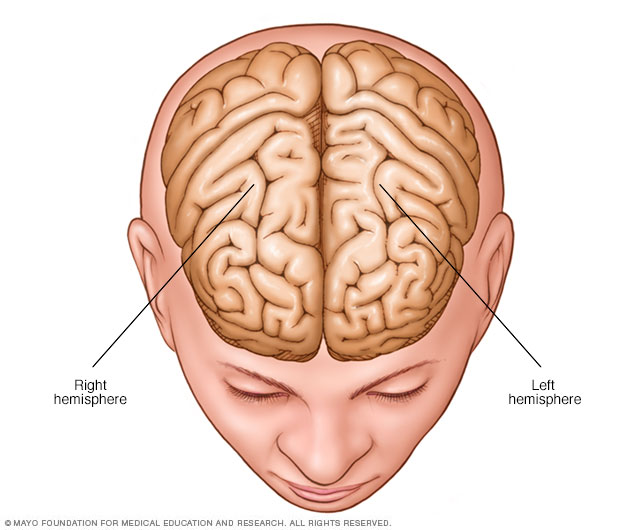
Hemisferios cerebrales
El cerebro se divide en dos mitades, llamadas hemisferios.
La cirugía para la epilepsia puede ser una opción cuando los medicamentos no ayudan a controlar las convulsiones. Esta afección se conoce como epilepsia médicamente refractaria. También se denomina epilepsia resistente al medicamento. El objetivo de la cirugía para la epilepsia es detener las convulsiones o limitar su intensidad.
Después de la cirugía, los pacientes deben seguir tomando medicamentos anticonvulsivos durante al menos dos años. Con el tiempo, quizás sea posible reducir la dosis de los medicamentos o dejar de tomarlos por completo.
Controlar las convulsiones es importante debido a las complicaciones y los riesgos para la salud que pueden ocurrir cuando la epilepsia no se trata adecuadamente. Entre las complicaciones, se incluyen las siguientes:
- Lesiones físicas durante una convulsión.
- Ahogo, si las convulsiones ocurren durante un baño o nadando.
- Depresión y ansiedad
- Retraso en el desarrollo en los niños.
- Empeoramiento de la memoria u otras habilidades del pensamiento.
- Muerte súbita, una complicación poco frecuente de la epilepsia.
Tipos de cirugía de epilepsia
Las convulsiones epilépticas son el resultado de la actividad anormal de ciertas neuronas cerebrales. El tipo de cirugía para tratar las convulsiones epilépticas depende de la zona del cerebro en la que comiencen las convulsiones y de la edad de la persona operada. Los tipos de cirugía pueden incluir los siguientes:
- Cirugía resectiva. Es la cirugía más común para la epilepsia. En esta intervención quirúrgica, el cirujano extrae tejidos cerebrales de la zona donde se producen las convulsiones. La zona puede ser el lugar de un tumor o de una lesión cerebral. La cirugía resectiva suele afectar a uno de los lóbulos temporales. Esta área controla la memoria visual, la comprensión del lenguaje y las emociones.
- Terapia térmica intersticial inducida por láser. Este procedimiento es menos invasivo que la cirugía de resección. La terapia térmica intersticial inducida por láser utiliza un láser para precisar y destruir una pequeña porción de tejido cerebral. Se utilizan imágenes por resonancia magnética para guiar el láser que utiliza el cirujano.
- Estimulación cerebral profunda. Este procedimiento consiste en implantar electrodos de manera profunda en el cerebro. También se coloca un dispositivo similar a un marcapasos bajo la piel del tórax. Un cable conecta este dispositivo a los electrodos del cerebro. Los electrodos envían impulsos eléctricos para interrumpir la actividad que causa las convulsiones. Como en la terapia térmica intersticial inducida por láser, se utilizan imágenes por resonancia magnética para guiar este procedimiento.
- Callosotomía. Mediante esta cirugía se extirpa una zona del cerebro por completo o en parte que conecta los nervios en los hemisferios derecho e izquierdo del cerebro. Esta zona se denomina cuerpo calloso. Este procedimiento se realiza sobre todo en niños que presentan actividad cerebral anormal que se propaga de un hemisferio al otro del cerebro.
- Hemisferectomía. Este procedimiento extirpa un lado del cerebro, o hemisferio, que forma parte de la materia gris plegada del cerebro. La zona de materia gris se denomina corteza cerebral. Esta cirugía suele realizarse solo en niños con crisis que se inician en distintas zonas de un mismo hemisferio cerebral. Este tipo de crisis suele ser consecuencia de una afección presente al nacer o en la primera infancia.
- Hemisferectomía funcional. El procedimiento se suele realizar principalmente en niños para extirpar los nervios de conexión, sin extraer pedazos reales del cerebro.
Riesgos
Los riesgos de la cirugía para la epilepsia pueden variar porque las distintas zonas del cerebro controlan funciones diferentes. Los riesgos dependen de la zona del cerebro y del tipo de cirugía. Tu equipo de cirugía te explicará los riesgos específicos del procedimiento y las estrategias que el equipo utilizará con el fin de reducir el riesgo para complicaciones. Entre los riesgos se pueden incluir los siguientes:
- Problemas de memoria y lenguaje, que pueden afectar la capacidad para comunicarse y entender a los demás.
- Cambios en la vista en el lugar donde los campos de la visión se superponen.
- Depresión u otros cambios de estado de ánimo que pueden afectar las relaciones o el bienestar social.
- Dolor de cabeza.
- Accidente cerebrovascular.
Cómo prepararse
A fin de prepararte para la cirugía de la epilepsia, trabajarás con un equipo de atención médica en un centro especializado en epilepsia. El equipo de atención médica hará varias pruebas para lo siguiente:
- Saber si eres candidato a la cirugía.
- Encontrar la zona del cerebro que necesita tratamiento.
- Comprender en detalle cómo funciona esa área del cerebro.
Algunas de estas pruebas se realizan como procedimientos ambulatorios. En otros casos es necesaria una hospitalización.
Evaluaciones para encontrar el origen de las convulsiones
Identificar el área donde ocurre la convulsión
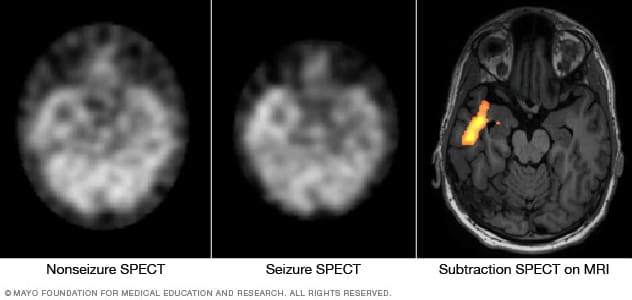
Identificar el área donde ocurre la convulsión
Estas imágenes de tomografía computarizada por emisión de fotón único muestran el flujo sanguíneo en el cerebro cuando no hay actividad convulsiva (izquierda) y durante una convulsión (centro). La sustracción de la tomografía computarizada por emisión de fotón único corregistrada con la resonancia magnética (derecha) ayuda a precisar el área de actividad convulsiva mediante la superposición de los resultados de la tomografía computarizada por emisión de fotón único con los de la resonancia magnética del cerebro.
Los siguientes procedimientos son pruebas estandarizadas para identificar el origen de la actividad cerebral anormal.
- Electroencefalograma de referencia. En esta prueba, se colocan electrodos sobre el cuero cabelludo para medir la actividad eléctrica que produce el cerebro cuando no estás sufriendo una convulsión. Un electroencefalograma de referencia puede sugerir qué zonas generales del cerebro pueden estar afectadas por las convulsiones.
- Videoelectroencefalograma. Un electroencefalograma continuo con observación en video registra tus convulsiones cuando se producen. Debido a que hay que reducir o suspender los medicamentos anticonvulsivos durante un breve período para que se produzcan las convulsiones, para esta prueba te hospitalizarán. Evaluar los cambios en tu electroencefalograma junto con los movimientos de tu cuerpo durante una convulsión ayuda a precisar el área de tu cerebro en la que se inician las convulsiones.
- Resonancia magnética. Este tipo de prueba por imágenes utiliza un campo magnético y ondas de radio para crear imágenes detalladas que permiten a los profesionales de atención médica identificar las células dañadas o los tumores que pueden causar convulsiones.
El equipo de la cirugía también puede solicitar otras pruebas para averiguar el origen de las convulsiones y comprender el tipo de actividad cerebral irregular que las causa. Estas son algunas de esas pruebas:
- Control del electroencefalograma invasivo. Si una prueba de electroencefalograma no muestra dónde se inician las convulsiones, es posible que el control se deba hacer con electrodos colocados quirúrgicamente. El cirujano coloca ya sea rejillas o tiras de electrodos en la superficie del cerebro, o coloca electrodos en la zona más profunda del cerebro. El control del electroencefalograma se realiza mientras estás inconsciente.
- Videoelectroencefalograma con electrodos invasivos. Es posible que los electrodos colocados quirúrgicamente también sean necesarios para un procedimiento de videoelectroencefalograma. Después de la cirugía, los datos del video y el electroencefalograma se captan durante una hospitalización mientras estás despierto, pero sin medicamentos anticonvulsivos.
- Tomografía por emisión de positrones. Este dispositivo para la obtención de imágenes especializado mide la funcionalidad del cerebro cuando no tienes convulsiones. Las imágenes solas, o combinadas con datos de las imágenes por resonancia magnética, pueden ayudar a identificar el origen de las convulsiones.
- Tomografía computarizada por emisión de fotón único. Este procedimiento mide el flujo de sangre en el cerebro durante una convulsión. Generalmente, el flujo de sangre es mayor en la parte del cerebro donde ocurren las convulsiones. Te hospitalizarán para realizarte esta prueba.
Evaluaciones para entender la función cerebral
Dependiendo del sitio de la cirugía, tu equipo de atención médica podría recomendar pruebas para determinar las áreas precisas del cerebro que controlan el lenguaje, las funciones sensoriales, las habilidades motrices u otras funciones principales. Esta información ayuda al cirujano a proteger estas funciones lo mejor posible cuando se extirpa o modifica una zona del cerebro.
Estas pruebas pueden incluir las siguientes:
- Imágenes por resonancia magnética funcionales. Esta prueba identifica regiones de la actividad del cerebro cuando estás realizando una tarea concreta, como escuchar o leer. Esto ayuda al cirujano a saber las áreas exactas en el cerebro que controlan funciones específicas.
- Prueba de Wada. Con esta prueba, un medicamento inyectado duerme un lado del cerebro a la vez durante un breve período. Esto ocurre con un lado del cerebro a la vez. A continuación, harás una prueba que comprueba tus capacidades lingüísticas y de memoria. Esta prueba puede ayudar a determinar qué lado del cerebro es el que controla el lenguaje. Aunque la resonancia magnética funcional ha sustituido mayoritariamente a esta prueba, la prueba de Wada puede utilizarse si la obtención de imágenes no es una opción.
- Mapeo cerebral. Se colocan quirúrgicamente electrodos pequeños en la superficie del cerebro. Cuando estés consciente luego de la cirugía, realizarás tareas que se corresponden con las mediciones de la actividad eléctrica del cerebro.
- Magnetoencefalografía. Esta prueba analiza los campos magnéticos que producen las corrientes eléctricas en el cerebro. La magnetoencefalografía se utiliza con datos obtenidos de otras fuentes para determinar los sitios de convulsiones.
Pruebas neuropsicológicas
Este tipo de pruebas también se recomiendan para medir las habilidades de aprendizaje verbal y no verbal, y la función de la memoria. Estas pruebas pueden ayudar al equipo de atención médica a comprender mejor la zona del cerebro afectada por las convulsiones. Las pruebas también proporcionan un valor de referencia para medir la función cerebral después de la cirugía.
Lo que puedes esperar
Antes del procedimiento
Para evitar infecciones, te recortarán o rasurarán el pelo en la sección del cráneo que se extraerá durante el procedimiento. Te colocarán una pequeña sonda flexible en una vena para suministrar por vía intravenosa líquidos, medicamento anestésico u otros medicamentos durante la cirugía.
Durante el procedimiento
Durante la cirugía, se controlan la frecuencia cardíaca, la presión arterial y los niveles de oxígeno. También es posible que se graben las ondas cerebrales con un monitor de electroencefalograma para localizar mejor la parte del cerebro desde donde comienzan las convulsiones.
Por lo general, la cirugía para tratar la epilepsia se realiza con anestesia general y estarás en un estado similar al sueño durante el procedimiento. En raras circunstancias, el cirujano puede despertarte durante parte del procedimiento para ayudar a determinar qué partes del cerebro controlan el lenguaje y movimiento. Si esto sucede, se utilizan medicamentos para controlar el dolor.
El cirujano puede crear una ventana pequeña en el cráneo, según el tipo de cirugía. Después de la cirugía, se vuelve a colocar el hueso de la abertura y se sujeta al resto del cráneo para su cicatrización.
Después del procedimiento
Después del procedimiento, estarás en una zona de recuperación bajo observación atenta mientras te despiertas de la anestesia. Es posible que tengas que pasar la primera noche en una unidad de cuidados intensivos después de la cirugía. Por lo general, la hospitalización total para la mayoría de las cirugías para la epilepsia es de aproximadamente tres a cuatro días.
Cuando te despiertes, la cabeza puede estar inflamada y dolorida. La mayoría de las personas necesitan tomar analgésicos durante al menos los primeros días. También puede ayudar una compresa de hielo sobre la cabeza. La mayor parte de la hinchazón y del dolor postoperatorio desaparece en pocas semanas.
La mayoría de las personas no puede volver al trabajo o la escuela en un plazo aproximado de 1 a 3 meses. Es necesario descansar y relajarse en las primeras semanas después de la cirugía para la epilepsia y, luego, se puede aumentar la actividad física.
La rehabilitación puede ayudar a las personas que corren el riesgo de tener problemas con la función cerebral después de una cirugía.
Resultados
Los resultados de la cirugía para la epilepsia varían según el tipo de cirugía. El resultado previsto es controlar las convulsiones con medicamentos.
El procedimiento más común, resección de tejido en el lóbulo temporal, da como resultado la eliminación de las convulsiones en dos tercios de las personas aproximadamente. Los estudios indican que, si una persona toma medicamentos anticonvulsivos y no tiene una convulsión en el primer año después de la cirugía en el lóbulo temporal, la probabilidad de no tener convulsiones en dos años es del 87 % al 90 %. Si no hay convulsiones en dos años, la probabilidad de no sufrir más convulsiones es del 95 % a los cinco años y del 82 % a los 10 años.
Si no tienes convulsiones durante al menos un año, el profesional de atención médica puede considerar la posibilidad de reducir el medicamento anticonvulsivo con el tiempo. En algún momento, puedes suspender el medicamento. La mayoría de las personas que presentan una convulsión después de dejar de tomar los medicamentos anticonvulsivos logran nuevamente controlar las convulsiones al reiniciar el medicamento.
Estudios clínicos
Explora los estudios de Mayo Clinic de pruebas y procedimientos para ayudar a prevenir, detectar, tratar o controlar las afecciones.
Experiencia en Mayo Clinic e historias de pacientes
Nuestros pacientes nos informan que la calidad de sus interacciones, nuestra atención al detalle y la eficiencia de sus visitas constituyen un cuidado de la salud que nunca antes habían experimentado. Mira las historias de pacientes satisfechos de Mayo Clinic.