Diagnóstico
Entre las pruebas de diagnóstico se incluyen las siguientes:
- Prueba de hemoglobina glucosilada A1c. Este análisis de sangre muestra tu nivel promedio de glucosa sanguínea durante los últimos 2 a 3 meses. Mide la cantidad de glucosa sanguínea unida a la proteína que transporta oxígeno en los glóbulos rojos (hemoglobina). Cuanto más alto sea el nivel de glucosa sanguínea, mayor será la cantidad de hemoglobina con azúcar unida. Un nivel de hemoglobina glucosilada A1c de 6,5 % o superior en dos pruebas distintas significa que tienes diabetes.
Si la prueba de hemoglobina glucosilada A1c no está disponible o si tienes determinadas afecciones que pueden hacer que la prueba sea inexacta, como un embarazo o una forma poco común de hemoglobina (variante de hemoglobina), el proveedor de atención médica puede utilizar estas pruebas:
- Examen aleatorio de glucosa sanguínea. Se tomará una muestra de sangre en un horario al azar y se puede confirmar con pruebas adicionales. Los valores de glucosa sanguínea se expresan en miligramos por decilitro (mg/dl) o milimoles por litro (mmol/l). Sin importar el momento en el que comiste por última vez, un nivel aleatorio de glucosa sanguínea de 200 mg/dl (11,1 mmol/l) o mayor indica la presencia de diabetes.
- Examen de glucemia en ayunas. Se tomará una muestra de sangre después de una noche sin comer (ayuno). Un nivel de glucosa sanguínea en ayunas menor que 100 mg/dl (5,6 mmol/l) es saludable. Un nivel de glucosa sanguínea en ayunas entre 100 y 125 mg/dl (5,6 a 6,9 mmol/l) se considera prediabetes. Si, en dos análisis diferentes, el resultado es 126 mg/dl (7 mmol/l) o más, tienes diabetes.
Si te diagnostican diabetes, es posible que el proveedor de atención médica también te haga análisis de sangre. Estos comprobarán la presencia de los anticuerpos que son comunes en la diabetes tipo 1. Los análisis ayudan al proveedor de atención médica a determinar si se trata de diabetes tipo 1 o tipo 2 cuando el diagnóstico no es seguro. La presencia de cetonas (productos derivados de la descomposición de grasa) en la orina también sugiere una diabetes tipo 1 en lugar de tipo 2.
Después del diagnóstico
Deberás programar consultas periódicas con el proveedor de atención médica para hablar sobre el control de la diabetes. Durante estas visitas, el proveedor de atención médica te controlará los niveles de hemoglobina glucosilada A1c. El objetivo del nivel de hemoglobina glucosilada A1c puede variar según tu edad y varios otros factores. Por lo general, la Asociación Americana de la Diabetes recomienda que los niveles de hemoglobina glucosilada A1c estén por debajo del 7 % o que el nivel promedio de glucosa sea de aproximadamente 154 mg/dl (8,5 mmol/l).
La prueba de hemoglobina glucosilada A1c indica el grado de eficacia del plan de tratamiento para la diabetes en comparación con las pruebas diarias de glucosa sanguínea. Un nivel elevado de hemoglobina glucosilada A1c puede significar que debes cambiar la cantidad de insulina, el plan de alimentación o ambos.
El proveedor de atención médica también te extraerá muestras de sangre y orina. Utilizará estas muestras para comprobar los niveles de colesterol, así como las funciones tiroidea, hepática y renal. El proveedor de atención médica también te tomará la presión arterial y revisará los lugares donde te haces la prueba del nivel de glucosa sanguínea y te administras la insulina.
Más información
Tratamiento
El tratamiento de la diabetes tipo 1 comprende lo siguiente:
- Tomar insulina
- Contar los carbohidratos, las grasas y las proteínas
- Controlar con frecuencia la glucosa sanguínea
- Consumir alimentos saludables
- Hacer ejercicio con regularidad y mantener un peso saludable
El objetivo es mantener el nivel de glucosa sanguínea lo más cerca posible del nivel normal para postergar o evitar las complicaciones. Por lo general, el objetivo consiste en mantener los niveles de glucosa sanguínea durante el día antes de las comidas entre 80 y 130 mg/dl (de 4,44 a 7,2 mmol/l). El valor después de las comidas no debe superar los 180 mg/dl (10 mmol/l) dos horas después de comer.
La insulina y otros medicamentos
Las personas que padecen diabetes tipo 1 necesitan tratamiento con insulina de por vida.
Hay muchos tipos de insulina, incluidos los siguientes:
- Insulina de acción corta. Este tipo de insulina, que a veces se llama “insulina regular”, empieza a actuar unos 30 minutos después de la inyección. Alcanza su efecto máximo entre 90 y 120 minutos después de administrarla y dura aproximadamente de 4 a 6 horas. Algunos ejemplos son Humulin R, Novolin R y Afrezza.
- Insulina de acción rápida. Este tipo de insulina empieza a actuar en 15 minutos. Alcanza su efecto máximo a los 60 minutos y dura aproximadamente 4 horas. A menudo, se usa de 15 a 20 minutos antes de las comidas. Algunos ejemplos son glulisina (Apidra), lispro (Humalog, Admelog y Lyumjev) y aspart (NovoLog y Fiasp).
- Insulina de acción intermedia. Este tipo de insulina, a la que también se llama “insulina isófana humana”, empieza a actuar entre 1 y 3 horas después de inyectarla. Alcanza su efecto máximo entre 6 y 8 horas después de administrarla y dura de 12 a 24 horas. Algunos ejemplos son Novolin N y Humulin N.
- Insulina de acción prolongada y ultraprolongada. Es posible que este tipo de insulina proporcione cobertura de 14 a 40 horas. Algunos ejemplos son glargina (Lantus, Toujeo Solostar, Basaglar), detemir (Levemir) y degludec (Tresiba).
Posiblemente, necesites varias inyecciones diarias que combinen insulina de acción prolongada e insulina de acción rápida. La manera de actuar de estas inyecciones es más parecida al uso normal de insulina por parte del cuerpo que la de los regímenes de insulina anteriores, que solo requerían una o dos inyecciones diarias. Se ha comprobado que una combinación de tres o más inyecciones de insulina al día mejora los niveles de glucosa sanguínea.
Bomba de insulina
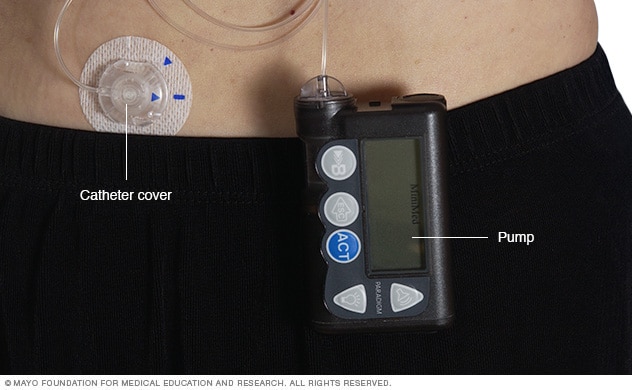
Bomba de insulina
Una bomba de insulina es un dispositivo del tamaño aproximado al de un teléfono celular que se usa fuera del cuerpo. Cuenta con un cable que conecta el depósito de insulina a una sonda que se introduce por debajo de la piel del abdomen. Las bombas de insulina están programadas para administrar cantidades específicas de insulina automáticamente y cuando comes.
Opciones de administración de la insulina
La insulina no puede tomarse por vía oral para bajar los niveles de glucosa sanguínea porque las enzimas del estómago la degradarían, haciéndola ineficaz. Deberás recibir inyecciones o usar una bomba de insulina.
-
Inyecciones. Puedes usar una aguja fina y jeringa o una pluma para insulina para inyectarte el medicamento debajo de la piel. Las plumas para insulina son parecidas a los bolígrafos y están disponibles en versiones desechables o recargables.
Si eliges las inyecciones, probablemente necesitarás una mezcla de tipos de insulina para usar durante el día y la noche.
-
Bomba de insulina. Se trata de un pequeño dispositivo que se lleva en el exterior del cuerpo y que se programa para administrar cantidades específicas de insulina a lo largo del día y cuando comes. Un tubo conecta el reservorio de insulina a una sonda que se inserta debajo de la piel del abdomen.
También hay una opción de bomba sin tubo que consiste en usar un cartucho que contiene la insulina, adherido al cuerpo y combinado con una pequeña sonda que se inserta debajo de la piel.
Control de la glucosa en la sangre
Según el tipo de tratamiento con insulina que elijas o que necesites, tendrás que medir y registrar el nivel de glucosa en la sangre al menos cuatro veces al día.
La Asociación Americana de la Diabetes recomienda analizar los niveles de glucosa en la sangre antes de las comidas y los refrigerios, antes de ir a dormir, antes de hacer ejercicio o conducir, y cada vez que creas que tienes bajo el nivel de glucosa en la sangre. Un control minucioso es la única forma de asegurarte de que tu nivel de glucosa sanguínea se mantenga dentro del rango objetivo. La medición más frecuente puede reducir los niveles de A1c.
Incluso si te administras insulina y comes en un horario estricto, el nivel de glucosa en la sangre puede cambiar. Aprenderás cómo el nivel de glucosa en la sangre cambia en respuesta a las comidas, la actividad, las enfermedades, los medicamentos, el estrés, los cambios hormonales y el alcohol.
Medición continua de la glucosa
La medición continua de la glucosa controla los niveles de glucosa en la sangre. Puede resultar muy útil para prevenir niveles bajos de glucosa en la sangre. Se ha demostrado que estos dispositivos disminuyen la A1c.
Los medidores continuos de glucosa se conectan al cuerpo mediante una aguja delgada que se ubica debajo de la piel. Estos comprueban los niveles de glucosa en la sangre cada pocos minutos.
Sistema de circuito cerrado
Un sistema de circuito cerrado es un dispositivo que se implanta en el cuerpo, que conecta un medidor de glucosa continuo a una bomba de insulina. El medidor comprueba regularmente los niveles de glucosa en la sangre. El dispositivo libera automáticamente la cantidad correcta de insulina cuando el medidor indica que se necesita.
La Administración de Alimentos y Medicamentos de Estados Unidos ha aprobado varios sistemas híbridos de circuito cerrado para casos de diabetes de tipo 1. Se denominan "híbridos" porque requieren la intervención del usuario. Por ejemplo, es posible que tengas que indicar al dispositivo cuántos hidratos de carbono has ingerido o confirmar los niveles de glucosa en la sangre de vez en cuando.
Todavía no existe un sistema de circuito cerrado que no necesite la intervención del usuario, pero actualmente hay más sistemas de este tipo en fase de ensayo clínico.
Otros medicamentos
Hay otros medicamentos que también se pueden recetar para las personas con diabetes tipo 1, como:
- Medicamentos para la presión arterial alta. El proveedor de atención médica puede recetarte inhibidores de la ECA o antagonistas de receptores de angiotensina II (ARA-II) para ayudar a mantener los riñones sanos. Estos medicamentos se recomiendan para las personas con diabetes que tienen una presión arterial superior a 140/90 milímetros de mercurio (mm Hg).
- Aspirina. El proveedor de atención médica puede recomendarte que tomes aspirina para niños o aspirina común diariamente para proteger tu corazón. Tu proveedor de atención médica puede considerar que corres un mayor riesgo de sufrir un episodio cardiovascular. Tu proveedor de atención médica analizará el riesgo de sangrado en el caso de que tomes aspirina.
-
Medicamentos para bajar el colesterol. Las pautas de colesterol son más rigurosas para las personas diabéticas debido al riesgo elevado de tener una enfermedad cardíaca.
La Asociación Americana de la Diabetes recomienda que el colesterol de lipoproteína de baja densidad (LDL o "malo") debe ser inferior a 100 mg/dl (2,6 mmol/l). Se recomienda que el colesterol de lipoproteína de alta densidad (HDL o "bueno") sea superior a 50 mg/dl (1,3 mmol/l) en las mujeres y a 40 mg/dl (1 mmol/l) en los hombres. Los triglicéridos, otro tipo de grasa en la sangre, deberían encontrarse por debajo de 150 mg/dl (1,7 mmol/l).
Alimentación saludable y supervisión de los hidratos de carbono
No existe ninguna dieta especial para la diabetes. No obstante, es importante que la base de tu alimentación sean alimentos nutritivos, bajos en grasa y ricos en fibra, como los siguientes:
- Frutas
- Verduras
- Granos integrales
El dietista diplomado te recomendará que comas menos alimentos de origen animal y carbohidratos refinados, incluidos pan blanco y dulces. Este plan de alimentación saludable es recomendable incluso para las personas que no tienen diabetes.
Deberás aprender a contar la cantidad de carbohidratos en los alimentos que comes. De esta forma, consumirás la insulina que necesitas y el cuerpo podrá usar los carbohidratos adecuadamente. Un dietista diplomado puede ayudarte a crear un plan de comidas que se ajuste a tus necesidades.
Actividad física
Todas las personas necesitan hacer ejercicio aeróbico de forma regular, incluidas las que tienen diabetes tipo 1. Primero, consulta al proveedor de atención médica si está bien que hagas ejercicio. Luego, elige actividades que disfrutes, como caminar o nadar, y hazlas todos los días que puedas. Intenta hacer al menos 150 minutos de actividad aeróbica moderada a la semana y no pases más de dos días sin hacer ejercicio.
Recuerda que la actividad física reduce el nivel de glucosa sanguínea. Si comienzas una actividad nueva, tendrás que controlarte el nivel de glucosa sanguínea con mayor frecuencia de lo habitual hasta que sepas cómo te afecta dicha actividad. Puede que tengas que adaptar tu plan de alimentación o tus dosis de insulina debido al aumento de actividad.
Actividades de interés
Ciertas actividades de la vida pueden causar preocupación a las personas que tienen diabetes tipo 1.
- Conducir. Un nivel bajo de glucosa en la sangre se puede producir en cualquier momento. Es una buena idea controlar tu nivel de glucosa en la sangre siempre que vayas a conducir. Si está por debajo de 70 mg/dl (3,9 mmol/l), come un refrigerio con 15 gramos de carbohidratos. Repite la medición 15 minutos después para asegurarte que haya subido a un nivel seguro antes de comenzar a conducir.
- Trabajar. La diabetes tipo 1 puede llegar a plantear algunos desafíos en el trabajo. Por ejemplo, si tienes un trabajo que requiere conducir u operar maquinaria pesada, el nivel bajo de glucosa en la sangre puede ser un riesgo grave para ti y para quienes te rodean. Es posible que tengas que colaborar con tu proveedor de atención médica y tu empleador para asegurarte de que se hagan ciertos arreglos. Es posible que necesites descansos adicionales para controlar la glucosa en la sangre y tener acceso rápido a alimentos y bebidas. Existen leyes federales y estatales que exigen que los empleadores les brinden estas adaptaciones a las personas con diabetes.
-
Estar embarazada. El riesgo de tener complicaciones durante el embarazo es mayor en las personas con diabetes tipo 1. Los expertos recomiendan que consultes con el proveedor de atención médica antes de quedar embarazada. Los valores de hemoglobina glucosilada A1c deben ser menores a 6,5 % antes de que quedes embarazada.
El riesgo de enfermedades presentes al nacer (enfermedades congénitas) es mayor para las personas con diabetes tipo 1. El riesgo es mayor cuando la diabetes no está bien controlada durante las primeras 6 a 8 semanas de embarazo. Un tratamiento cuidadoso de la diabetes durante el embarazo puede reducir el riesgo de complicaciones.
- Ser mayor o tener otras afecciones médicas. Un control estricto de la glucosa en la sangre puede no ser tan práctico para las personas que son débiles, están enfermas o tienen dificultad para pensar con claridad. Esto, además, podría aumentar el riesgo de tener niveles bajos de glucosa en la sangre. Para muchas personas con diabetes tipo 1, quizás sea apropiado un objetivo menos estricto de hemoglobina glucosilada A1c de menos del 8 %.
Posibles tratamientos futuros
- Trasplante de páncreas. Con un trasplante de páncreas exitoso, ya no necesitarías insulina. Sin embargo, los trasplantes de páncreas no siempre son exitosos, y el procedimiento presenta riesgos graves. Como estos riesgos pueden ser más peligrosos que la propia diabetes, los trasplantes de páncreas suelen reservarse para los casos muy difíciles de tratar, o para personas que también necesitan un trasplante de riñón.
- Trasplante de islotes pancreáticos. Los investigadores están experimentando con el trasplante de islotes pancreáticos. Con este procedimiento se proporcionan nuevas células productoras de insulina de un páncreas donante. Pese a que este procedimiento experimental ha presentado problemas en el pasado, nuevas técnicas y mejores medicamentos para prevenir el rechazo de los islotes pancreáticos podrían mejorar las probabilidades de que se convierta en un tratamiento exitoso.
Signos de problemas
Pese a todos tus esfuerzos, a veces surgirán problemas. Algunas complicaciones a corto plazo de la diabetes tipo 1, como un nivel bajo de glucosa sanguínea, requieren atención médica inmediata.
Nivel bajo de glucosa sanguínea (hipoglucemia)
La hipoglucemia diabética ocurre cuando una persona con diabetes no tiene suficiente azúcar (glucosa) en la sangre. Pregúntale al proveedor de atención médica qué valor se considera un nivel bajo de glucosa sanguínea en tu caso. Los niveles de glucosa sanguínea pueden disminuir por muchas razones, entre ellas, saltearse una comida, comer menos carbohidratos de lo que se indica en tu plan de alimentación, hacer más actividad física de lo normal o inyectarse demasiada insulina.
Infórmate sobre los síntomas de la hipoglucemia. Evalúa tu nivel de glucosa sanguínea si consideras que está baja. Si tienes dudas, siempre evalúa el nivel de glucosa sanguínea. Entre los síntomas iniciales de un nivel bajo de glucosa sanguínea se incluyen los siguientes:
- Palidez
- Temblores
- Mareos o aturdimiento
- Sudoración
- Hambre o náuseas
- Latido del corazón irregular o acelerado
- Dificultad para concentrarse
- Sensación de debilidad y de falta de energía (fatiga)
- Irritabilidad o ansiedad
- Dolor de cabeza
- Hormigueo o entumecimiento de los labios, la lengua o la mejilla
La hipoglucemia nocturna puede hacer que te despiertes bañado en sudor o con dolor de cabeza. En ocasiones, también puede causar una lectura del nivel de glucosa sanguínea inusualmente alta en la mañana.
Si la hipoglucemia diabética no se trata, los síntomas pueden empeorar e incluir lo siguiente:
- Desorientación, comportamiento inusual o ambos, como la incapacidad para llevar a cabo tareas de rutina
- Pérdida de la coordinación
- Dificultad para hablar o habla incomprensible
- Visión borrosa o en túnel
- Incapacidad para comer o beber
- Debilidad muscular
- Somnolencia
La hipoglucemia grave puede provocar lo siguiente:
- Convulsiones o crisis epilépticas
- Pérdida del conocimiento
- Muerte (poco frecuente)
Para aumentar rápidamente la glucosa sanguínea, puedes comer o beber una fuente de azúcar simple, como comprimidos de glucosa, caramelos duros o jugo de fruta. Explícales a tu familia y amigos a qué síntomas deben prestar atención y qué deben hacer en caso de que no puedas tratar la afección por tu cuenta.
Si no dispones de un glucómetro y tienes síntomas de hipoglucemia, trata el nivel bajo de glucosa sanguínea de todas maneras, y luego hazte una prueba lo antes posible.
Informa a personas de tu confianza sobre la hipoglucemia. Si las otras personas saben a qué síntomas deben prestar atención, quizás puedan alertarte cuando aparezcan. Es importante que los miembros de tu familia y amistades cercanas sepan dónde guardas el glucagón y cómo administrarlo, de manera que una situación que podría ser grave pueda manejarse de manera segura y con mayor facilidad. El glucagón es una hormona que estimula la liberación de azúcar en la sangre.
La siguiente es información de emergencia que puedes darle a otras personas. Si estás con alguien que no responde (pierde el conocimiento) o no puede tragar debido a un nivel bajo de glucosa sanguínea:
- No le inyectes insulina, ya que esto hará que los niveles de glucosa sanguínea bajen aún más.
- No le des líquidos ni alimentos, porque podría atragantarse.
- Adminístrale glucagón por inyección o mediante un atomizador nasal.
- Llama al 911 o a los servicios de emergencia de tu área para que le administren tratamiento inmediato si no tienes glucagón a mano o no sabes cómo usarlo, o si la persona no responde.
Insensibilidad a la hipoglucemia
Algunas personas pueden perder la capacidad para sentir que sus niveles de glucosa sanguínea están bajando. Esta situación se llama "insensibilidad a la hipoglucemia". El cuerpo ya no reacciona al nivel bajo de glucosa sanguínea con síntomas como aturdimiento o dolor de cabeza. Cuanto más experimentes niveles bajos de glucosa sanguínea, mayores probabilidades tendrás de desarrollar insensibilidad a la hipoglucemia.
Si puedes evitar tener episodios de hipoglucemia por varias semanas, puedes comenzar a recuperar la sensación de las bajadas inminentes. Algunas veces, aumentar la glucosa sanguínea objetivo (por ejemplo, de 80 mg/dl-120 mg/dl a 100 mg/dl-140 mg/dl), al menos por poco tiempo, también puede ayudar a mejorar la sensibilidad a un nivel bajo de glucosa sanguínea.
Glucosa sanguínea alta (hiperglucemia)
Los niveles de glucosa sanguínea pueden aumentar por muchas razones, como, por ejemplo, comer demasiado, comer los tipos de alimentos incorrectos, no recibir suficiente insulina o estar enfermo.
Presta atención a lo siguiente:
- Micción frecuente
- Aumento de la sed
- Visión borrosa
- Fatiga
- Dolor de cabeza
- Irritabilidad
Si piensas que tienes hiperglucemia, controla tu nivel de glucosa sanguínea. Si es más alto que el rango objetivo, probablemente necesites administrarte una "corrección" con una dosis adicional de insulina para normalizar los niveles de glucosa sanguínea. Los niveles altos de glucosa sanguínea no bajan tan rápidamente como suben. Pregúntale al proveedor de atención médica cuánto tiempo debes esperar para volver a controlarte. Si usas una bomba de insulina, las lecturas al azar de glucosa sanguínea alta pueden significar que tienes que cambiar la bomba de lugar.
Si tienes una lectura de glucosa sanguínea por encima de 240 mg/dl (13,3 mmol/l), haz la prueba de cetonas con una tira reactiva para orina. No hagas ejercicio si tu nivel de glucosa sanguínea es superior a 240 mg/dl o si hay presencia de cetonas. Si sólo hay rastros o pequeñas cantidades de cetonas, toma más líquido sin calorías para eliminar las cetonas.
Si la glucosa sanguínea se mantiene por encima de 300 mg/dl (16,7 mmol/l), o si el nivel de cetonas en la orina sigue siendo alto pese a tomar las dosis de insulina de corrección, llama al proveedor de atención médica o busca atención médica de emergencia.
Aumento de las cetonas en la orina (cetoacidosis diabética)
Si las células carecen de energía, el cuerpo comienza a descomponer las grasas. Esto produce ácidos tóxicos conocidos como "cetonas". La cetoacidosis diabética es una urgencia que pone en riesgo la vida.
Los síntomas de esta afección grave incluyen los siguientes:
- Náuseas
- Vómitos
- Dolor abdominal
- Aliento con un olor frutal, dulce
- Falta de aire
- Sequedad en la boca
- Debilidad
- Confusión
- Coma
Si sospechas que tienes cetoacidosis, controla tu orina para determinar si hay un exceso de cetonas con un kit de prueba de cetonas de venta libre. Si tienes grandes cantidades de cetonas en la orina, llama al proveedor de atención médica de inmediato o busca atención médica de emergencia. También debes llamar al proveedor de atención médica si vomitaste más de una vez y tienes cetonas en la orina.
Estudios clínicos
Explora los estudios de Mayo Clinic que ensayan nuevos tratamientos, intervenciones y pruebas para prevenir, detectar, tratar o controlar esta afección.
Estilo de vida y remedios caseros
El tratamiento cuidadoso de la diabetes tipo 1 puede reducir el riesgo de sufrir complicaciones graves, incluidas aquellas que ponen en riesgo la vida. Ten en cuenta los siguientes consejos:
- Comprométete con el control de la diabetes. Toma los medicamentos según lo indicado. Obtén toda la información que puedas acerca de la diabetes tipo 1. Haz que la alimentación saludable y la actividad física sean parte de tu rutina diaria. Entabla una relación con un educador para la diabetes. Pídele ayuda al equipo de atención médica.
- Identifícate. Usa una etiqueta o un brazalete que diga que tienes diabetes. Ten a mano un kit de glucagón para usar en caso de emergencia por un nivel bajo de glucosa sanguínea. Asegúrate de que tus amigos y seres queridos sepan cómo usarlo.
- Programa una exploración física anual y exámenes oculares periódicos. Tus controles periódicos de la diabetes no deben reemplazar las exploraciones físicas anuales ni los exámenes oculares de rutina. Durante la exploración física, el proveedor de atención médica te revisará para detectar cualquier complicación relacionada con la diabetes. También determinará si padeces otros problemas médicos. El oculista comprobará si presentas signos de complicaciones oculares, como daño en la retina, cataratas y glaucoma.
-
Mantén tu calendario de vacunación al día. Un nivel alto de glucosa sanguínea puede debilitar el sistema inmunitario. Vacúnate contra la influenza todos los años. Es posible que el proveedor de atención médica también te recomiende la vacuna contra la neumonía y la vacuna contra la COVID-19.
Los Centros para el Control y la Prevención de Enfermedades (CDC, por sus siglas en inglés) recomiendan vacunarse contra la hepatitis B si aún no lo hiciste y eres un adulto de entre 19 y 59 años con diabetes tipo 1 o tipo 2. Los Centros para el Control y la Prevención de Enfermedades sugieren vacunarse lo antes posible después de recibir un diagnóstico de diabetes tipo 1 o tipo 2. Si tienes 60 años o más, tienes diabetes y no recibiste la vacuna, consulta con el proveedor de atención médica si es adecuada para ti.
- Cuídate los pies. Lávate los pies a diario con agua tibia. Sécatelos suavemente, especialmente entre los dedos. Huméctalos con una loción. Revísate diariamente los pies para ver si tienes ampollas, cortaduras, llagas, enrojecimiento o hinchazón. Habla con el proveedor de atención médica si notas una llaga u otro problema en los pies que no se cura.
- Mantén la presión arterial y el colesterol bajo control. Consumir alimentos saludables y hacer ejercicio de forma regular pueden ayudarte a mantener la presión arterial y el colesterol bajo control. Es posible que también necesites tomar medicamentos.
- Si fumas o consumes otros tipos de tabaco, pídele al proveedor de atención médica que te ayude a dejar de hacerlo. Fumar aumenta el riesgo de tener complicaciones de la diabetes, como ataques cardíacos, accidentes cerebrovasculares, daños a los nervios y enfermedades renales. Consulta con el proveedor de atención médica acerca de las formas de dejar de fumar o de consumir otros tipos de tabaco.
- Si consumes bebidas alcohólicas, hazlo de manera responsable. El alcohol puede subir o bajar los niveles de glucosa sanguínea, según la cantidad que bebas y si comes al mismo tiempo. Si eliges beber, hazlo con moderación y siempre con una comida. Contrólate los niveles de glucosa sanguínea antes de irte a dormir.
- Toma el estrés con seriedad. Las hormonas que el cuerpo produce cuando tienes estrés a largo plazo pueden impedir que la insulina funcione adecuadamente. Y, a la vez, es posible que esto te estrese y te frustre aún más. Tómate un momento y pon algunos límites. Prioriza tus tareas. Aprende maneras de relajarte. Duerme mucho.
Estrategias de afrontamiento y apoyo
La diabetes puede afectar las emociones de forma directa e indirecta. Un nivel de glucosa sanguínea controlado de manera deficiente puede afectar directamente las emociones y causar cambios en el comportamiento, como irritabilidad. Puede haber momentos en los que te sientas mal por tener diabetes.
Las personas que padecen diabetes corren un mayor riesgo de sufrir depresión y aflicción relacionadas con la diabetes. Muchos especialistas en diabetes normalmente incluyen un trabajador social o un psicólogo como parte de su equipo de atención médica para la diabetes.
Es posible que te resulte útil hablar con otras personas que tienen diabetes tipo 1. Hay grupos de apoyo disponibles tanto en línea como en persona. Los miembros de los grupos suelen conocer los tratamientos más recientes. También es posible que compartan sus propias experiencias o información útil. Por ejemplo, pueden compartir dónde encontrar el recuento de carbohidratos en tu restaurante favorito de comida para llevar.
Si te interesa unirte a un grupo de apoyo, es posible que el proveedor de atención médica pueda recomendarte uno en tu zona. O bien, puedes visitar los sitios web de la Asociación Americana de la Diabetes o la Fundación para la Investigación de la Diabetes Juvenil. En estos sitios puede haber información sobre grupos de apoyo y actividades locales para personas con diabetes tipo 1. También puedes comunicarte con la Asociación Americana de la Diabetes llamando al 800-DIABETES (800-342-2383) o con la Fundación para la Investigación de la Diabetes Juvenil llamando al 800-533-CURE (800-533-2873).
Preparación para la consulta
Si crees que tú o tu hijo pueden tener diabetes tipo 1, consulta de inmediato al proveedor de atención médica. Un simple análisis de sangre puede mostrar si necesitas más pruebas y tratamiento.
Después del diagnóstico, necesitarás un riguroso seguimiento médico hasta que tu nivel de glucosa sanguínea se estabilice. Un proveedor de atención médica que se especializa en trastornos hormonales (endocrinólogo) normalmente trabaja con otros especialistas en el cuidado de la diabetes. Es probable que tu equipo de atención médica incluya lo siguiente:
- Un educador para la diabetes certificado
- Un dietista diplomado
- Un trabajador social o profesional en salud mental
- Un farmacéutico
- Un dentista
- Un educador para la diabetes certificado
- Un proveedor de atención médica que se especializa en el cuidado de los ojos (oftalmólogo)
- Un proveedor de atención médica que se especializa en la salud de los pies (podólogo)
Una vez que hayas aprendido a manejar la diabetes tipo 1, el proveedor de atención médica probablemente te recomiende controles cada algunos meses. También es importante realizarse un examen anual completo y exámenes periódicos de los pies y los ojos, especialmente si te cuesta controlar la diabetes, si tienes hipertensión arterial o enfermedad renal, o si estás embarazada.
Estos consejos pueden ayudarte a que te prepares para las citas médicas. También pueden informarte qué esperar del proveedor de atención médica.
Qué puedes hacer
- Anota todas las preguntas que se te ocurran. Una vez que hayas iniciado el tratamiento con insulina, los primeros síntomas de la diabetes deberían desaparecer. Sin embargo, es posible que tengas nuevos problemas que debas afrontar. Entre ellos, se incluye tener un nivel bajo de glucosa sanguínea con frecuencia o buscar formas de controlar el nivel alto de glucosa sanguínea después de comer determinados alimentos.
- Anota tu información personal esencial, incluso las fuentes principales de estrés o cualquier cambio reciente en tu vida. Muchos factores pueden afectar el control de la diabetes, entre ellos el estrés.
- Haz una lista de todos los medicamentos, las vitaminas y los suplementos que tomes.
- Para tus controles regulares, lleva los registros de tus valores de glucosa o tu medidor a las citas médicas.
- Anota todas las preguntas que quieras hacerle al proveedor de atención médica.
Preparar una lista de preguntas te puede ayudar a aprovechar al máximo el tiempo con el proveedor de atención médica y el resto del equipo de atención médica. Las cosas que debes hablar con el proveedor de atención médica, dietista diplomado o educador para la diabetes incluyen lo siguiente:
- Cuándo y con qué frecuencia debes controlar tu nivel de glucosa sanguínea
- Terapia de insulina: tipos de insulina utilizados, horarios de las dosis y cantidad de la dosis
- Administración de la insulina: inyecciones en comparación con una bomba de insulina
- Bajo nivel de glucosa sanguínea: cómo identificarlo y tratarlo
- Alto nivel de glucosa sanguínea: cómo identificarlo y tratarlo
- Cetonas: análisis y tratamiento
- Nutrición: tipos de alimentos y sus efectos en la glucosa sanguínea
- Recuento de carbohidratos
- Ejercicios: ajuste de la insulina y de la ingesta de alimentos para la actividad
- Tratamiento médico: con qué frecuencia debes visitar al proveedor de atención médica y a los otros miembros del equipo de atención médica de la diabetes
- Manejo de los días en que te sientes mal
Qué esperar del médico
Es probable que el proveedor de atención médica te haga varias preguntas, como las siguientes:
- ¿Te sientes cómodo con el control de la diabetes?
- ¿Con qué frecuencia tienes episodios de bajo nivel de glucosa en la sangre?
- ¿Te das cuenta cuando te está bajando el nivel de glucosa en la sangre?
- ¿Cómo es tu alimentación en un día normal?
- ¿Haces ejercicio? Si es así, ¿con qué frecuencia?
- En promedio, ¿cuánta insulina usas por día?
Qué puedes hacer mientras tanto
Si tienes problemas para controlar la glucosa en la sangre o tienes alguna pregunta, comunícate con tu equipo de atención médica entre una cita y otra.