Diagnóstico
Biopsia por resección
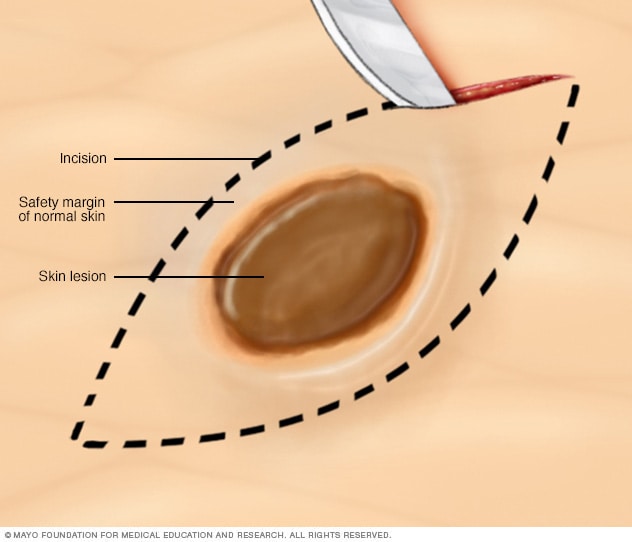
Biopsia por resección
En una biopsia por escisión, se usa un bisturí para extraer un bulto o un área de piel irregular y un poco de la piel sana que los rodea. En general, es necesario hacer una sutura para cerrar la herida.
Biopsia en sacabocados
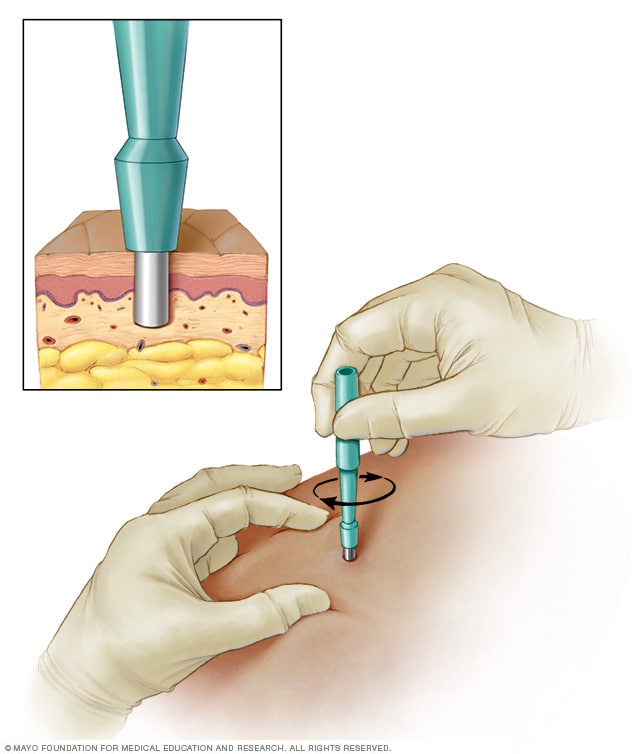
Biopsia en sacabocados
Durante una biopsia con sacabocados, se usa una cuchilla con punta redondeada para extirpar capas profundas de piel para analizar. Según el tamaño, es posible que se necesiten suturas para cerrar la herida.
Las pruebas y los procedimientos que se utilizan para diagnosticar el melanoma incluyen los siguientes:
Examen físico
El profesional de atención médica te hará preguntas sobre tu historial médico. Esa persona también examinará tu piel en busca de signos que podrían ser un melanoma.
Extracción de una muestra de tejido para análisis
Una biopsia es un procedimiento que consiste en extraer una muestra de tejido para analizarla en un laboratorio. El tipo de procedimiento que se utilice para la biopsia dependerá de tu situación. En la mayoría de los casos, los profesionales de atención médica recomiendan eliminar todo el bulto cuando sea posible.
Una de las técnicas más comunes es la biopsia con sacabocados. Se hace con un bisturí circular que se presiona contra la piel que rodea al lunar sospechoso.
Otra técnica se llama biopsia por escisión. Se utiliza un bisturí para cortar todo el lunar y un poco de tejido sano a su alrededor.
Determinación de la extensión del melanoma
Información relacionada
Propagación del melanoma: el papel de los ganglios linfáticos en la detección
Si recibes un diagnóstico de melanoma, el siguiente paso consiste en determinar la extensión del cáncer, es decir, la etapa. Para asignarle una etapa al melanoma, el equipo de atención médica hará lo siguiente:
-
Determinará el espesor. En general, cuanto más grueso es el melanoma, más grave es la enfermedad. El espesor de un melanoma se determina al examinarlo con un microscopio y medirlo con una herramienta especial. Dicho espesor ayuda al equipo de atención médica a elegir un plan de tratamiento.
Es posible que los melanomas más delgados solo requieran una cirugía para extirpar el cáncer y parte del tejido sano que lo rodea. Si el melanoma es más grueso, el equipo de atención médica podría recomendar pruebas adicionales para ver si el cáncer se ha diseminado antes de determinar las opciones de tratamiento.
-
Verá si el melanoma se diseminó hacia los ganglios linfáticos. Si hay riesgo de que el cáncer se haya diseminado hacia los ganglios linfáticos cercanos, es posible que te realicen una biopsia de ganglio linfático centinela.
Durante la biopsia de ganglio linfático centinela, se inyecta un tinte en la zona donde se extrajo el melanoma. El tinte circula hacia los ganglios linfáticos cercanos. Los primeros ganglios linfáticos que absorben el tinte se extraen y se analizan para detectar células cancerosas. A estos primeros ganglios linfáticos se los conoce como ganglios linfáticos centinela. Si no están afectados por el cáncer, es muy probable que el melanoma no se haya diseminado.
- Buscará signos de cáncer más allá de la piel. Si hay preocupación de que el melanoma se haya diseminado, se pueden usar estudios por imágenes para buscar signos de cáncer en otras zonas del cuerpo. Los estudios pueden incluir radiografías, resonancias magnéticas, tomografías computarizadas y tomografías por emisión de positrones. Estos estudios por imágenes, generalmente, no se utilizan para melanomas más pequeños con un menor riesgo de diseminarse más allá de la piel.
Otros factores pueden ayudar a determinar el riesgo de que el cáncer se disemine. Uno de ellos es que se hayan formado llagas abiertas o ulceraciones en la piel que rodea la zona. Otro es la cantidad de células cancerosas en división que se encuentran al observar una muestra del cáncer con el microscopio. Los médicos lo llaman la tasa mitótica del cáncer.
El equipo de atención médica utilizará los resultados de estos estudios para determinar la etapa del melanoma. Para describir las etapas del melanoma se usan los números del 0 al 4. En las etapas 0 y 1, el melanoma es pequeño y delgado. Es probable que el tratamiento dé resultado. A medida que el melanoma presenta mayor grosor en la piel, las etapas aumentan de número. El tratamiento presenta mayores dificultades. En la etapa 4, el cáncer se diseminó más allá de la piel y alcanzó otros órganos, como los pulmones o el hígado.
Más información
Tratamiento
El tratamiento del melanoma, por lo general, implica una cirugía para extirpar el cáncer. Otros tratamientos pueden incluir la radioterapia y el tratamiento con medicamentos. El tratamiento del melanoma depende de distintos factores. Estos incluyen la etapa del cáncer, tu estado general de salud y tus propias preferencias.
Cirugía
El tratamiento contra los melanomas suele incluir una cirugía para extirparlos. Un melanoma muy delgado puede extirparse por completo durante la biopsia y no requerir tratamiento adicional. De lo contrario, el cirujano extirpará el cáncer y parte del tejido sano que lo rodea.
Para las personas que tienen melanomas pequeños y delgados, la cirugía podría ser el único tratamiento necesario. Si el melanoma presenta mayor grosor en la piel, es posible que exista riesgo de que el cáncer se haya diseminado. Por eso, a menudo, se utilizan otros tratamientos para garantizar que se eliminen todas las células cancerosas.
Si el melanoma presenta mayor grosor en la piel o se pudo haber diseminado a los ganglios linfáticos cercanos, se podría realizar una cirugía para extirpar estos ganglios.
Radioterapia
La radioterapia trata el cáncer con haces de energía potente. La energía puede provenir de rayos X, protones u otras fuentes. Durante la radioterapia, permaneces acostado sobre una camilla mientras una máquina se mueve a tu alrededor. Esta máquina dirige la radiación a puntos específicos de tu cuerpo.
La radioterapia puede dirigirse a los ganglios linfáticos si el melanoma se ha diseminado allí. Esta también se puede usar para tratar los melanomas que no se extirpan por completo con la cirugía. En el caso del melanoma que se disemina a otras partes del cuerpo, la radioterapia puede ayudar a aliviar los síntomas.
Inmunoterapia
La inmunoterapia para el cáncer es un tratamiento con medicamentos que ayuda al sistema inmunitario a destruir las células cancerosas. Para combatir las enfermedades, el sistema inmunitario ataca los gérmenes y otras células que no deberían estar en el cuerpo. Las células cancerosas sobreviven porque se esconden del sistema inmunitario. La inmunoterapia ayuda a las células del sistema inmunitario a encontrar y atacar las células cancerosas.
En el caso de los melanomas, se puede recurrir a la inmunoterapia después de la cirugía para el cáncer que se ha diseminado a los ganglios linfáticos o a otras partes del cuerpo. Cuando el melanoma no se puede extirpar por completo con cirugía, los tratamientos de inmunoterapia pueden inyectarse directamente en este.
Terapia dirigida
La terapia dirigida contra el cáncer es un tratamiento que utiliza medicamentos que atacan sustancias químicas específicas dentro de las células cancerosas. Mediante el bloqueo de estas sustancias químicas, los tratamientos dirigidos pueden destruir las células cancerosas.
En el caso del melanoma, se puede recomendar la terapia dirigida si el cáncer se ha diseminado a los ganglios linfáticos o a otras partes del cuerpo. Las células del melanoma pueden analizarse para determinar si la terapia dirigida puede ser eficaz contra el cáncer.
Quimioterapia
La quimioterapia es un tratamiento para el cáncer con medicamentos fuertes. Existen muchos medicamentos para la quimioterapia. La mayoría se administra por vía intravenosa. Otros vienen en pastillas.
La quimioterapia puede ser una opción para ayudar a controlar el melanoma cuando no responde a otros tratamientos. Se podría utilizar cuando la inmunoterapia o la terapia dirigida no funcionan.
Algunas veces, la quimioterapia puede administrarse mediante la perfusión aislada de miembro, que es un tratamiento por vía intravenosa en un brazo o una pierna. Durante este procedimiento, la sangre de tu brazo o pierna no circulará a otras partes del cuerpo por un breve tiempo. Esto ayuda a mantener los medicamentos de la quimioterapia cerca del melanoma para que no afecte otras partes del cuerpo.
Más información
Más información
Estudios clínicos
Explora los estudios de Mayo Clinic que ensayan nuevos tratamientos, intervenciones y pruebas para prevenir, detectar, tratar o controlar esta afección.
Estrategias de afrontamiento y apoyo
Con el tiempo, encontrarás algo que te ayude a sobrellevar el sufrimiento emocional y la angustia de un diagnóstico de cáncer. Hasta ese momento, los siguientes consejos quizás puedan ayudarte:
Obtén toda la información necesaria sobre el melanoma para tomar decisiones sobre tu atención médica
Pregunta a tu equipo de atención médica sobre tu cáncer, incluidos los resultados de las pruebas, las opciones de tratamiento y, si lo deseas, tu pronóstico. Cuanto más aprendas sobre el melanoma, más seguro te sentirás a la hora de tomar decisiones sobre el tratamiento.
Mantente cerca de tus familiares y amigos
Mantener fuertes las relaciones cercanas, te ayudará a enfrentarte al melanoma. Los familiares y amigos pueden brindar el apoyo práctico que necesitas, como ayudarte a cuidar tu hogar si te encuentras en el hospital. Pueden convertirse en un apoyo emocional cuando te sientas abrumado por tener cáncer.
Busca a alguien con quien hablar
Busca a una persona que esté dispuesta a escucharte hablar sobre tus esperanzas y temores. Puede ser un familiar o un amigo. También podrían resultar útiles el interés y la comprensión de un terapeuta, trabajador social médico, miembro de la iglesia o grupo de apoyo para personas con cáncer.
Consulta al equipo de atención médica si en tu área hay grupos de apoyo. El Instituto Nacional del Cáncer y la American Cancer Society (Sociedad Estadounidense contra el Cáncer) son otras fuentes de información.
Preparación para la consulta
Programa una cita con un médico u otro profesional de atención médica si tienes algún síntoma persistente que te preocupa.
Si el profesional de atención médica cree que podrías tener un melanoma, es posible que te remitan a un médico especializado en enfermedades de la piel. A este médico se lo conoce como dermatólogo. Si se realiza un diagnóstico de cáncer, también es posible que te remitan a un médico que se especializa en el tratamiento de cáncer. A este médico se lo conoce como oncólogo.
Debido a que las citas médicas pueden ser breves, es aconsejable ir preparado. A continuación, encontrarás información que te ayudará a prepararte.
Qué puedes hacer
- Ten en cuenta las restricciones previas a la cita. Cuando programes la cita, asegúrate de preguntar si debes hacer algo con anticipación, por ejemplo, restringir tu alimentación.
- Anota los síntomas que tengas, incluso aquellos que no parezcan estar relacionados con el motivo de la cita.
- Anota la información personal esencial, incluso las situaciones estresantes o cambios recientes en tu vida.
- Haz una lista de todos los medicamentos, las vitaminas o los suplementos que estás tomando y las dosis.
- Pídele a un familiar o amigo que te acompañe. En ocasiones, puede ser difícil recordar toda la información que se proporciona durante una cita médica. La persona que te acompañe puede recordar algún detalle que tú hayas pasado por alto u olvidado.
- Anota las preguntas que quieras hacerle al equipo de atención médica.
Tu tiempo con el equipo de atención médica es limitado; por eso, prepara una lista de preguntas para aprovecharlo al máximo. Clasifica las preguntas desde las más importantes a las menos, en caso de que se acabe el tiempo. En el caso del melanoma, algunas preguntas básicas que se pueden hacer son las siguientes:
- ¿Tengo un melanoma?
- ¿De qué tamaño es?
- ¿Qué profundidad tiene?
- ¿Se diseminó más allá de la zona de la piel donde se descubrió por primera vez?
- ¿Qué otras pruebas deben hacerme?
- ¿Cuáles son mis opciones de tratamiento?
- ¿Podrá algún tratamiento curar el melanoma que tengo?
- ¿Cuáles son los posibles efectos secundarios de cada opción de tratamiento?
- ¿Hay algún tratamiento que considere mejor para mí?
- ¿Cuánto tiempo puedo tomarme para decidir sobre una opción de tratamiento?
- ¿Debería consultar con un especialista? ¿Cuánto costará? ¿Lo cubrirá mi seguro?
- ¿Tiene folletos u otros materiales impresos que pueda llevarme? ¿Qué sitios web recomienda?
- ¿Qué determina si debo programar una cita de seguimiento?
No dudes en hacer otras preguntas.