Diagnóstico
La EPOC puede ser difícil de diagnosticar porque los síntomas se pueden parecer a los de otras afecciones pulmonares. Muchas personas que tienen enfermedad pulmonar obstructiva crónica pueden no recibir un diagnóstico hasta que la enfermedad esté avanzada.
Para diagnosticar tu afección, el profesional de atención médica revisa tus síntomas, y hace preguntas sobre tus antecedentes médicos y familiares, y cualquier exposición que hayas tenido a irritantes para los pulmones, especialmente a humo de cigarrillo. El profesional de atención médica realiza un examen físico que incluye escuchar los pulmones. Es posible que algunas de estas pruebas se realicen para diagnosticar la afección: prueba de la función pulmonar, análisis de laboratorio y obtención de imágenes.
Pruebas de la función pulmonar
Espirómetro
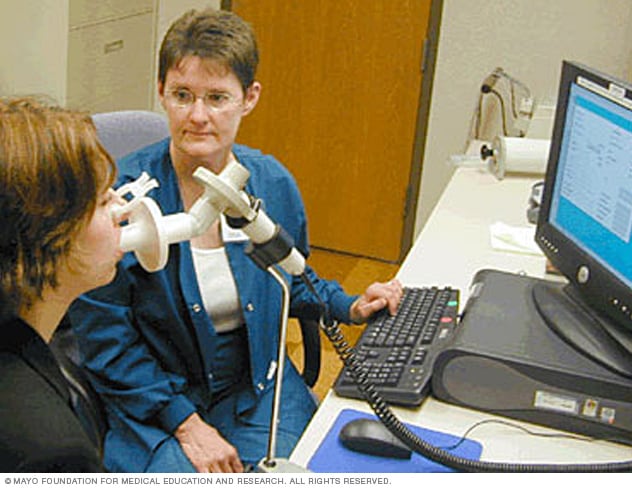
Espirómetro
Un espirómetro es un dispositivo de diagnóstico que mide la cantidad de aire que se puede inhalar y exhalar y el tiempo que lleva exhalar completamente después de una respiración profunda.
Las pruebas de la función pulmonar se realizan para determinar el funcionamiento de los pulmones. Estas son algunas de esas pruebas:
- Espirometría. En esta prueba, espiras rápida y enérgicamente a través de un conducto conectado a una máquina. La máquina mide la cantidad de aire que pueden contener los pulmones y la rapidez con que el aire entra y sale de los pulmones. La espirometría diagnostica la EPOC y permite saber el grado de limitación del flujo de aire.
- Prueba del volumen pulmonar. Esta prueba mide la cantidad de aire que retienen los pulmones en diferentes momentos al inspirar y espirar.
- Prueba de la difusión pulmonar. Esta prueba muestra la eficacia con la que el cuerpo transporta el oxígeno y el dióxido de carbono entre los pulmones y la sangre.
- Oximetría de pulso. Esta sencilla prueba utiliza un pequeño dispositivo que se coloca en uno de los dedos para medir la cantidad de oxígeno que hay en la sangre. El porcentaje de oxígeno en la sangre se denomina saturación de oxígeno. También es posible que tengas que realizar una prueba que consiste en caminar seis minutos mientras se verifica la saturación de oxígeno.
- Prueba de esfuerzo con ejercicio. Para vigilar la funcionalidad cardíaca y la pulmonar durante la actividad, podría realizarse una prueba de esfuerzo con ejercicio en una caminadora o en una bicicleta estática.
Diagnóstico por imágenes
- Radiografía de tórax. Una radiografía de tórax podría mostrar algunos cambios en los pulmones a causa de la EPOC. Los rayos X también pueden descartar otros problemas pulmonares o una insuficiencia cardíaca.
- Tomografía computarizada. Una tomografía computarizada combina imágenes de radiografías tomadas desde ángulos diferentes para permitir ver las estructuras internas del cuerpo. La tomografía computarizada muestra con mucho más detalle los cambios en los pulmones que una radiografía de tórax. Una tomografía computarizada de los pulmones puede mostrar enfisema y bronquitis crónica. También puede ayudar a saber si podrías beneficiarte de una cirugía para la EPOC y puede usarse para saber si hay cáncer de pulmón.
También pueden utilizarse estudios por imágenes y pruebas de la función pulmonar para controlar tu afección con el paso del tiempo y ver cómo están funcionando los tratamientos.
Análisis de laboratorio
- Análisis de gasometría arterial. Este análisis de sangre mide lo bien que los pulmones llevan el oxígeno a la sangre y eliminan el dióxido de carbono.
- Pruebas para la deficiencia de alfa-1-antitripsina. Las pruebas de sangre pueden detectar si tienes la afección genética denominada deficiencia de alfa-1-antitripsina.
- Análisis de sangre. Las pruebas de sangre no se usan para diagnosticar la enfermedad pulmonar obstructiva crónica, pero podrían usarse para determinar la causa de tus síntomas o descartar otras afecciones.
Más información
Tratamiento
El tratamiento varía según la gravedad de los síntomas y si tienes brotes cada vez que los síntomas empeoran. Dichos brotes se llaman exacerbaciones. Una terapia eficaz puede controlar los síntomas, hacer que la afección progrese más lentamente, disminuir el riesgo para complicaciones y mejorar la capacidad de llevar una vida activa.
Dejar de fumar
El paso más esencial en cualquier plan de tratamiento para la EPOC es dejar de fumar. Hacerlo puede evitar que la EPOC empeore y reduzca tu capacidad de respirar. Pero dejar de fumar no es fácil, sobre todo si ya lo intentaste y no tuviste éxito.
Habla con el profesional de atención médica sobre programas para dejar de fumar, productos para reemplazar la nicotina y medicamentos que podrían ayudarte. También habla sobre cómo manejar las recaídas. El profesional de atención médica también puede recomendar un grupo de apoyo para las personas que desean dejar de fumar. Además, es importante evitar el humo de segunda mano en la medida de lo posible.
Medicamentos
Se utilizan varios tipos de medicamentos para tratar los síntomas y las complicaciones de la enfermedad pulmonar obstructiva crónica. Puedes tomar algunos medicamentos de forma regular y otros según sea necesario.
La mayoría de los medicamentos para la EPOC se administran con inhalador. Con este pequeño dispositivo portátil, los medicamentos ingresan directamente a los pulmones cuando inhalas el vapor o el polvo. Habla con el profesional de atención médica para conocer la forma adecuada de usar el inhalador recetado.
Los medicamentos también se pueden administrar con un nebulizador. Esta pequeña máquina tiene una máscara o boquilla y una manguera unida a un recipiente redondo en el que se colocan los medicamentos líquidos. El nebulizador convierte los medicamentos líquidos en vapor, de modo que se pueda inhalar y llegue a los pulmones. Los nebulizadores también ayudan a aflojar la mucosidad. Es posible que tengas uno de los siguientes tipos de nebulizador:
- Los compresores o nebulizadores jet envían aire a presión a través de los medicamentos para crear vapor.
- Los nebulizadores ultrasónicos usan vibraciones de alta frecuencia para crear vapor.
- Los nebulizadores de malla o membrana pasan los medicamentos a través de una tapa con malla que tiene orificios pequeños que crean el vapor.
Broncodilatadores
Los broncodilatadores son medicamentos que generalmente vienen en inhaladores. Relajan los músculos que rodean las vías respiratorias. Esto puede ayudar a aliviar la tos y facilitar la respiración. Según la gravedad de la EPOC, es posible que necesites un broncodilatador de acción corta antes de las actividades y un broncodilatador de acción prolongada que utilices todos los días, o ambos.
Entre los ejemplos de broncodilatadores de acción corta se incluyen los siguientes:
- Albuterol (ProAir, Ventolin, Proventil)
- Ipratropio (Atrovent)
- Levalbuterol (Xopenex)
Un ejemplo de un inhalador combinado con broncodilatador de acción corta es el bromuro de ipratropio y el albuterol (Combivent Respimat).
Esteroides inhalables
Los corticoides inhalables, que suelen denominarse solo esteroides, pueden disminuir la inflamación de las vías respiratorias y ayudar a prevenir brotes cuando los síntomas de la EPOC empeoran. Los efectos secundarios de los esteroides inhalables pueden incluir moretones, infecciones orales y ronquera. Estos medicamentos son útiles si sueles tener períodos en los que los síntomas de la EPOC empeoran.
Inhaladores combinados
También existen inhaladores combinados que incluyen más de un tipo de broncodilatador. Algunos ejemplos de estos son los siguientes:
- Bromuro de aclidinio y formoterol fumarato (Duaklir Pressair)
- Glicopirronio y formoterol fumarato (Bevespi Aerosphere)
- Bromuro de tiotropio y olodaterol (Stiolto Respimat)
- Umeclidinio y vilanterol (Anoro Ellipta)
Otros inhaladores combinan broncodilatadores y esteroides inhalables. Estos son algunos ejemplos:
- Budesónida, glicopirronio y formoterol fumarato (Breztri Aerosphere)
- Fluticasona y vilanterol (Breo Ellipta)
- Furoato de fluticasona, umeclidinio y vilanterol (Trelegy Ellipta)
- Budesónida y formoterol (Breyna, Symbicort)
- Propionato de fluticasona y salmeterol (Advair, AirDuo RespiClick, Wixela Inhub)
Esteroides orales
Para aquellos momentos en los que los síntomas de la EPOC empeoran, los tratamientos de corta duración con corticoides orales, por ejemplo, de 3 a 5 días, pueden evitar que la EPOC siga empeorando. Los corticoides orales son medicamentos que se administran por la boca. El uso a largo plazo de estos medicamentos orales puede tener efectos secundarios graves, como aumento de peso, diabetes, osteoporosis, cataratas y mayor riesgo para infección.
Inhibidores de la fosfodiesterasa 4
Un medicamento aprobado para casos graves de EPOC y síntomas de bronquitis crónica es el roflumilast (Daliresp), un inhibidor de la fosfodiesterasa 4. Este medicamento disminuye la inflamación de las vías respiratorias y las relaja. Los efectos secundarios comunes incluyen náuseas, diarrea y pérdida de peso. El roflumilast se usa para evitar las exacerbaciones y disminuir su frecuencia.
Teofilina
Cuando otros tratamientos no han sido eficaces o si el costo es un factor para elegir tratamiento, la teofilina (Elixofilina, Theo-24, Theochron), un medicamento menos costoso, puede ayudar a facilitar la respiración y prevenir brotes cuando los síntomas empeoran. Los efectos secundarios dependen de la dosis; pueden incluir náuseas y problemas para dormir. Los análisis de sangre se suelen realizar para controlar los niveles de teofilina en sangre. La presencia de latidos cardíacos irregulares y convulsiones es posible si el nivel en sangre es demasiado alto.
Antibióticos
Las infecciones respiratorias, como la bronquitis aguda, la neumonía y la gripe, pueden empeorar los síntomas de la EPOC. Los antibióticos pueden ayudar a tratar los brotes cuando empeoran los síntomas de la EPOC, pero generalmente no se recomiendan para la prevención de infecciones. Algunos estudios demuestran que ciertos antibióticos, como azitromicina (Zithromax), ayudan a prevenir las exacerbaciones de la EPOC. Pero los efectos secundarios y la resistencia a los antibióticos pueden limitar su uso.
Terapias
La oxigenoterapia, un programa de rehabilitación pulmonar y la terapia de ventilación mecánica no invasiva en el hogar pueden ayudar a tratar la EPOC.
Oxigenoterapia
Si no hay suficiente oxígeno en la sangre, puede que necesites oxígeno suplementario. Puedes enviar el oxígeno adicional hasta los pulmones con una mascarilla o a través de sondas de plástico con puntas que se colocan en la nariz. Estas, a su vez, están conectadas a un tanque de oxígeno. Las unidades livianas y portátiles que puedes llevar contigo te pueden ayudar a tener mayor movilidad.
Algunas personas con enfermedad pulmonar obstructiva crónica usan el oxígeno solo cuando hacen actividades o mientras duermen. Otras personas usan el oxígeno todo el tiempo. La oxigenoterapia puede prolongar la vida y mejorar su calidad. Habla con el profesional de atención médica sobre tus necesidades y opciones de terapia con oxígeno.
Programa de rehabilitación pulmonar
En general, estos programas combinan educación sobre la salud, ejercicios de entrenamiento, técnicas de respiración, consejos nutricionales y asesoramiento. Trabajas con una variedad de especialistas, que pueden adaptar tu programa de rehabilitación a tus necesidades.
La rehabilitación pulmonar después de los brotes de empeoramiento de los síntomas puede disminuir la probabilidad de que tengas que volver al hospital. Esto también te permite participar más activamente en las actividades diarias y mejora la calidad de vida. Habla con el profesional de atención médica sobre ser parte de un programa.
Terapia de ventilación mecánica no invasiva en el hogar
Esta terapia podría evitar el empeoramiento de los síntomas en algunas personas con EPOC grave. Se están realizando investigaciones para determinar cuáles son las mejores formas de usar esta terapia en casa.
Según los datos disponibles, se avala el uso en el hospital de algunos dispositivos de respiración asistida, como el sistema de presión positiva de dos niveles sobre las vías respiratorias. El sistema de presión positiva de dos niveles sobre las vías respiratorias podría ayudar a determinadas personas con EPOC si se utiliza en casa durante la noche. Se trata de una máquina de terapia de ventilación mecánica no invasiva que se acopla a una mascarilla que se coloca sobre la boca y la nariz. El sistema de presión positiva de dos niveles sobre las vías respiratorias facilita la respiración y podría disminuir la probabilidad de tener que volver al hospital. También reduce la cantidad de dióxido de carbono que queda en los pulmones al espirar. Un exceso de dióxido de carbono podría derivar en una insuficiencia respiratoria aguda y la necesidad de hospitalización.
Control de los brotes de empeoramiento de los síntomas
Incluso con un tratamiento continuo, puedes pasar por momentos en los que los síntomas empeoran durante días o semanas. Estos momentos se conocen como exacerbaciones y pueden derivar en fallas pulmonares si no recibes tratamiento de inmediato.
Las exacerbaciones pueden presentarse a causa de una infección respiratoria, la contaminación del aire u otros factores desencadenantes de la irritación e inflamación de los pulmones. Independientemente de la causa, es importante obtener ayuda médica inmediata si notas que una tos es peor que lo normal, si hay un cambio en la mucosidad que expulsas al toser o si te cuesta respirar.
Cuando se producen exacerbaciones, puede que necesites medicamentos, como antibióticos, esteroides o ambos, oxígeno suplementario o tratamiento en el hospital. Cuando los síntomas mejoren, el profesional de atención médica puede comentarte las formas de prevenir los brotes de empeoramiento de los síntomas en un futuro. Es posible que debas dejar de fumar, tomar esteroides inhalables, broncodilatadores de acción prolongada u otros medicamentos, recibir la vacuna anual contra la gripe y evitar la contaminación del aire cuando sea posible.
Cirugía
La cirugía es una opción para algunas personas con tipos de enfisema grave que no reciben la ayuda suficiente solo de los medicamentos que toman. Estas son algunas de las opciones quirúrgicas:
- Cirugía de reducción del volumen pulmonar. En esta cirugía, el cirujano extrae pequeñas cuñas de tejido pulmonar dañado de la parte superior de los pulmones. Esto crea espacio adicional en el pecho para que el tejido pulmonar más saludable restante pueda expandirse y que el músculo que ayuda a respirar, es decir, el diafragma, funcione mejor. Esta cirugía puede prolongar la vida de algunas personas y mejorar su calidad.
- Reducción endoscópica del volumen pulmonar. Este procedimiento quirúrgico de invasión mínima, también conocido como cirugía de la válvula endobronquial, se realiza para tratar a las personas con EPOC. Se coloca una pequeña válvula endobronquial unidireccional en el pulmón. El aire puede salir desde la parte dañada del pulmón a través de la válvula, pero no puede ingresar aire nuevo. Esto permite que el lóbulo más dañado se contraiga de modo que la parte más sana del pulmón tenga más espacio para expandirse y funcionar.
- Trasplante de pulmón. El trasplante de pulmón puede ser una opción para aquellas personas que reúnen ciertos criterios. Este puede facilitar la respiración y permitir tener un estilo de vida más activo. Pero es una cirugía mayor con riesgos considerables, como el rechazo de órganos. Un trasplante de pulmón requiere tomar de por vida medicamentos que debilitan el sistema inmunitario.
- Bullectomía. En los pulmones, se forman grandes espacios de aire, conocidos como ampollas, cuando se destruyen las paredes internas de los alvéolos. Esto hace que se forme un saco de aire grande en lugar de muchos pequeños. Las ampollas se pueden volver muy grandes y causar problemas respiratorios porque el aire viejo queda atrapado y no deja suficiente espacio para el aire nuevo. En una bullectomía, el cirujano extrae las ampollas de los pulmones para ayudar a mejorar el flujo de aire.
Deficiencia de alfa-1 antitripsina
En el caso de los adultos con EPOC relacionada con la deficiencia de alfa-1-antitripsina, las opciones de tratamiento incluyen las utilizadas para las personas con tipos más comunes de EPOC. Algunas personas pueden recibir tratamiento también con el reemplazo la proteína alfa-1-antitripsina faltante. Esto podría prevenir más daños en los pulmones.
Más información
Más información
Estudios clínicos
Explora los estudios de Mayo Clinic que ensayan nuevos tratamientos, intervenciones y pruebas para prevenir, detectar, tratar o controlar esta afección.
Estilo de vida y remedios caseros
Si tienes EPOC, puedes tomar las siguientes medidas para sentirte mejor y disminuir el daño a tus pulmones:
- Controla tu respiración. Habla con el profesional de atención médica o con un terapeuta respiratorio sobre los métodos para respirar más eficientemente durante el día. Además, pregunta sobre las posiciones que facilitan la respiración, las maneras de conservar la energía, como sentarse para realizar tareas cuando sea posible, y las formas de relajarte cuando no puedes recobrar el aliento.
- Despeja tus vías respiratorias. Con la EPOC, la mucosidad tiende a acumularse en las vías respiratorias y puede ser difícil de eliminar. Expulsar la mucosidad con una tos controlada, beber mucha agua y usar un humidificador pueden ayudar.
- Haz actividad física de manera regular. Puede parecer difícil mantenerse activo cuando tienes problemas para respirar. Sin embargo, la actividad física y el ejercicio pueden mejorar la fuerza y la resistencia generales, así como fortalecer los músculos que usas para respirar. Analiza con el profesional de atención médica qué actividades son adecuadas para ti.
- Come alimentos saludables. Llevar una alimentación saludable puede ayudar a mantenerte fuerte. Si pesas menos de lo normal, el profesional de atención médica puede recomendarte suplementos nutricionales. Si tienes sobrepeso, la pérdida de peso puede ayudar significativamente a tu respiración, en especial durante la actividad física.
- Evita fumar y el aire de mala calidad. Además de dejar de fumar, es importante evitar los lugares donde otros fuman. El humo de segunda mano puede contribuir al daño pulmonar. La contaminación del aire también puede irritar los pulmones, así que comprueba las previsiones diarias de la calidad del aire antes de salir. Identifica qué factores podrían desencadenar los brotes de empeoramiento de los síntomas para evitarlos tanto como puedas.
- Programa una cita con tu profesional de atención médica con frecuencia. Respeta tu plan de citas, incluso si te sientes bien. Es importante controlar regularmente la funcionalidad pulmonar. Y asegúrate de recibir la vacuna contra la gripe de manera anual en otoño para ayudar a prevenir infecciones que pueden empeorar la enfermedad pulmonar obstructiva crónica. Pregúntale al profesional de atención médica cuándo recibir las vacunas contra el neumococo, la COVID-19 y el VRS. Llama al profesional de atención médica si tus síntomas empeoran o si presentas síntomas de infección.
Estrategias de afrontamiento y apoyo
Vivir con EPOC puede ser un desafío, en especial cuando se vuelve grave y es más difícil recuperar el aliento. Es posible que tengas que renunciar a algunas actividades que antes disfrutabas. Tus amigos y familia pueden observar que también se tienen que adaptar a algunos de estos cambios.
Puede ser útil compartir cómo te sientes con tu familia, tus amigos, un profesional de atención médica o un profesional de la salud mental. Buscar asesoramiento o tomar medicamentos puede ayudarte si te sientes deprimido o abrumado. Considera unirte a un grupo de apoyo para personas con EPOC.
Preparación para la consulta
Si el profesional de atención primaria cree que puedes tener EPOC, es posible que te remita a un neumólogo, que es un médico especializado en afecciones pulmonares.
Qué puedes hacer
Se recomienda que le pidas a un familiar o a un amigo que te acompañen a la cita para ayudarte a recordar la información.
Antes de la cita, prepara una lista de lo siguiente:
- Qué síntomas tienes y cuándo comenzaron. Incluye todo lo que empeore o mejore los síntomas.
- Todos los medicamentos, las vitaminas, las plantas medicinales y otros suplementos que tomas. Incluye las dosis.
- Antecedentes familiares, como casos de EPOC.
- Tratamiento para la EPOC, si has recibido uno. Incluye qué tipo de tratamiento fue y su resultado.
- Cualquier enfermedad que tengas y su tratamiento.
- Si fumas o fumaste alguna vez.
- Preguntas para hacerle al profesional de atención médica.
Estas son algunas preguntas que puedes hacer:
- ¿Cuál puede ser la causa de mis síntomas?
- ¿Qué tipo de pruebas deben hacerme?
- ¿Qué tratamiento me recomienda?
- Tengo otras enfermedades. ¿Cómo las afectará la EPOC?
- ¿Debo respetar alguna restricción?
No dudes en hacer otras preguntas que tengas durante la cita.
Qué esperar del médico
Es posible que el profesional de atención médica te haga preguntas, como:
- ¿Cuánto hace que tienes tos?
- ¿Te cuesta recuperar el aliento, incluso si haces poca actividad, o no haces ninguna?
- ¿Has notado algún silbido del pecho al respirar?
- ¿Fumas en la actualidad o alguna vez fumaste cigarrillos? Si fumas, ¿te gustaría recibir ayuda para dejar de hacerlo?
Prepárate para responder las preguntas a fin de tener más tiempo para hablar sobre los temas más importantes para ti.