概述
子宫肌瘤切除术是切除子宫内肌瘤的手术。子宫肌瘤是生长在子宫(胎儿发育的器官)内的常见肿块。这些肿块也称为平滑肌瘤。子宫肌瘤通常在女性的生育时期生长,但也可能在任何年龄段发生。
子宫肌瘤虽不是癌症,但仍可能引起各种问题。这些问题包括经血过多和下腹痛。子宫肌瘤切除术的目的是切除引起上述问题的子宫肌瘤。
切除子宫肌瘤后,子宫得到修复并保留在原位。与子宫切除术(切除整个子宫)不同,子宫肌瘤切除术仅切除子宫肌瘤。
目的
子宫肌瘤切除术的目的是切除引起症状或影响日常活动的肌瘤。该手术切除肌瘤,但保留子宫。
治疗肌瘤也有其他方法,包括子宫切除术。子宫切除术就是切除子宫的手术。如果您有以下情况,可能选择子宫肌瘤切除术而不是子宫切除术:
风险
子宫肌瘤切除术的并发症发生率较低。然而,该手术仍存在一些风险。子宫肌瘤切除术的风险包括:
降低子宫肌瘤切除术中风险的方法
为提升子宫肌瘤切除术的安全性,医护团队可能建议在术前采取以下措施:
- 服用铁补充剂和维生素。 如果因经血过多导致贫血,医疗护理专业人员可能会让您服用铁补充剂和维生素。这些有助于提升术前红细胞计数。
- 激素治疗。 术前治疗贫血的另一种方法是使用激素。激素治疗药物可在月经期间止血或减少出血。其中一些治疗药物包括避孕药或促性腺激素释放激素激动剂(GnRH 激动剂)。这类药物可抑制体内特定激素的分泌,从而停止月经并提高血液中的铁水平。
- 术前缩小子宫肌瘤。某些激素治疗药物(如 GnRH 激动剂)也可以缩小子宫肌瘤和子宫。这可能有助于外科医生在手术时采用更小切口,通常意味着恢复更快。在某些情况下,缩小子宫肌瘤甚至可能意味着您不必进行手术。
GnRH 激动剂可能引发类似绝经症状的副作用,可能包括潮热、盗汗和阴道干涩症。这些症状通常在停药后即可消退。为了帮助缓解副作用,医疗护理专业人员也可能让您服用雌激素和孕激素,这些激素可治疗绝经症状。您可能需要在术前服用这些药物几个月。
GnRH 激动剂治疗并非适合所有人。有时,它可能导致子宫肌瘤缩小太多,以至于手术中难以发现。这种药物的价格也可能非常昂贵,并且可能引起不良副作用。医疗护理专业人员将协助您确定这种治疗药物是否适合您。
如何进行准备
您还可能会在子宫肌瘤切除术前与外科医生讨论子宫肌瘤情况和可以采用的不同手术方式。外科医生和医护团队将协助您选择最佳治疗方案。建议您准备一份问题清单,以便全面了解手术及相关风险。
为子宫肌瘤切除术做好准备:
- 请告知医护团队您所使用的所有药物、维生素或补充剂。 其中一些可能会影响手术。
- 请遵循医护团队的指导。 例如,您可能需要术前几天甚至一周停用某些药物,以帮助降低出血风险。您也可能需要在术前几小时内禁食禁饮。
- 请他人陪同前往。 术后,您需要安排他人开车送您回家。陪同者还应该听取护理指导,因为您可能仍因手术中使用的药物而困倦。
其他要了解的事项
请咨询医护团队,了解术中将使用哪种麻醉类型。根据计划的子宫肌瘤切除术类型,您可能接受:
- 全身麻醉。 这会让您完全进入睡眠状态,并在喉部置管以辅助呼吸。全身麻醉适用于腹腔镜、机器人或经腹子宫肌瘤切除术。有时也适用于宫腔镜子宫肌瘤切除术。
- 监护麻醉。 这种麻醉使您处于类似睡眠的状态,并且您可能不会记得手术过程。而且也无需使用呼吸管。这类麻醉常用于宫腔镜子宫肌瘤切除术,因为这种手术创伤较小且所需麻醉量较低。
此外也可能使用其他类型的麻醉。请与医护团队讨论术后疼痛管理方案及止痛药服用方法。
您可能需要为住院做准备。住院时间长短取决于您所接受的手术类型。许多患者当天就能回家。其他患者可能需要留院观察一到三天。
可能出现的情况
肌瘤位置
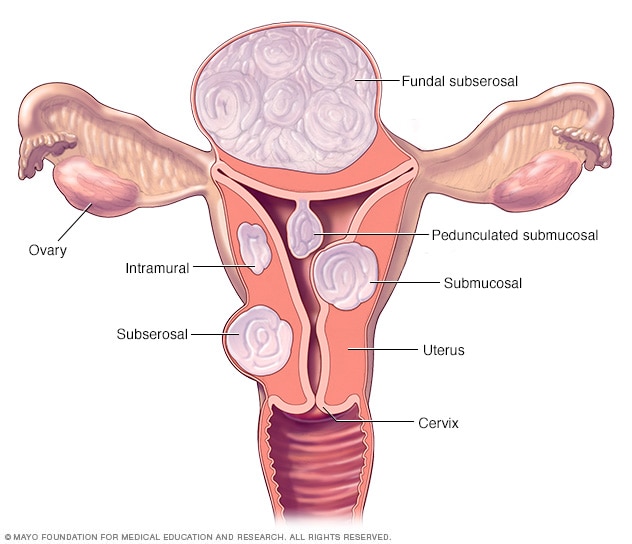
肌瘤位置
子宫肌瘤有三种主要类型。肌壁间肌瘤生长在子宫壁内。黏膜下肌瘤向子宫腔内生长。浆膜下肌瘤生长在子宫外侧。某些黏膜下或浆膜下肌瘤悬挂在子宫内或子宫外的蒂上。这被称为带蒂肌瘤。
外科医生切除子宫肌瘤的方式,取决于子宫肌瘤的大小、数量以及在子宫内的生长位置。
经腹子宫肌瘤剔除术
在此类子宫肌瘤切除术中,外科医生于下腹部做切口以进入子宫切除子宫肌瘤。这种类型的手术有时称为经腹手术。
多数情况下,外科医生会沿比基尼线做一个横向低位切口。但如果子宫过大,外科医生则需要做一个纵向切口。
由于这种手术比其他类型的子宫肌瘤切除术需要更大的切口,因此愈合时间通常更长。
腹腔镜子宫肌瘤切除术
在这种类型的子宫肌瘤切除术中,外科医生使用微型摄像头和手术工具经由腹部的一个或多个小切口切除肌瘤。这称为腹腔镜检查。
与使用较大切口的开放手术相比,腹腔镜手术通常引起的出血较少,并发症较少,留下的瘢痕组织也较少。您住院的时间也可能更短,复元速度也更快。
有时需要将子宫肌瘤切碎后经小切口取出。其他情况下,外科医生可能需要做一个更大的切口,将整个子宫肌瘤取出。极少数情况下,需要经阴道小切口切除子宫肌瘤。
机器人子宫肌瘤切除术
在这种类型的子宫肌瘤切除术中,外科医生会使用特殊的机器人来协助手术。外科医生会在您的腹部做几个小切口,并通过这些切口置入微型工具。外科医生坐在附近的控制台旁,使用机械臂移动这些工具。手术期间,手术团队会在床边进行协助。
机器人子宫肌瘤切除术与腹腔镜手术非常相似。与开放手术相比,这两种手术通常出血较少,愈合更快,并发症也更少。
机器人子宫肌瘤切除术可能比腹腔镜下子宫肌瘤切除术耗时更长、费用更高,但效果通常相近。目前对这两种子宫肌瘤切除术进行比较的研究并不多。
子宫肌瘤剔除术
在宫腔镜子宫肌瘤切除术中,外科医生使用一根带有光源的细长工具,经阴道和宫颈轻轻置入子宫腔内。子宫被注入透明液体使其扩大,方便外科医生更好地观察。
外科医生将子宫肌瘤切成小块后移除。外科医生可能使用通电的线环或带有微型刀片的工具小块削除子宫肌瘤。
这类手术通常适用于突向子宫腔内生长的较小子宫肌瘤,称为黏膜下肌瘤。如果子宫肌瘤太大,外科医生可能无法一次全部切除,您可能需要二次手术。
术后
术后,您将被送至恢复区,医疗护理团队将在您醒来后密切监测您的情况。
您可能会出现少量阴道出血,如点滴状出血或血性分泌物。出血可能持续几天或长达 6 周,具体取决于您接受的手术类型。
大多数患者在术后会感到一些疼痛或不适。医疗护理团队可能建议使用对乙酰氨基酚(Tylenol 等)或布洛芬(Advil、Motrin IB 等)等非处方止痛药。请确保遵循医疗护理团队的指示。
在您回家之前,医疗护理团队将会详细告知自我护理注意事项。他们可能会与您和帮助您回家的人交谈。您将获得以下信息:
- 如何护理手术部位。
- 可使用哪种止痛药。
- 何时重新开始恢复日常用药。
- 愈合期间的活动限制,包括工作、性生活及运动。
- 需要注意的异常体征。
- 医疗护理团队的联系方式。
- 下一次约诊时间。
结果
子宫肌瘤切除术后,您可能出现:
- 症状缓解。 术后,多数人感觉好转。月经量可能会减少,腹部压迫感或疼痛感通常会有所改善。
- 怀孕几率提高。 子宫肌瘤切除术对部分备孕人群有帮助。医生通常建议术后等待 3 至 6 个月再尝试怀孕。这可以让子宫有时间愈合。
在某些情况下,术中未发现的子宫肌瘤仍可能引发问题。未完全切除的子宫肌瘤可能会再次生长。后续也可能出现新的子宫肌瘤。这些子宫肌瘤未必都需要治疗。
与多发性子宫肌瘤患者相比,单发子宫肌瘤患者长出多个子宫肌瘤的可能性较低。术后怀孕也可能降低新发子宫肌瘤的风险。
如果有新发子宫肌瘤或子宫肌瘤复发,除子宫肌瘤切除术外,还有一些其他治疗方案。其他治疗方案包括:
- 子宫动脉栓塞术。 将微小颗粒注入子宫肌瘤的供血血管。这能切断血液供应,使子宫肌瘤萎缩,从而缓解症状。
- 射频消融术。 利用热量或摩擦破坏子宫肌瘤。此过程称为消融。特殊超声可帮助引导治疗过程。
- MRI 引导聚焦超声。 该治疗方案同样采用热量摧毁子宫肌瘤,并由磁共振成像提供引导。
- 子宫切除。 如果您确定未来无怀孕计划,子宫切除术也可以作为一种选择。
Dec. 13, 2025