Descripción general
Neurodermatitis
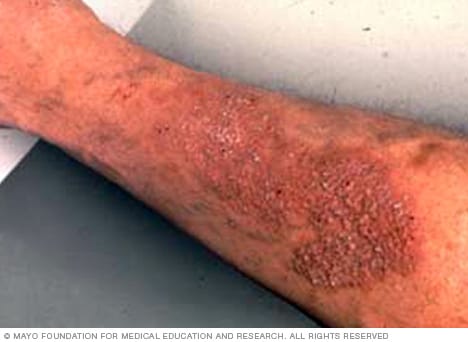
Neurodermatitis
La neurodermatitis es una afección de la piel caracterizada por picazón o descamación crónicas. Notarás áreas de piel levantadas, ásperas y con comezón, principalmente en el cuello, las muñecas, los antebrazos, las piernas o la zona de la ingle.
La neurodermatitis es una afección cutánea que comienza con una mancha en la piel que provoca picazón. Rascarse hace que pique más. Mientras más te rascas, la piel se vuelve gruesa y curtida. Pueden desarrollarse varias zonas que provocan picazón, generalmente en el cuello, las muñecas, los antebrazos, las piernas y en la zona de la ingle.
La neurodermatitis (liquen simple crónico) no pone en riesgo la vida ni es contagiosa. Sin embargo, la picazón puede ser tan intensa que altera el sueño, la función sexual y la calidad de vida.
Romper el ciclo de picazón y rascado de la neurodermatitis es todo un desafío, y la neurodermatitis normalmente es una afección duradera. Es posible que desaparezca con el tratamiento, pero suele regresar. El tratamiento se centra en controlar la picazón y prevenir el rascado. Asimismo, es posible que ayude a identificar y eliminar los factores que empeoran los síntomas, como piel seca.
Productos y servicios
Síntomas
Los síntomas de la neurodermatitis incluyen lo siguiente:
- Una o varias manchas de piel escamosa que producen picazón
- Llagas abiertas que sangran
- Piel gruesa y curtida
- Decoloración y arrugas en la piel de los genitales
- Manchas ásperas y levantadas, que están inflamadas o más oscuras que el resto de la piel
Esta afección compromete zonas que se pueden alcanzar para rascarse: el cuero cabelludo, el cuello, las muñecas, los antebrazos, los tobillos, la vulva, el escroto y el ano. La picazón, que puede ser intensa, puede ir y venir o ser continua. Es posible que te rasques la piel por costumbre y mientras duermes.
Cuándo debes consultar con un médico
Consulta a un proveedor de atención médica si los remedios caseros no ayudan después de dos días y sucede lo siguiente:
- Te das cuenta de que te rascas constantemente la misma zona de la piel.
- La picazón te impide dormir o concentrarte en tus rutinas diarias.
Busca atención médica de inmediato si empiezas a sentir dolor en la piel o esta se ve infectada y tienes fiebre
Causas
Se desconoce la causa exacta de la neurodermatitis. Puede desencadenarse por algo que irrita piel, como una prenda ajustada o una picadura de insecto. Cuanto más te rasques, más picará.
En algunos casos, la neurodermatitis ocurre junto con otras afecciones de la piel, como piel seca, dermatitis atópica o psoriasis. El estrés y la ansiedad también pueden provocar la comezón.
Factores de riesgo
Los factores que pueden aumentar el riesgo de neurodermatitis incluyen los siguientes:
- Edad. La afección es más común en personas de entre 30 a 50 años.
- Otras afecciones de la piel. Las personas que tienen o tuvieron otras afecciones cutáneas, como dermatitis atópica o psoriasis, son más propensas a tener neurodermatitis.
- Antecedentes familiares. Es posible que las personas cuyos parientes consanguíneos tienen o tuvieron fiebre del heno, eczema o asma durante la infancia tengan más probabilidades de presentar neurodermatitis.
- Trastornos de ansiedad. La ansiedad y el estrés emocional pueden desencadenar neurodermatitis.
Complicaciones
Rascarse persistentemente puede provocar heridas, infecciones bacterianas en la piel o cicatrices permanentes y cambios en el color de la piel (hiperpigmentación o hipopigmentación posinflamatoria). La picazón por neurodermatitis puede afectar el sueño, la función sexual y la calidad de vida.
Sept. 18, 2024