Descripción general
El hipogonadismo masculino es una afección en la cual el cuerpo no produce suficiente cantidad de la hormona que desempeña un papel clave en el crecimiento y desarrollo masculino durante la pubertad (testosterona) o en la cantidad suficiente de espermatozoides o en ambos.
Una persona puede nacer con hipogonadismo masculino o esta afección puede presentarse más tarde en la vida, a menudo por lesión o infección. Los efectos, y lo que puedes hacer al respecto, dependen de la causa y en qué momento de tu vida ocurre el hipogonadismo masculino. Algunos tipos de hipogonadismo masculino se pueden tratar con terapia de reemplazo de testosterona.
Síntomas
El hipogonadismo puede comenzar durante el desarrollo fetal, antes de la pubertad o durante la edad adulta. Los signos y síntomas dependen de cuándo aparece la afección.

Sistema reproductivo masculino
Desarrollo fetal
Si el cuerpo no produce suficiente testosterona durante el desarrollo fetal, el resultado puede ser un retraso en el crecimiento de los órganos sexuales externos. De acuerdo con cuándo se desarrolla el hipogonadismo y cuánta testosterona está presente, un niño que es genéticamente masculino puede nacer con lo siguiente:
- Genitales femeninos
- Genitales que no son claramente masculinos ni femeninos (genitales ambiguos)
- Genitales masculinos subdesarrollados
Pubertad
El hipogonadismo masculino puede retrasar la pubertad o causar desarrollo incompleto o falta de desarrollo normal. Puede obstaculizar:
- El desarrollo de la masa muscular
- El engrosamiento de la voz
- El crecimiento de vello corporal y facial
- El crecimiento del pene y los testículos
Y puede causar:
- El crecimiento excesivo de los brazos y las piernas en relación con el tronco del cuerpo
- El desarrollo de tejido mamario (ginecomastia)
Adultez
En los hombres adultos, el hipogonadismo puede alterar ciertas características físicas masculinas y perjudicar la función reproductiva normal. Los primeros signos y síntomas pueden incluir los siguientes:
- Disminución del deseo sexual
- Disminución de la energía
- Depresión
Con el tiempo, los hombres con hipogonadismo pueden desarrollar lo siguiente:
- Disfunción eréctil
- Esterilidad
- Disminución del crecimiento de vello en la cara y el cuerpo
- Disminución de la masa muscular
- Desarrollo de tejido mamario (ginecomastia)
- Pérdida de masa ósea (osteoporosis)
El hipogonadismo grave también puede causar cambios mentales y emocionales. A medida que la testosterona disminuye, algunos hombres tienen síntomas similares a los de la menopausia en las mujeres. Estos pueden incluir lo siguiente:
- Dificultad para concentrarse
- Calores
Cuándo buscar asistencia
Consulta con tu proveedor de atención médica si tienes síntomas de hipogonadismo masculino. Encontrar la causa del hipogonadismo es un primer paso importante para obtener el tratamiento adecuado.
Causas
El hipogonadismo masculino significa que los testículos no producen suficiente cantidad de la hormona sexual masculina testosterona. Hay dos tipos básicos de hipogonadismo:
- Primario. Este tipo de hipogonadismo, también conocido como insuficiencia testicular primaria, se origina a partir de un problema en los testículos.
- Secundario. Este tipo de hipogonadismo indica un problema en el hipotálamo o en la glándula pituitaria, partes del cerebro que envían señales a los testículos para que produzcan testosterona. El hipotálamo produce la hormona liberadora de gonadotropina, que le indica a la glándula pituitaria que produzca la hormona estimulante de folículos hormona estimulante de folículos y la hormona luteinizante hormona luteinizante. La hormona luteinizante entonces envía señales a los testículos para que produzcan testosterona.
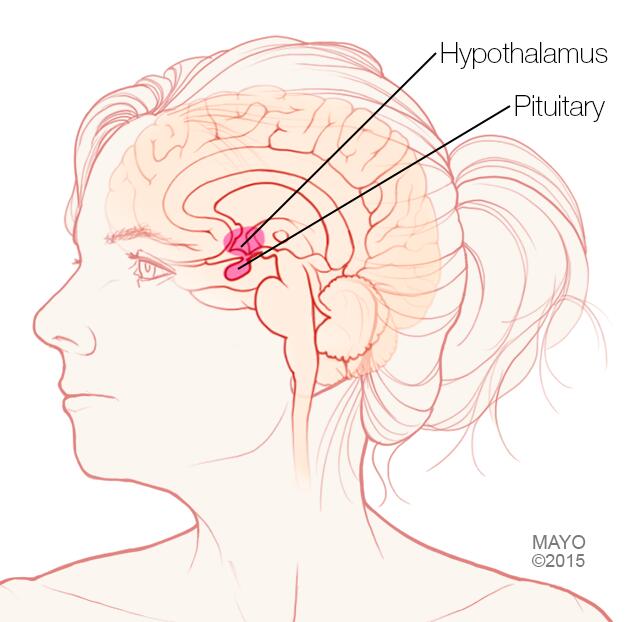
Hipófisis e hipotálamo
Cualquier tipo de hipogonadismo puede ser causado por un rasgo hereditario (congénito) o algo que sucede posteriormente en la vida (adquirido), como una lesión o una infección. A veces, el hipogonadismo primario y secundario ocurren juntos.
Hipogonadismo primario
Las causas comunes del hipogonadismo primario incluyen:
-
Síndrome de Klinefelter. Esta afección es el resultado de una anomalía congénita de los cromosomas sexuales X e Y. Un hombre normalmente tiene un cromosoma X y un cromosoma Y. En el síndrome de Klinefelter, hay dos o más cromosomas X además de un cromosoma Y.
El cromosoma Y contiene el material genético que determina el sexo de un niño y el desarrollo relacionado. El cromosoma X adicional que se da en el síndrome de Klinefelter provoca el desarrollo anormal de los testículos, lo que a su vez genera una producción deficiente de testosterona.
-
Testículos no descendidos. Antes del nacimiento, los testículos se desarrollan dentro del abdomen y normalmente descienden hasta su lugar permanente en el escroto. Algunas veces, uno o ambos testículos no descienden al nacer.
Esta afección a menudo se corrige por sí sola durante los primeros años de vida sin tratamiento. Si no se corrige en la primera infancia, puede provocar el mal funcionamiento de los testículos y una reducción de la producción de testosterona.
- Orquitis por parotiditis. Una infección por parotiditis que afecta los testículos y que ocurre durante la adolescencia o la edad adulta puede dañar los testículos, y afectar su función y la producción de testosterona.
- Hemocromatosis. Demasiado hierro en la sangre puede causar insuficiencia testicular o disfunción de la glándula pituitaria, lo que afecta la producción de testosterona.
- Lesión en los testículos. Debido a que los testículos se encuentran fuera del abdomen, son propensos a sufrir lesiones. El daño a ambos testículos puede causar hipogonadismo. El daño a un testículo puede no afectar la producción de testosterona total.
-
Tratamiento oncológico. La quimioterapia o la terapia de radiación en el tratamiento oncológico puede interferir en la producción de testosterona y esperma. Si bien en general los efectos de ambos tratamientos son temporales, puede haber infertilidad permanente.
Aunque muchos hombres recuperan su fertilidad a los pocos meses del tratamiento, tienen la opción de conservar el esperma antes de comenzar la terapia contra el cáncer.
Hipogonadismo secundario
En el hipogonadismo secundario, los testículos son normales pero no funcionan adecuadamente debido a un problema con la hipófisis o el hipotálamo. Existen varias afecciones que pueden causar hipogonadismo secundario, incluidas las siguientes:
- Síndrome de Kallmann. Se trata de un desarrollo anormal del área del cerebro que controla la secreción de las hormonas de la hipófisis (hipotálamo). Esta anomalía también puede afectar la capacidad para oler (anosmia) y causar daltonismo rojo-verde.
-
Trastornos hipofisarios. Una anomalía en la glándula pituitaria puede afectar a la liberación de hormonas de la glándula pituitaria a los testículos, lo que afecta la producción normal de testosterona. Un tumor hipofisario u otro tipo de tumor cerebral ubicado cerca de la hipófisis puede causar una deficiencia de testosterona o de otras hormonas.
Además, el tratamiento de un tumor cerebral, como la cirugía o la radioterapia, puede afectar la glándula pituitaria y causar hipogonadismo.
- Enfermedad inflamatoria. Ciertas enfermedades inflamatorias, como la sarcoidosis, la histiocitosis y la tuberculosis, afectan el hipotálamo y la glándula pituitaria, y pueden afectar la producción de testosterona.
- VIH o SIDA. El VIH o SIDA puede causar niveles bajos de testosterona al afectar el hipotálamo, la glándula pituitaria y los testículos.
- Medicamentos. El uso de ciertos medicamentos, como los analgésicos opiáceos y algunas hormonas, puede afectar a la producción de testosterona.
- Obesidad. Tener sobrepeso significativo a cualquier edad podría estar relacionado con el hipogonadismo.
- Envejecimiento. A medida que los hombres envejecen, hay una disminución lenta y progresiva en la producción de testosterona. La tasa varía enormemente.
Factores de riesgo
Los factores de riesgo para el hipogonadismo incluyen:
- VIH/SIDA
- Quimioterapia o radioterapia previas
- Envejecimiento
- Obesidad
- Desnutrición
El hipogonadismo puede ser hereditario. Si alguno de estos factores de riesgo está en tus antecedentes médicos familiares, díselo a tu médico.
Complicaciones
Las complicaciones del hipogonadismo no tratado difieren según el momento en que aparece: durante el desarrollo fetal, la pubertad o la edad adulta.
Las complicaciones podrían incluir lo siguiente:
- Genitales anormales
- Mamas masculinas agrandadas (ginecomastia)
- Infertilidad
- Disfunción eréctil
- Osteoporosis
- Baja autoestima