Descripción general
Conducto arterioso persistente
Conducto arterioso persistente
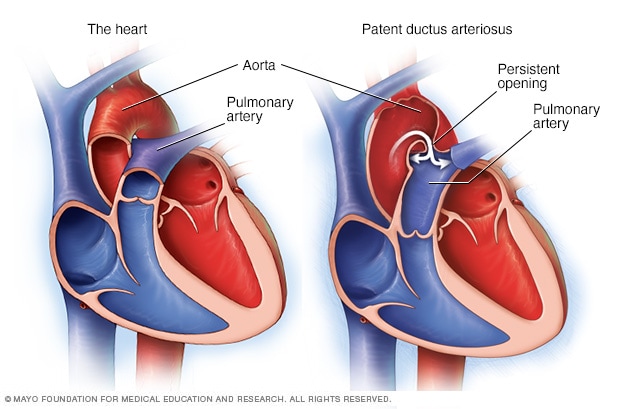
El conducto arterioso persistente es una abertura persistente que se ubica entre los dos vasos sanguíneos principales que salen del corazón. Dichos vasos son la aorta y la arteria pulmonar. La afección está presente al nacer.
El conducto arterioso persistente es una abertura constante que se encuentra entre los dos vasos sanguíneos principales que salen del corazón. El problema cardíaco está presente desde el nacimiento. Eso significa que es un defecto cardíaco congénito.
Una abertura llamada conducto arterioso es una parte del sistema de flujo sanguíneo para los bebés que aún están en el útero. Por lo general, se cierra poco después del nacimiento. Sin embargo, si permanece abierto, se llama conducto arterioso persistente.
A menudo, un conducto arterioso persistente pequeño no causa problemas y puede que nunca necesite tratamiento. Sin embargo, un conducto arterioso persistente grande sin tratar puede hacer que la sangre desoxigenada se mueva en la dirección incorrecta. Esto puede debilitar el músculo del corazón, lo cual causa insuficiencia cardíaca y otras complicaciones.
Las opciones de tratamiento de un conducto arterioso persistente incluyen exámenes médicos regulares, medicamentos y un procedimiento o una cirugía para cerrar la abertura.
Productos y servicios
Síntomas
Los síntomas del conducto arterioso persistente dependen del tamaño de la apertura y de la edad de la persona. Es posible que un conducto arterioso persistente pequeño no cause síntomas. Algunas personas no notan síntomas hasta la edad adulta. Un conducto arterioso persistente grande puede causar síntomas de insuficiencia cardíaca poco después del nacimiento.
Un conducto arterioso persistente grande que se encuentra durante la infancia o la niñez puede causar lo siguiente:
- Mala alimentación, que lleva a un crecimiento deficiente.
- Sudoración al llorar o comer.
- Respiración acelerada o falta de aliento persistentes.
- Cansancio rápido.
- Frecuencia cardíaca acelerada.
Cuándo consultar al médico
Comunícate con el médico si tu bebé o niño más grande:
- Se cansa con facilidad al comer o al jugar.
- No aumenta de peso.
- Se queda sin aliento cuando come o llora.
- Siempre respira aceleradamente o tiene dificultad para respirar.
Causas
No está claro cuál es la causa exacta de los defectos cardíacos congénitos. Durante las primeras seis semanas de embarazo, el corazón del bebé comienza a formarse y a latir. Se desarrollan los principales vasos sanguíneos que se dirigen desde y hacia el corazón. Es durante esta etapa que ciertos defectos cardíacos pueden comenzar a desarrollarse.
Antes del nacimiento, una abertura temporal llamada conducto arterioso se ubica entre los dos vasos sanguíneos principales que salen del corazón del bebé. Dichos vasos son la aorta y la arteria pulmonar. La abertura es necesaria para el flujo sanguíneo del bebé antes de nacer. Aleja el flujo sanguíneo de los pulmones del bebé mientras están en desarrollo. El bebé obtiene oxígeno de la sangre de la madre.
Después del nacimiento, el conducto arterioso ya no es necesario. Suele cerrarse en 2 o 3 días. Sin embargo, en algunos bebés, la abertura no se cierra. Cuando permanece abierto, se llama conducto arterioso persistente.
La abertura persistente hace que circule demasiada sangre hacia el corazón y los pulmones del bebé. Si no se trata, puede aumentar la presión arterial en los pulmones del bebé y el corazón podría agrandarse y debilitarse.
Factores de riesgo
Los factores de riesgo del conducto arterioso persistente incluyen los siguientes:
- Nacimiento prematuro. El conducto arterioso persistente es más común en los bebés que nacen demasiado pronto que en los que nacen a término.
- Antecedentes familiares y otras afecciones genéticas. Los antecedentes familiares de problemas cardíacos presentes al nacer pueden aumentar el riesgo de conducto arterioso persistente. Los bebés que nacen con una copia adicional del cromosoma 21, una afección denominada síndrome de Down, también tienen más probabilidades de tener esta enfermedad.
- Rubéola durante el embarazo. Contraer rubéola durante el embarazo puede causar problemas en el desarrollo del corazón del bebé. Un análisis de sangre antes del embarazo puede determinar si eres inmune a la rubéola. Hay una vacuna disponible para quienes no son inmunes.
- Nacimiento a una altura elevada. Los bebés que nacen a más de 8200 pies (2499 metros) tienen un mayor riesgo de presentar un conducto arterioso persistente que los bebés que nacen en alturas más bajas.
- Sexo femenino. El conducto arterioso persistente es dos veces más común en las niñas.
Complicaciones
Es posible que un conducto arterioso persistente pequeño no cause complicaciones. Los defectos más grandes y sin tratamiento podrían causar lo siguiente:
- Presión arterial alta en los pulmones, también llamada hipertensión pulmonar. Un conducto arterioso persistente grande provoca un flujo sanguíneo irregular en el corazón y los pulmones. Como consecuencia, la presión aumenta en la arteria pulmonar. Con el tiempo, este aumento de presión daña los vasos sanguíneos más pequeños en los pulmones. Puede ocurrir un tipo de daño pulmonar permanente y potencialmente mortal llamado síndrome de Eisenmenger.
- Insuficiencia cardíaca. Los síntomas de esta complicación grave incluyen respiración rápida, a menudo con jadeos, y poco aumento de peso.
- Infección cardíaca, conocida como endocarditis. Un conducto arterioso persistente puede aumentar el riesgo de infección del tejido cardíaco. Esta infección se llama endocarditis y puede ser mortal.
El conducto arterial persistente y el embarazo
Es posible transitar un embarazo sin complicaciones si tienes un conducto arterioso persistente pequeño. Sin embargo, tener un conducto arterioso persistente grande o complicaciones, como insuficiencia cardíaca, latidos cardíacos irregulares o daño pulmonar, aumenta el riesgo de que surjan complicaciones graves durante el embarazo.
Antes de quedar embarazada, habla con el proveedor de atención médica acerca de los posibles riesgos y complicaciones del embarazo. Algunos medicamentos para el corazón pueden causar problemas graves en el bebé en desarrollo. El proveedor de atención médica puede interrumpir o cambiar tus medicamentos antes de que quedes embarazada.
Juntos pueden analizar y proyectar la atención médica especializada que necesitas durante el embarazo. Si tienes un riesgo alto de dar a luz un niño con un problema cardíaco presente al nacer, pueden hacerte pruebas genéticas y exámenes de detección durante el embarazo.
Prevención
Se desconoce cómo se puede prevenir el conducto arterioso persistente. Sin embargo, es importante hacer todo lo posible para tener un embarazo saludable. A continuación, te damos algunos consejos básicos:
- Busca atención médica prenatal temprana, incluso antes de quedar embarazada. Antes de quedar embarazada, habla con el proveedor de atención médica sobre temas como dejar de fumar, reducir el estrés y suspender los métodos anticonceptivos. Informa al proveedor de atención médica sobre todos los medicamentos que tomas, incluso los medicamentos que compraste sin receta médica.
- Sigue una dieta saludable. Agrega un suplemento vitamínico que contenga ácido fólico. Se ha demostrado que el consumo diario de 400 microgramos de ácido fólico antes del embarazo y durante ese período reduce los problemas que afectan al cerebro y a la médula espinal del bebé. También puede ayudar a reducir el riesgo de problemas cardíacos.
- Haz ejercicio con regularidad. Trabaja con el proveedor de atención médica para establecer un plan de ejercicios que sea adecuado para ti.
- No bebas alcohol ni fumes. Estos hábitos en el estilo de vida pueden perjudicar la salud del bebé. Además, evita el humo de segunda mano.
- Recibe las vacunas recomendadas. Ponte al día con las vacunas antes de quedar embarazada. Ciertos tipos de infecciones pueden ser perjudiciales para un bebé en desarrollo.
- Controla la glucosa sanguínea. Si tienes diabetes, el correcto control de la glucosa en la sangre puede reducir el riesgo de ciertos problemas cardíacos antes del nacimiento.