概述
活体器官移植是一种手术操作,从活体捐献者的体内取出器官或器官的一部分,并移植给另一个器官功能不再正常的人。
近年来,由于对器官移植的需求不断增加以及可用的已故供体器官存在短缺,作为已故供体器官捐献的替代方法,活体器官捐献普及率已大幅增加。据报告,美国每年有超过 5,700 例活体器官捐献。
活体肾脏捐献是最常见的活体器官移植类型。捐献人可以捐出自己两个肾脏中的一个,剩余的肾脏能够完成必要功能。
活体器官捐献人也可以捐献一部分肝脏。肝脏剩余部分可以再生,长回与原来大小类似的尺寸,并发挥正常功能。
肾脏和肝脏移植是最常见的活体器官捐献手术类型。不过,活体器官捐献人也可以捐献用于移植的组织,例如皮肤、骨髓和造血细胞。
开始您的供体评估
要成为活体肾脏捐献者或活体肝脏捐献者,首先请完成这份健康史问卷。
活体器官捐献方式
活体器官捐献分为两种。
定向捐献
这是最常见的活体器官捐献方式。在这种类型中,捐献者指定将器官移植给特定的接受者。
捐献者可能是:
- 一级亲属,如父母、兄弟姐妹或成年子女
- 其他血亲,如叔婶或堂兄妹
- 与移植候选者没有血缘关系的人,如配偶或其他重要的人、朋友或同事
- 听闻移植候选者需求的人
非定向捐献
在非定向活体器官捐献(也被称为好撒玛利亚人捐献或无偿捐献)中,捐献者不指定捐献器官的接受者。其配型是根据医疗需求和血型匹配度而定的。
在有些情况下,捐献者可以选择不接触器官接受者。在有些情况下,如果供体和受体双方都同意,并且移植中心的政策也允许,供体和受体可以见面。
配对器官捐献和捐献链
配对器官捐献

配对器官捐献
在配对器官捐献中,活体供体及其受体不相容,不能进行移植。但每对中的供体分别与另一对中的受体相容。如果供体和受体都愿意,医生可能会考虑配对器官捐献。
活体供体器官捐献链
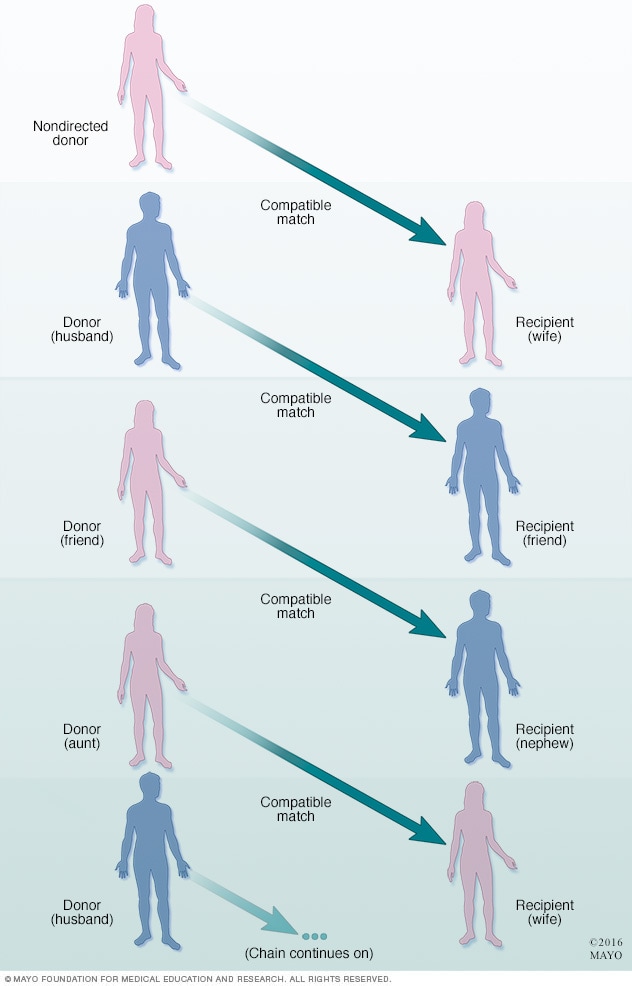
活体供体器官捐献链
为了得到匹配的器官,可以将一对以上不匹配的活体供体与受体与非定向活体供体联系起来形成一个捐赠链。
活体捐献者通常在配对器官捐献和捐献链方面发挥着重要作用。当捐献者和原定接受者的血型不相容时,可以选择配对器官捐献(也称为“配对交换”)。如果受体的某些抗体会对供体的细胞产生反应并可能导致移植失败,也可以选择配对器官捐献。
在配对器官捐献中,两个或多个器官捐献配对将交换供体,以使每个受体都能获得与自身血型相容的器官。非定向活体捐献者也可能参与配对器官捐献,帮助不相容者进行配对。
多对不相容的活体捐献者和接受者可能与一个非定向活体捐献者联系起来,以形成一个捐献链,从而得到相容器官。在这种情况下,一个非定向活体捐献者可以造福多位接受者。
Types
目的
对于需要器官移植的患者来说,活体移植是替代已故供体器官的可选方案。
此外,与已故供体器官移植相比,活体器官移植的并发症更少。总的来说,供体器官存活时间更长。
风险
与活体器官捐献相关的风险包括外科类手术的短期和长期健康风险、供体剩余器官功能异常以及器官捐献后的心理问题。
对于器官接受者而言,移植手术的风险通常较低,因为这可能是一种救命手术。但是对于捐献者而言,器官捐献会使健康者接受不必要的大手术,从而面临风险并需要时间恢复。
与手术相关的器官捐献直接风险包括疼痛、感染、疝气、出血、血凝块、伤口并发症以及在极少数情况下发生死亡。
关于活体器官供体的长期影响信息有限,并且研究仍在进行中。总体而言,现有数据显示,器官捐献者的长期健康状况良好。
器官捐献也可能引起心理健康问题,比如焦虑症和抑郁症的症状。捐献的器官在接受者体内可能无法正常运作,引起捐献者的后悔、愤怒或怨恨。
不同类型的活体器官捐献有不同的已知健康风险。为了最大程度地降低风险,捐献者需要接受全面检测,确保自己符合捐献条件。
捐献肾脏的风险
活体肾移植是研究最广泛的活体器官捐献类型,有 50 多年的随访资料。总体而言,研究表明,捐肾者的预期寿命与未捐肾者的预期寿命相同。
一些研究表明,活体肾脏捐献者将来的肾功能衰竭风险可能会稍微增加。但这种风险仍然小于一般人群中肾功能衰竭的平均风险。与活体肾脏捐献相关的特殊长期并发症包括高血压、尿蛋白水平升高(蛋白尿)和肾功能降低。
肝脏捐献的风险
活体肝脏捐献的风险也很低,但由于其医学实践晚于肾脏捐献,这种手术的成功案例比较有限。首例活体肝移植在 1989 年进行。
活体肝脏捐献也可能引起胆漏、胆管狭窄、腹腔内出血,在极少数情况下,还会导致肝脏其他部位的生长速度放缓。
如何进行准备
做出知情决策
器官捐献是个人决定,您需要仔细考虑其中的重大风险和益处。可与您的朋友、家人及其他可信的人交流,寻求建议。
您不应该因捐献而感到有压力,您可以随时改变主意。
一些需要考虑的有用问题:
- 我对器官捐献有什么看法?
- 其中的医疗风险是什么?
- 我的保险涵盖范围是什么?
- 捐献器官对我的经济或工作能力有何影响?
- 我是否知道充足信息,可以做出知情决策?
- 是否有人对我产生心理压力,强迫我做活体捐献人?
- 捐献或不捐献将如何影响我与受赠人的关系?
- 还有其他人可以捐献吗?
- 如果潜在捐献人不止一位,如何选择?
- 我的宗教如何看待器官捐献?
- 我所知的健康史或病史中有没有哪些方面会阻止我捐献?
- 在这个过程中,我是否有到位的支持网络来帮助我?
- 如果在评估过程中被拒绝,我会有什么感觉?
- 如果我的受赠者在移植后状况不佳,我会有什么感觉?
移植中心会对您的医疗信息保密。如果评估后发现您不适合捐献,移植中心只会告知您,您的器官被拒绝了。是否告知其具体原因(如果您知道受赠者是谁)则取决于您。
联邦医疗保险和联邦医疗补助服务中心以及美国国家器官获取和移植网络(OPTN)要求活体移植中心为活体器官捐献人安排一位独立的权益倡导人,以保护其知情同意权。这位权益倡导人通常是社工或咨询师,可以帮助分析您的感受、回答您的任何问题,并在整个捐献过程中帮助保护您的最佳利益。
选择一家移植中心
您的医务人员或器官接受者的医生可能会为您的手术推荐一家移植中心。您也可以自由选择移植中心,或从您保险公司的首选医疗服务提供者列表中选择一家。
考虑移植中心时,您可能需要:
- 了解移植中心每年进行的移植手术数量和类型
- 询问移植中心的器官捐献者和接收者存活率
- 通过移植受者科学登记处维护的数据库,比较移植中心的统计数据
- 评估该移植中心对最新移植技术的投入,这项数据可以显示该中心的移植技术是否有所发展
- 考虑移植中心提供的其他服务,如互助组、出行安排、恢复期所需的当地住房和转介的其他资源
如果您做出捐献器官的承诺,移植团队将与您和您的医生合作,完成整个活体器官移植过程。
可能出现的情况
术前
供体评估
如有可能,请带家人或朋友陪您进行评估。与信任的人讨论捐献的决定可能对您有所帮助。
活体器官供体的年龄通常在 18 至 60 岁之间,且身体和心理健康状况良好。具体的活体器官捐献人资格标准因器官和移植中心而异。
供体评估过程通常包括以下步骤:
- 初步筛查。活体器官捐献人评估的第一步通常是初步筛查,可以在线、亲自或通过电话完成。移植中心的工作人员将征求您同意,然后开始进行医学筛查,并询问一些有关您的健康和病史的问题。
- 血液检测。下一步通常是验血,以确定您的血型是否与接受者的血型相容。如果您的血型与预期接受者不符,则可能会有专门的医疗替代方案使您仍可成为供体。
-
体格检查和心理评估。在移植中心,移植团队将评估您的整体身心健康,以确保活体器官捐献手术对您的风险最小。
医生会做一些检查,以查看您是否患有糖尿病、癌症、某些传染病、心脏病或其他疾病,这些疾病可能会使您失去成为捐献者的资格。
如果您参与定向捐献,则不同的移植团队成员将对您和您的器官接受者进行评估和手术。您的评估结果是保密的。
此外,在评估过程中,团队将进行检查以确保您计划捐献的器官健康,并且确保摘除一个肾脏或部分肝脏不会在年龄较大时引起健康问题。这部分评估内容可能包括化验和影像学检查。
-
同意并进行最终审查。如果您符合活体器官捐献人的资格标准,则移植中心必须告知您有关器官捐献的所有方面和可能的结果,并获得您对该手术的知情同意。
移植工作人员将与您和您的家人讨论捐献肾脏或部分肝脏的益处和风险,并回答您的问题。工作人员还将讨论捐献器官前后保持健康生活方式的重要性。
术中
活体肾供体腹腔镜肾脏切除术
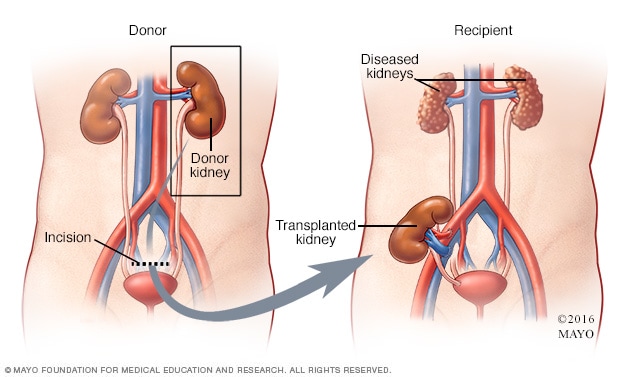
活体肾供体腹腔镜肾脏切除术
在腹腔镜肾脏切除术中,外科医生在肚脐附近开两个或三个小切口,然后使用一种称为腹腔镜的特殊摄像机来观察内脏并指导手术。然后将供体肾脏取出并移植到接受者体内。
活体肾脏捐献
大多数摘除活体捐献者肾脏进行移植的手术都是通过微创手术(腹腔镜肾切除术)进行的。腹腔镜肾脏切除术与传统的开腹手术(开腹肾切除术)相比,疼痛更少,恢复时间也更短。
在腹腔镜肾切除术中,外科医生会在您的肚脐附近做两到三个小切口,使用一种称为腹腔镜的特殊摄像头来观察内部器官并指导自己完成手术。
在某些情况下,供体可能不适合进行微创手术,此时可能需要进行开放式肾切除术。如果供体进行过多次腹部手术或严重超重,可能就属于这种情况。
在开放式肾切除术中,医生会在胸部和上腹部的侧面开一个 13 至 18 厘米(5 至 7 英寸)的切口。然后,外科医生使用一种称为牵开器的手术器械来展开肋骨,从而暴露供体的肾脏。
开放式和腹腔镜肾切除术均需持续约 2 至 3 个小时,并且均在全身麻醉下进行,这意味着您将在整个手术过程中处于睡眠状态。
活体肝移植
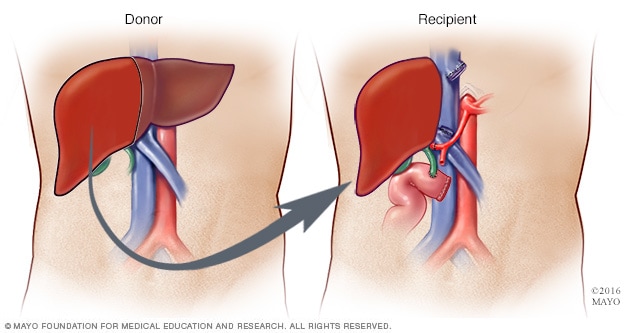
活体肝移植
在活体肝脏捐献时,外科医生会取下约 40%-70% 的供肝并将其植入接受者体内。
活体肝脏供体的器官再生
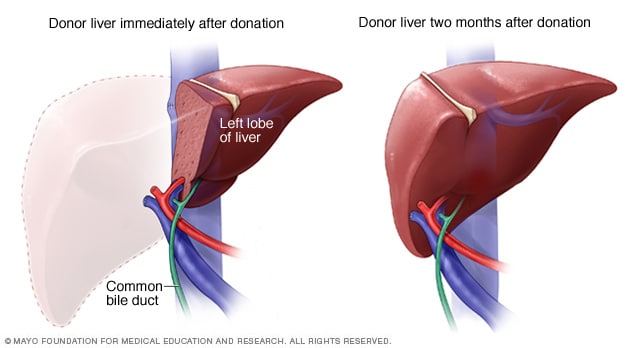
活体肝脏供体的器官再生
在活体肝脏供体手术后一周内,供体的肝脏开始生长并恢复到典型尺寸。捐赠后两个月左右可以恢复到标准的肝脏体积。
活体肝脏捐献
在活体肝脏捐献过程中,外科医生会通过腹部切口切除一部分肝脏。
肝脏的左叶或右叶均可用于捐献,具体取决于受体所需的大小。
将捐献者大约 40% 至 70% 的肝脏组织取出用于移植。捐献者的肝脏几乎在手术后立即开始重新生长,在捐献后约两个月内便重新长到正常大小和体积。
手术需在全身麻醉状态下进行,可能持续长达 10 个小时。
术后
- 住院。您在肾脏捐献后需要住院几天,在肝脏捐献后需要住院长达七天。
-
术后护理。如果您的住所离移植中心很远,医生会建议您出院后在移植中心附近住几天,以便监测您的健康状况及剩余器官的功能。
您可能需要在术后多次返回移植中心进行随访护理、检查和监测。移植中心需要提交器官捐献后 6 个月、12 个月和 24 个月时的随访数据。您进行肾脏或肝脏手术后一至两年,您当地的医务人员可能为您做化验。
- 恢复。移植团队成员会根据您的活体捐献手术和整体健康状况,给您具体建议,帮助您在康复期间进行自我护理和降低出现并发症的风险,这包括护理切口、管理疼痛、限制剧烈运动和恢复正常饮食。
-
恢复正常活动。大多数人在捐献肾脏后 4 至 6 周能够恢复正常的日常活动。
肝脏捐献的术后康复过程需要的时间略长一些,大多数人在捐献后 2 至 3 个月能够恢复工作及其他正常活动。
-
怀孕。肾脏捐献通常不会影响怀孕能力或安全妊娠和分娩的能力。有些研究表明,肾脏捐献者患妊娠并发症(如妊娠期糖尿病、妊娠高血压综合征、子痫前期和蛋白尿)的风险可能略有增加。
通常建议女性在活体肾脏捐献后至少等六个月再怀孕。
由于活体肝脏捐献是一种较新且不太常见的手术,因此目前对术后怀孕的情况知之甚少。
临床试验
探索 Mayo Clinic 的研究 测试新的治疗、干预与检查方法,旨在预防、检测、治疗或控制这种疾病。
妥善处理与支持
捐献器官是由个人决定的,需要慎重考虑,同时还要考虑到可能出现的严重风险和好处。请与朋友、家人以及其他可以信任的人交流,寻求建议。
移植团队也会在整个器官捐献过程中为您提供其他有用的资源和应对策略,例如:
- 加入器官捐献者的互助组。与有相同经历的人交流可以缓解恐惧和焦虑。
- 在社交媒体上分享您的经历。接触其他有类似经历的人,可能有助于您在做出决定前抱有更现实的期望。
- 自我教育。尽可能多地了解手术信息,对不懂的地方要多问。知识带来力量。
饮食与营养
活体捐献手术完成后,您应该能够很快恢复正常饮食。除非您有其他健康问题,否则很可能不存在与手术相关的任何特定饮食限制。
移植团队中有一名营养师,可以讨论您的营养和饮食需求,并回答您术后提出的任何问题。
运动
与其他人一样,通过饮食和运动来维持健康的生活方式对活体器官捐献人也非常重要。
在活体捐献手术后几周或几个月内,您就可以恢复到正常的身体活动水平。移植团队可以与您一起讨论您的个人身体活动目标和需求。
在开始任何新的身体活动之前,务必咨询医务人员。
有些医生会建议活体肾脏捐献人避免进行橄榄球、拳击、冰球、足球、武术或摔跤等接触类运动,以保护剩余的肾脏。还可能会建议佩戴防护装备,例如运动时在衣服下穿护具背心,保护肾脏不受伤害。
Jan. 31, 2025