Diagnóstico
Espirómetro
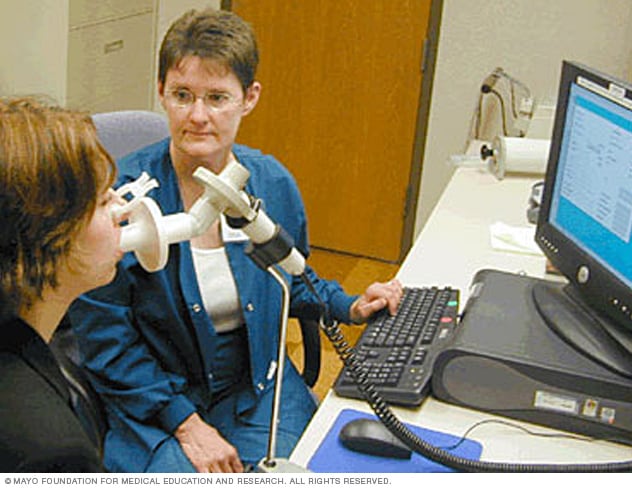
Espirómetro
Un espirómetro es un dispositivo de diagnóstico que mide la cantidad de aire que se puede inhalar y exhalar y el tiempo que lleva exhalar completamente después de una respiración profunda.
Para saber si tienes enfisema, tu médico u otro profesional de atención médica te preguntará tus antecedentes médicos y familiares, si fumas y si sueles estar en contacto con otros factores que irriten los pulmones. El profesional de atención médica hace una exploración física donde escucha los pulmones. Es posible que te realices estudios por imágenes, estudios de la función pulmonar y análisis de laboratorio.
Pruebas de diagnóstico por imágenes
- Radiografía de tórax. Esta prueba puede mostrar algunos cambios pulmonares causados por el enfisema. También puede descartar otras causas de tus síntomas. Sin embargo, la radiografía de tórax puede no mostrar cambios, aunque tengas enfisema.
- Tomografía computarizada. Una tomografía computarizada combina imágenes de radiografías tomadas desde muchos ángulos diferentes para permitir ver las estructuras internas del cuerpo. La tomografía computarizada aporta muchos más detalles sobre los cambios pulmonares que la radiografía de tórax. Una tomografía computarizada de los pulmones puede mostrar un enfisema. También puede ayudar a decidir si podrías beneficiarte de la cirugía. Las tomografías computarizadas también pueden servir para saber si hay cáncer de pulmón.
Pruebas de la función pulmonar
También llamadas pruebas de función pulmonar, los estudios de la función pulmonar miden la cantidad de aire que puedes inhalar y exhalar, y si tus pulmones suministran suficiente oxígeno a la sangre.
La espirometría es la prueba más frecuente para diagnosticar enfisema. Durante la espirometría, soplas por una sonda grande conectada a una pequeña máquina. Esto mide la cantidad de aire que pueden contener los pulmones y la rapidez con la que pueden expulsar el aire. La espirometría informa el grado de limitación del flujo de aire.
Otras pruebas incluyen la medición del volumen pulmonar y la capacidad de difusión, la prueba de caminata de seis minutos y la oximetría de pulso.
El estudio de la función pulmonar y los estudios por imágenes pueden mostrar si tienes enfisema. También pueden utilizarse para revisar tu afección a lo largo del tiempo y ver cómo están funcionando los tratamientos.
Análisis de laboratorio
Las pruebas de laboratorio no se usan para diagnosticar enfisema, pero pueden brindar más información sobre tu afección, determinar la causa de tus síntomas o descartar otras afecciones.
- Análisis de gasometría arterial. Este análisis de sangre mide la eficiencia con la que los pulmones llevan el oxígeno a la sangre y eliminan el dióxido de carbono.
- Imagen de deficiencia de alfa-1 antitripsina. Los análisis de sangre pueden indicar si padece la alteración genética hereditaria que causa la deficiencia de alfa-1 antitripsina.
Tratamiento
El tratamiento se basa en la gravedad de los síntomas y la frecuencia de las exacerbaciones. Un tratamiento eficaz puede controlar los síntomas, ralentizar el empeoramiento de la enfermedad, reducir el riesgo de complicaciones y exacerbaciones, y ayudarte a llevar una vida más activa.
Dejar de fumar
El paso más importante en cualquier plan de tratamiento para el enfisema es dejar de fumar. Dejar de fumar puede evitar que el enfisema empeore y te resulte más difícil respirar. Habla con el profesional de atención médica acerca de los programas para dejar de fumar, los productos para reemplazar la nicotina y los medicamentos que podrían ayudar.
Medicamentos
Se utilizan varios tipos de medicamentos para tratar los síntomas y complicaciones del enfisema. Puedes tomar algunos medicamentos de forma regular y otros según sea necesario. La mayoría de los medicamentos para el enfisema se administran mediante un inhalador. Este pequeño dispositivo portátil suministra el medicamento directamente a los pulmones al inhalar el aerosol o el polvo fino. Habla con tu profesional de atención médica sobre la manera correcta de usar el inhalador recetado.
Los medicamentos pueden ser los siguientes:
- Broncodilatadores. Los broncodilatadores son medicamentos que generalmente vienen en forma de inhalador. Los broncodilatadores relajan los músculos alrededor de las vías respiratorias. Esto puede ayudar a aliviar la tos y facilitar la respiración. Según la gravedad del enfisema, es posible que necesites un broncodilatador de acción corta antes de las actividades y un broncodilatador de acción prolongada que utilices todos los días, o ambos.
- Esteroides inhalables. Los esteroides inhalables pueden reducir la inflamación de las vías respiratorias y evitar las exacerbaciones. Los efectos secundarios pueden incluir moretones, infecciones en la boca y ronquera. Estos medicamentos son útiles si sufre con frecuencia exacerbaciones del enfisema.
- Inhaladores combinados. Algunos inhaladores combinan broncodilatadores y esteroides inhalables. También existen inhaladores combinados que incluyen más de un tipo de broncodilatador.
- Antibióticos. Si tienes una infección bacteriana, como bronquitis aguda o neumonía, los antibióticos pueden ayudar.
- Esteroides orales. En las exacerbaciones, un tratamiento breve, por ejemplo de cinco días de corticoides orales, puede evitar que los síntomas empeoren. Pero el consumo prolongado de estos medicamentos puede tener efectos secundarios graves, como aumento de peso, diabetes, osteoporosis, cataratas y más riesgo para infección.
Terapias pulmonares
- Rehabilitación pulmonar. En general, estos programas combinan educación, ejercicios de entrenamiento, consejos nutricionales y asesoramiento. Trabajarás con una variedad de especialistas, que pueden adaptar tu programa de rehabilitación a tus necesidades. La rehabilitación pulmonar puede ayudarte a reducir la falta de aliento y permitirte ser más activo y hacer ejercicio.
- Terapia nutricional. Puedes beneficiarte de los consejos sobre nutrición de un dietista. En las primeras etapas del enfisema, muchas personas necesitan bajar de peso, mientras que quienes se encuentran en un estadio avanzado a menudo necesitan aumentar de peso.
-
Oxigenoterapia. Si tienes enfisema grave con bajos niveles de oxígeno en sangre, es posible que necesites utilizar oxígeno adicional en casa. Este oxígeno adicional puede llegar a los pulmones a través de una máscara o de cánulas plásticas con puntas que se ajustan a la nariz. Se conectan a un tanque de oxígeno. Las unidades ligeras y portátiles pueden ayudar a algunas personas a desplazarse mejor.
El oxígeno suplementario puede ayudarte a respirar durante la actividad física y a dormir mejor. Muchas personas utilizan oxígeno las 24 horas del día, incluso al descansar.
Manejo de las exacerbaciones
Cuando se producen exacerbaciones, puede que necesites medicamentos adicionales (como antibióticos, esteroides o ambos). También podrías necesitar oxígeno suplementario o tratamiento en el hospital. Una vez que los síntomas mejoren, el profesional de atención médica puede hablar contigo sobre los pasos a seguir para ayudar a detener las exacerbaciones futuras.
Cirugía
Según la gravedad del enfisema que padeces, el profesional de atención médica podría sugerirte uno o más tipos diferentes de cirugía, entre ellos:
- Cirugía de reducción del volumen pulmonar. En esta cirugía, el cirujano extrae pequeñas cuñas de tejido pulmonar dañado de la parte superior de los pulmones. Esto crea un espacio extra en el pecho para que el tejido pulmonar sano restante pueda expandirse y el músculo que ayuda a respirar pueda trabajar mejor. En algunas personas, esta cirugía puede mejorar su calidad de vida y ayudarles a vivir más tiempo.
- Reducción endoscópica del volumen pulmonar. También llamada cirugía de la válvula endobronquial, se trata de un procedimiento de invasión mínima para tratar a las personas con enfisema. Se coloca una pequeña válvula endobronquial unidireccional en el pulmón. El aire puede salir de la parte dañada del pulmón a través de la válvula, pero no entra aire nuevo. Esto permite que el lóbulo pulmonar más dañado se contraiga para que la parte más sana del pulmón tenga más espacio para expandirse y funcionar.
- Bullectomía. En los pulmones se forman grandes espacios de aire denominados bullas cuando se destruyen las paredes internas de los alvéolos. Esto deja un saco de aire grande en lugar de un grupo de muchos sacos más pequeños. Estas bullas pulmonares pueden llegar a ser muy grandes y causar problemas respiratorios. En una bullectomía, el cirujano extrae las bullas de los pulmones para permitir un flujo de aire mayor.
- Trasplante de pulmón. El trasplante pulmonar puede ser una opción para aquellas personas que reúnen ciertos criterios. Conseguir un nuevo pulmón puede facilitar la respiración y permitir un estilo de vida más activo. Pero es una cirugía importante que conlleva graves riesgos, como el rechazo del órgano. Para tratar de evitar que se produzca el rechazo de órganos, es necesario tomar de por vida medicamentos que debilitan el sistema inmunitario.
Deficiencia de alfa-1 antitripsina
En el caso de los adultos con enfisema relacionado a la deficiencia de AAT, las opciones de tratamiento incluyen las utilizadas para las personas con tipos más comunes de enfisema. Algunas personas pueden ser tratadas mediante el reemplazo de la proteína AAT faltante. Esto puede evitar un mayor daño a los pulmones.
Más información
Estudios clínicos
Explora los estudios de Mayo Clinic que ensayan nuevos tratamientos, intervenciones y pruebas para prevenir, detectar, tratar o controlar esta afección.
Estilo de vida y remedios caseros
Si tienes enfisema, puedes seguir una serie de pasos para detener la velocidad del avance de la enfermedad y protegerte de complicaciones:
- Deja de fumar. Este es el paso más importante que puedes adoptar en beneficio de tu salud general. Seguir fumando puede causar más daño a los pulmones y empeorar el enfisema. Si necesitas ayuda para dejar de fumar, únete a un programa para dejar de fumar o habla con tu profesional de atención médica sobre formas de dejar de fumar. Evita el humo de segunda mano, siempre que sea posible. El humo de segunda mano puede agravar el daño pulmonar.
-
Evita los factores desencadenantes. Entre estos están los gases liberados por las pinturas y los escapes de los vehículos, algunos olores de la cocción, determinados perfumes, e incluso velas e inciensos encendidos. Cambia los filtros de la caldera y el aire acondicionado periódicamente para limitar los contaminantes. Verifica la presencia de radón en tu casa.
La contaminación del aire también pueden irritar los pulmones, así que verifica las previsiones diarias de la calidad del aire antes de salir. Averigua qué puede desencadenarte exacerbaciones y evítalo en la medida de lo posible.
- Controla la respiración. Habla con tu profesional de atención médica o terapeuta respiratorio sobre técnicas para controlar tu respiración de modo que te resulte más fácil respirar a lo largo del día. Habla también de las posturas que facilitan la respiración, de las formas de ahorrar energía, como sentarse para realizar tareas cuando sea posible, y de las estrategias de relajación que puedes usar cuando te cueste recuperar el aliento.
- Haz actividad física de manera regular. Puede parecer difícil mantenerse físicamente activo cuando tienes problemas para respirar. Pero la actividad física y el ejercicio regulares pueden contribuir a la fuerza general, al tiempo que puedes permanecer activo y a los músculos que usas para respirar. Pregúntale al profesional de atención médica qué actividades son mejores para ti.
- Come alimentos saludables. Ingerir alimentos saludables puede ayudarte a mantener tus fuerzas. Si tienes un peso inferior al normal, el profesional de atención médica puede recomendarte suplementos nutricionales. Si tienes sobrepeso, la pérdida de peso puede ayudar significativamente a tu respiración, especialmente durante las actividades.
- Consulta a un profesional de atención médica regularmente. Respeta tu cronograma de cita médica, incluso si te sientes bien. Es importante controlar regularmente la función pulmonar. Llama al profesional de atención médica si tus síntomas empeoran o si notas síntomas de infección.
-
Evita las infecciones de las vías respiratorias. Haz todo lo posible para mantenerte alejado de las personas que estén resfriadas o tengan gripe. Si tienes que relacionarte con grandes grupos de personas durante la época de resfríos y gripe, usa una máscara facial. También lávate las manos con frecuencia y lleva contigo un envase pequeño de antiséptico de manos con base de alcohol para usar siempre que lo necesites.
Y asegúrate de vacunarte contra la gripe todos los años en otoño para ayudar a prevenir infecciones que pueden empeorar el enfisema. Pregunta cuándo necesitas la vacuna neumocócica, las vacunas contra la COVID-19 y otras vacunas.
- Protégete del aire frío. El aire frío puede causar espasmos de las vías respiratorias y hacer la respiración todavía más dificultosa. En los días fríos, colócate una bufanda liviana o una máscara protectora del frío (en venta en farmacias) sobre la boca y la nariz antes de salir. Esto puede entibiar el aire que ingresa a los pulmones.
Estrategias de afrontamiento y apoyo
La dificultad para respirar puede limitar tu capacidad para hacer las actividades diarias. Es posible que tengas que renunciar a algunas actividades que antes disfrutabas. Es posible que tus familiares y amigos también tengan que adaptarse a algunos de estos cambios. A continuación, te damos algunas sugerencias que te pueden ayudar:
- Expresa tus sentimientos. Si tú y tu familia pueden hablar con franqueza sobre las necesidades de cada uno, podrán asumir mejor las diferencias que puede ocasionar el enfisema.
- Considera unirte a un grupo de apoyo. Considera unirte a un grupo de apoyo para personas con enfisema. Los grupos de apoyo no son para todos, pero pueden ser una buena fuente de información y estrategias de afrontamiento. Además, puede ser alentador pasar tiempo con otras personas con las mismas experiencias. Habla con tu profesional de atención médica o consulta el sitio web de la Asociación Americana del Pulmón para conocer los grupos de apoyo locales y en línea.
- Obtén ayuda cuando sea necesario. Mantente atento a tus cambios de estado de ánimo y tu relación con otras personas y no tengas miedo de pedir ayuda. Si es necesario, habla con un profesional de atención médica o con un profesional de la salud mental. Buscar asesoramiento o tomar medicación puede ayudarte si te sientes abrumado o deprimido.
Preparación para la consulta
Si tu profesional de atención primaria cree que puedes tener enfisema, es probable que te remita a un médico especializado en afecciones pulmonares llamado neumólogo.
Qué puedes hacer
Es posible que quieras que algún miembro de la familia o un amigo te acompañe a la cita médica. La persona que te acompañe puede ayudarte a recordar la información. Toma notas si esto ayuda.
Antes de la cita médica, prepara una lista con la siguiente información:
- Los síntomas y cuándo comenzaron. Agrega cualquier cosa que empeore o mejore tus síntomas.
- Todos los medicamentos, las vitaminas, las plantas medicinales y los suplementos que tomes. Agrega las dosis.
- Los antecedentes familiares, por ejemplo, si alguien de tu familia padece enfisema o EPOC.
- El tratamiento que hayas recibido para el enfisema, si recibiste alguno. Agrega en qué consistió el tratamiento y si te ayudó.
- Otras enfermedades que padezcas y los tratamientos.
- Si fumas o has fumado alguna vez. Agrega si te rodeas habitualmente de otras personas que fuman.
- Algún trabajo en el que hayas estado cerca de gases químicos, vapores o polvo industrial.
- Preguntas para hacer al profesional de atención médica.
Estas son algunas preguntas que puedes hacer:
- ¿Cuál puede ser la causa de los síntomas?
- ¿Qué tipo de pruebas necesito hacerme?
- ¿Qué tratamiento recomienda?
- Tengo otras enfermedades. ¿Cómo afectará el enfisema?
- ¿Debo respetar alguna restricción?
No dudes en hacer otras preguntas.
Qué esperar del médico
Es posible que el profesional de atención médica te haga preguntas, como las siguientes:
- ¿Te falta el aliento con facilidad?
- ¿Te impide la falta de aliento hacer las tareas cotidianas?
- ¿Cuándo notaste por primera vez falta de aliento?
- ¿Toses todos los días? De ser así, ¿cuándo empezó?
- Si fumas, ¿has intentado dejar el hábito? ¿Quieres recibir ayuda para dejar de fumar?
- ¿Hay alguien en tu familia que sufra enfisema o EPOC?
- ¿Has notado alguna vez un tono azulado en las uñas o los labios?
- ¿Has bajado o aumentado de peso últimamente?
Prepárate para contestar preguntas, de modo que tengas tiempo de hablar sobre lo que es más importante para ti.