Descripción general
Trasplante corneal de espesor total
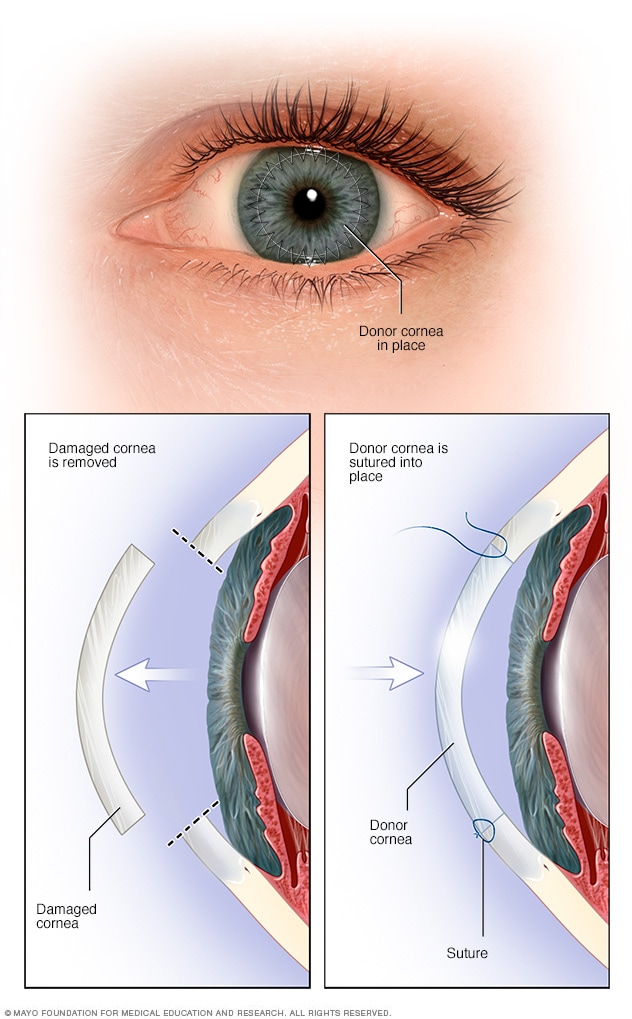
Trasplante corneal de espesor total
Durante un trasplante corneal de espesor total, se extirpa una parte circular en forma de disco de la córnea y se reemplaza con una porción de córnea de tamaño similar de un donante. Esta operación se llama queratoplastia penetrante.
Un trasplante de córnea es una operación que se hace para reemplazar parte de la córnea con tejido de la córnea de un donante. Esta operación a veces se denomina queratoplastia. La córnea es la superficie transparente en forma de cúpula del ojo a través de la cual la luz entra en el ojo. Tiene una función importante en la capacidad del ojo para ver con claridad.
Con un trasplante de córnea se puede hacer lo siguiente:
- Corregir la visión
- Reducir el dolor
- Mejorar el aspecto de una córnea dañada o afectada por una enfermedad
La mayoría de los trasplantes de córnea son exitosos. Sin embargo, el trasplante de córnea supone un pequeño riesgo de complicaciones, como el rechazo de la córnea del donante.
Productos y servicios
Por qué se realiza
Anatomía del ojo

Anatomía del ojo
Tu ojo es una estructura compleja y compacta que mide alrededor de 1 pulgada (2,5 centímetros) de diámetro. Recibe millones de datos acerca del mundo exterior, los cuales tu cerebro procesa con rapidez.
Un trasplante de córnea se emplea con mayor frecuencia para restaurar la visión en una persona con una córnea dañada. Un trasplante de córnea también puede aliviar el dolor u otros síntomas relacionados con enfermedades de la córnea.
Con un trasplante de córnea, se puede tratar una serie de afecciones, entre ellas:
- Una córnea que crece hacia afuera, lo que se conoce como queratocono.
- Distrofia de Fuchs, una afección genética.
- Adelgazamiento o desgarro de la córnea.
- Cicatrices de la córnea, causadas por una infección o lesión.
- Hinchazón de la córnea.
- Úlceras en la córnea que no responden al tratamiento médico.
- Complicaciones causadas por una cirugía ocular previa.
Riesgos
El trasplante de córnea es relativamente seguro. Aun así, conlleva un pequeño riesgo de complicaciones graves, como las siguientes:
- Infección ocular.
- Aumento de la presión dentro del globo ocular, lo que se denomina glaucoma.
- Problemas con los puntos utilizados para fijar la córnea donada.
- Rechazo de la córnea donada.
- Sangrado.
- Problemas en la retina, como desprendimiento de retina o hinchazón.
Síntomas del rechazo de córnea
El sistema inmunitario de tu cuerpo puede atacar por error la córnea del donante, lo que se denomina rechazo. Esto podría requerir tratamiento médico u otro trasplante de córnea.
Solicita una cita de urgencia con el oftalmólogo si notas alguno de los siguientes síntomas de rechazo:
- Pérdida de la visión
- Dolor en los ojos
- Ojos rojos
- Sensibilidad a la luz
El rechazo ocurre en aproximadamente el 10 % de los trasplantes de córnea.
Cómo prepararse
Antes de la cirugía para el trasplante de córnea, te someterás a lo siguiente:
- Un examen minucioso de la vista. El oftalmólogo buscará afecciones que pudieran causar complicaciones después de la cirugía.
- Mediciones del ojo. El oftalmólogo determinará el tamaño de la córnea del donante que necesitas.
- Una revisión de todos los medicamentos y suplementos que estés tomando. Es posible que debas dejar de tomar ciertos medicamentos o suplementos antes o después del trasplante de córnea.
- Un tratamiento para otros problemas oculares. Los problemas oculares no relacionados, como infecciones o hinchazón, pueden reducir tus probabilidades de tener un trasplante de córnea exitoso. El oftalmólogo tratará esos problemas antes de la cirugía.
Encontrar un donante de córnea
Las córneas que se utilizan para los trasplantes provienen de personas fallecidas. No se utilizan córneas de personas que fallecieron por causas desconocidas. Tampoco se utilizan las córneas de personas que hayan tenido una cirugía ocular previa, enfermedades oculares o determinadas afecciones, como enfermedades que pueden propagarse de una persona a otra.
A diferencia de las personas que necesitan un trasplante de órganos, por ejemplo, de hígado y de riñones, las personas que necesitan trasplantes de córnea no requieren compatibilidad de tejidos. En los Estados Unidos, las córneas de donantes están ampliamente disponibles, por lo que generalmente la lista de espera no es larga.
Operaciones para hacer un trasplante de una sección de la córnea
Un trasplante de córnea elimina el grosor total o parcial de la córnea afectada por la enfermedad y la reemplaza con tejido de un donante sano. El cirujano de córneas decidirá qué método utilizar. Estos tipos de operaciones incluyen los siguientes:
-
Queratoplastia penetrante. Esta operación implica un trasplante de córnea de espesor total. El cirujano corta todo el espesor de la córnea irregular o afectada por la enfermedad para extirpar un pequeño disco de tejido de la córnea del tamaño de un botón. Se utiliza un instrumento especial para hacer este corte circular preciso.
La córnea del donante, que ya está cortada para que coincida, se coloca en la abertura. Luego, el cirujano utiliza puntos, también llamados suturas, para mantener la nueva córnea en su lugar. Es posible que te quiten los puntos en una consulta posterior con el oftalmólogo.
-
Queratoplastia endotelial. Existen dos tipos de queratoplastia endotelial. En estas operaciones se extirpa el tejido afectado por la enfermedad de las capas posteriores de la córnea. Las capas incluyen el endotelio y una capa de tejido llamada membrana de Descemet que está adherida al endotelio. El tejido del donante reemplaza al tejido extirpado.
En el primer tipo de operación, llamada queratoplastia endotelial con disección de la membrana de Descemet, se utiliza el tejido de un donante para reemplazar hasta un tercio de la córnea.
En el segundo tipo de operación, llamada queratoplastia endotelial de la membrana de Descemet, se utiliza una capa mucho más delgada de tejido de un donante. El tejido que se utiliza en la queratoplastia endotelial de la membrana de Descemet es sumamente delgado y frágil. Esta operación es más compleja que la queratoplastia endotelial con disección de la membrana de Descemet, pero se utiliza comúnmente.
-
Queratoplastia lamelar anterior. Hay dos métodos diferentes para extirpar el tejido afectado por la enfermedad de las capas frontales de la córnea, incluidos el epitelio y el estroma. Sin embargo, dejan la capa endotelial posterior en su lugar.
La profundidad del daño de la córnea determina el tipo de operación de queratoplastia lamelar anterior adecuado para ti. Con la queratoplastia lamelar anterior superficial se reemplazan solo las capas frontales de la córnea y se dejan intactos el estroma y el endotelio sanos.
Se utiliza una operación de queratoplastia lamelar anterior profunda cuando el daño en la córnea se extiende en profundidad hasta el estroma. Luego se adjunta tejido sano de un donante para reemplazar la parte de la córnea que se extirpó. Este proceso se conoce como injerto.
- Trasplante de córnea artificial. Si no eres elegible para un trasplante de córnea de un donante de córnea, es posible que recibas una córnea artificial. Esta operación se conoce como queratoprótesis.
El médico te explicará qué método de cirugía para el trasplante de córnea es el más adecuado para ti, qué debes esperar durante la operación y cuáles son los riesgos del procedimiento.
Video: Trasplante de córnea
Los trasplantes de córnea de espesor total implican remover la córnea afectada por la enfermedad y suturar una nueva de un donante. Pero ahora, para las enfermedades que afectan solo el recubrimiento interno de la córnea, los médicos pueden hacer un trasplante de espesor parcial. Esto implica extirpar solo la capa dañada y trasplantarla con tejido de un donante.
Lo que puedes esperar
Durante el procedimiento
El día del trasplante de córnea, se te administrará un medicamento para que te sientas tranquilo o menos ansioso, o un medicamento que te adormezca el ojo. En cualquier caso, no deberías sentir dolor.
La cirugía se hace en un ojo a la vez. La cantidad de tiempo que pasas en la cirugía depende de tu situación.
Después del procedimiento
Después del trasplante de córnea, posiblemente debas hacer lo siguiente:
- Recibir medicamentos. Las gotas para los ojos y otros medicamentos pueden ayudar a controlar una infección, la hinchazón y el dolor. Las gotas para los ojos que inhiben el sistema inmunitario ayudan a evitar el rechazo de la córnea.
- Usar protección para los ojos. Las gafas o los anteojos protegen el ojo mientras se sana.
- Recostarte boca arriba. Dependiendo del tipo de trasplante, es posible que debas hacer esto durante un tiempo después de la cirugía para ayudar a que el tejido nuevo permanezca en su lugar.
- Evitar las lesiones. Planifica tomar las cosas con calma después del trasplante de córnea. Cuando el cirujano de ojos te dé su aprobación, retoma las actividades habituales lentamente, incluida la actividad física. No te frotes ni presiones el ojo. Deberás tomar precauciones adicionales para evitar dañar el ojo durante el resto de tu vida.
- Regresar para exámenes de seguimiento con frecuencia. Durante el año posterior a la cirugía, deberás consultar al oftalmólogo frecuentemente para controlar tu progreso y detectar complicaciones.
Resultados
La mayoría de las personas que recibe un trasplante de córnea logra que su visión quede al menos parcialmente corregida. Lo que puedes esperar después del trasplante de córnea depende de tu salud y del motivo de la cirugía.
El riesgo de complicaciones y rechazo de córnea continúa durante años después del trasplante de córnea. Por este motivo, visita al oftalmólogo una vez al año. El rechazo de córnea a menudo puede controlarse con medicamentos.
Corrección de la visión después de la cirugía
Al principio, tu visión podría ser peor que antes de la cirugía, ya que se necesita tiempo para que los ojos se adapten a la nueva córnea. Pueden pasar meses hasta que tu visión mejore.
Pueden pasar entre varias semanas y varios meses después de la cirugía hasta que se sane la capa externa de la córnea. Una vez que se haya sanado, el oftalmólogo hará ajustes para que tu visión mejore, como los siguientes:
- Corrección de la falta de uniformidad de la córnea. Los puntos que sostienen la córnea del donante sobre el ojo podrían causar irregularidades en la córnea, y esta superficie irregular puede causar astigmatismo. El astigmatismo puede hacer que tu visión sea borrosa. El oftalmólogo podría tratarlo soltando algunos puntos.
- Corrección de problemas de visión. Los errores de refracción, como la miopía y la hipermetropía, pueden corregirse. El oftalmólogo puede recomendar anteojos, lentes de contacto o, en algunos casos, cirugía ocular con láser.
Estudios clínicos
Explora los estudios de Mayo Clinic de pruebas y procedimientos para ayudar a prevenir, detectar, tratar o controlar las afecciones.
Feb. 08, 2023