诊断
肺活量计
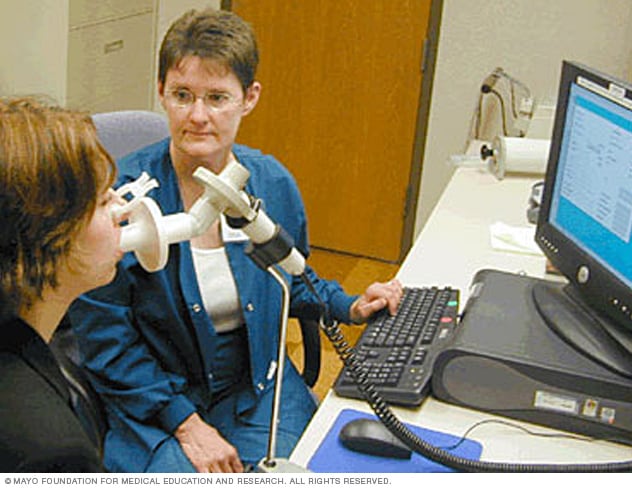
肺活量计
肺量计是一种诊断设备,可以测量您能够吸入和呼出的空气量。该设备还可以测量您深吸一口气然后完全呼出所花费的时间。
COPD 常被误诊。许多 COPD 患者直到病情进展才可能确诊。
为诊断您的病情,医生会检查您的体征和症状,讨论您的家族史和病史,并讨论您是否接触过肺部刺激物 — 特别是香烟烟雾。医生可能会要求做几项检查来诊断您的病症。
检查可能包括:
- 肺功能检查。这些检查能测量您吸入和呼出的空气量,以及肺部能否为您的血液输送足够的氧气。在肺量计法这种最常见的检查中,您要向连在一个小机器上的大管子吹气,来测量您的肺部能容纳多少空气,以及您能以多快的速度将空气从肺部排出。其他检查包括肺容积和扩散能力测量、六分钟步行试验和脉搏血氧测定。
- 胸部 X 线检查。胸部 X 线检查可以显示肺气肿,这是 COPD 的主要原因之一。X 线也可以排除其他肺部问题或心力衰竭。
- CT 扫描。肺部 CT 扫描有助于发现肺气肿,并确定 COPD 是否可以从手术中获益。CT 扫描也可以用来筛查肺癌。
- 动脉血气分析。这项血液检测可测量肺部将氧气带入血液并清除二氧化碳的能力。
- 化验。化验不能用于诊断 COPD,但可以用来确定症状的原因或排除其他疾病。例如,可以使用化验来确定您是否患有遗传性疾病 α1 抗胰蛋白酶缺乏症,这可能是某些人患 COPD 的原因。如果您有 COPD 家族史,并在很小的时候发展成 COPD,可以做这项检查。
治疗
许多慢性阻塞性肺疾病患者病情较轻,除了戒烟之外,几乎不需要其他治疗。即使对于更晚期的疾病,也可以采用有效治疗来控制症状、延缓疾病进展、降低并发症和恶化风险,以及提高积极生活的能力。
戒烟
在任何慢性阻塞性肺疾病的治疗计划中,最重要的步骤是戒烟。戒烟可以防止慢性阻塞性肺疾病恶化和降低呼吸能力。但是戒烟并非易事。如果您尝试戒烟但未成功,则此任务会看上去让人望而却步。
向您的医生咨询可能有用的尼古丁替代产品和药物,以及如何应对复吸。医生可能还会为希望戒烟的人推荐互助组。另外,尽可能避免接触二手烟。
药物
有几种药物可治疗慢性阻塞性肺病(COPD)症状及并发症。您可能需要定期服用某些药物,并视需要服用其他药物。
支气管扩张剂
支气管扩张剂通常是通过吸入器使用的药物,这类药物可以放松气道周围的肌肉。从而帮助缓解咳嗽和气短,使呼吸更轻松。根据患病的严重程度,您可能需要在活动前使用短效支气管扩张剂、每天使用长效支气管扩张剂或需要使用这两种药物。
短效支气管扩张剂有:
- 沙丁胺醇(ProAir HFA、Ventolin HFA 等)
- 异丙托溴铵(Atrovent HFA)
- 左旋沙丁胺醇(Xopenex)
长效支气管扩张剂有:
- 前交叉韧带idinium(Tudorza Pressair)
- 阿莫特罗(Brovana)
- 福莫特罗(Perforomist)
- 茚达特罗(Arcapta Neoinhaler)
- 噻托溴铵(Spiriva)
- 沙美特罗(Serevent)
- Umeclidinium(Incruse Ellipta)
吸入类固醇
吸入皮质类固醇药物可减轻气道炎症,并有助于防止疾病加重。副作用可能包括淤青、口腔感染和声音嘶哑。这些药物治疗 COPD 频率加重患者有效。吸入类固醇药物有:
- 氟替卡松(Flovent HFA)
- 布地奈德(Pulmicort Flexhaler)
组合吸入药
有些药物结合了支气管扩张剂和吸入类固醇药物。组合吸入药有:
- 氟替卡松和维兰特罗(Breo Ellipta)
- 氟替卡松、umeclidinium 和维兰特罗(Trelegy Ellipta)
- 福莫特罗和布地奈德(Symbicort)
- 沙美特罗和氟替卡松(Advair HFA、AirDuo Digihaler 等)
组合吸入药也包括联合一种以上类型的支气管扩张剂。这类组合包括:
- 前交叉韧带idinium 和福莫特罗(Duaklir Pressair)
- 沙丁胺醇和异丙托溴铵(Combivent Respimat)
- 福莫特罗和甘罗溴铵(Bevespi Aerosphere)
- 甘罗溴铵和茚达特罗(Utibron)
- 奥达特罗和噻托溴铵(Stiolto Respimat)
- Umeclidinium 和维兰特罗(Anoro Ellipta)
口服类固醇
对于经历其 COPD 变得更加严重(称为中度或重度急性加重)时期的患者,短期(例如 5 天)口服皮质类固醇药物可能能够预防 COPD 进一步加重。但长期使用这些药物可能产生严重的副作用,例如体重增加、糖尿病、骨质疏松症、白内障以及感染风险增加。
4 型磷酸二酯酶抑制剂
罗氟司特(Daliresp)是一种批准用于治疗重度 COPD 患者和有慢性支气管炎症状人群的药物,它是一种 4 型磷酸二酯酶抑制剂。该药物能减轻气道炎症并放松气道。常见的副作用包括腹泻和体重减轻。
茶碱
在其他治疗无效或考虑到费用问题时,更便宜的茶碱(Elixophyllin, Theo-24, Theochron)可能有助于改善呼吸并防止 COPD 发作加重。药物副作用与剂量有关,可能包括恶心、头痛、心跳加快和震颤,因此需要检查监测血药浓度。
抗生素
呼吸道感染(例如急性支气管炎、感染性肺炎和流行性感冒)可导致 COPD 症状加重。抗生素有助于治疗 COPD 发作加重,但一般不建议预防用给药。一些研究表明,某些抗生素,例如阿奇霉素(Zithromax),可防止 COPD 发作加重,但副作用和抗生素耐药性可能会限制这类抗生素的使用。
肺部疗法
对于中度或重度慢性阻塞性肺病(COPD)患者,医生往往会使用以下其他疗法:
-
氧疗。如果您的血液中氧气不足,则可能需要补充氧气。有多种设备可以将氧气输送到您的肺部,其中包括轻巧的便携式设备,您可以随身携带这些设备来执行任务和四处走动。
有些 COPD 患者仅在活动期间或睡眠时使用氧气。有些患者则一直使用氧气。氧疗可以改善生活质量,是唯一证明可以延长寿命的 COPD 疗法。与您的医生谈谈您的需求和选择。
-
肺康复治疗项目。这些项目通常会将教育、运动训练、营养建议和咨询结合在一起。您将与各种专家合作,他们可以为您量身定制康复项目,以满足您的需求。
COPD 恶化后的肺康复治疗可能会减少再次入院率,增强您参与日常活动的能力,并改善生活质量。与您的医生谈谈转诊项目。
家庭无创通气疗法
虽然证据表明双水平气道正压(BiPAP)等呼吸设备适合在医院使用,但一些研究目前支持居家使用带来的益处。带面罩的无创通气机有助于改善呼吸,减少可能导致急性呼吸衰竭和住院治疗的二氧化碳潴留(高碳酸血症)。需要开展更多研究才能确定使用此疗法的最佳方法。
急性加重的管理
即使持续治疗,您也可能经历症状持续恶化数天或数周时间。这称为急性加重,如果不及时接受治疗,可能会导致肺衰竭。
急性加重发作可能由呼吸道感染、空气污染或其他炎症触发因素引起。无论何种原因,如果您注意到咳嗽持续增加或黏液改变,或者如果您呼吸困难,务必立即就医。
当发生急性加重时,您可能需要在医院接受额外的药物治疗(如抗生素、类固醇或两者兼有)、辅助供氧或治疗。一旦症状改善,医生可能与您讨论预防未来急性加重的措施,例如:戒烟;使用吸入性类固醇、长效支气管扩张剂或其他药物;每年接种流感疫苗;以及尽可能避免空气污染。
外科手术
某些形式的严重肺气肿患者仅靠药物治疗无法提供足够的帮助。对于这类患者,外科手术也是一种选择。手术方案包括:
-
肺减容术。在这个手术中,您的外科医生会从上肺部楔形切除小块的受损肺组织。这样可以在您的胸腔中形成额外空间,使得剩余的健康肺组织可以扩张,膈膜也能更有效地发挥作用。对于某些患者,该手术可以改善生活质量并延长生存期。
内镜下肺减容术是一种微创手术,最近已获得美国食品药品管理局批准用于治疗 COPD。将一个微小的单向支气管内瓣膜放置在肺中,让受损最严重的肺叶收缩,从而使肺部更健康的部分具有更大的扩张和功能空间。
- 肺移植。对于某些符合特定标准的患者,肺移植可能也是一种选择。移植可以改善您的呼吸和活跃能力。但这是一项具有显著风险(如器官排斥)的大手术,而且您需要终身服用免疫抑制药物。
- 大疱切除术。气囊(肺泡)壁遭到破坏后,肺中会形成较大的空隙(大疱)。这些大疱可能变得很大,并引起呼吸问题。在大疱切除术中,医生会从肺部清除大疱,以帮助改善气流。
临床试验
探索 Mayo Clinic 的研究 测试新的治疗、干预与检查方法,旨在预防、检测、治疗或控制这种疾病。
生活方式与家庭疗法
如患有慢性阻塞性肺疾病 (COPD),您可采取措施缓解不适并减缓肺部损伤:
- 控制呼吸。向医生或呼吸治疗师咨询如何在一天中更有效地呼吸。另外,一定要讨论呼吸姿势、能量保留技巧和呼吸急促时可使用的放松技巧。
- 清理气道。患有慢性阻塞性肺疾病 (COPD) 时,黏液会聚集在气道中,难以清理。治疗咳嗽,多喝水和使用加湿器也会有所帮助。
- 定期运动。呼吸困难时,运动似乎很困难,但有规律的运动可提高整体力量和耐力,增强呼吸肌。和医生讨论您适合哪些运动。
- 健康饮食。健康的饮食有助于您保持体力。如果体重过轻,医生可能会建议营养补充剂。如果您体重过高,减重可显著改善呼吸,尤其是在体力消耗较大的情况下。
- 避免吸烟和空气污染。除了戒烟,避免在他人吸烟的地方停留也很重要。二手烟可能对肺部造成进一步损害。其他类型的空气污染也会刺激肺,因此,每天出门前请查看空气质量预报。
- 定期就诊。即使您感觉良好,也要按照预约时间就医。定期监测肺功能至关重要。务必在秋季接种流感疫苗,以预防感染,因为感染会加重慢性阻塞性肺疾病(COPD)。询问医生何时需要接种肺炎球菌疫苗。如症状恶化或发现感染的体征,请告知医生。
妥善处理与支持
COPD 可能让患者的生活变得极具挑战性,尤其是当病情加重导致呼吸问题时。您可能不得不放弃一些以前喜欢的活动。您的家人和朋友可能难以适应某些变化。
它可以帮助您与家人、朋友和医生分享您的恐惧和感受。您可能需要考虑加入 COPD 患者的互助组。而且,如果您感到抑郁或精神崩溃时,您可以从咨询或药物治疗中受益。
准备您的预约
如果您的初级保健医生怀疑您患有慢性阻塞性肺病(COPD),可能会将您转诊给肺病专家(专门治疗肺部疾病的医生)。
您可以做什么
就诊之前,您可能想写下下列问题的答案清单:
- 您出现了什么症状?何时开始出现?
- 哪些因素会加重您的症状?有什么会使您的症状缓和吗?
- 您家中是否有人患有 COPD?
- 您是否接受过任何 COPD 治疗?如有,是什么?有什么帮助?
- 您是否正在就任何其他医疗状况接受治疗?
- 您定期服用哪些药物和补充剂?
您可能希望邀朋友或家人陪您去就诊。听医生讲解复杂的医学问题(例如 COPD)时,四只耳朵总比两只耳朵掌握的信息多。如果有帮助的话也可以记笔记。
医生可能做些什么
医生可能会问以下问题:
- 您咳嗽多久了?
- 您容易气短吗?
- 您呼吸时是否有哮鸣?
- 您吸烟或曾吸烟吗?
- 您想要接受帮助戒烟吗?
您的医生会根据您的应答、症状以及需求提出其他问题。准备和预测问题有助于您充分利用就诊时间。