نظرة عامة
الكبد
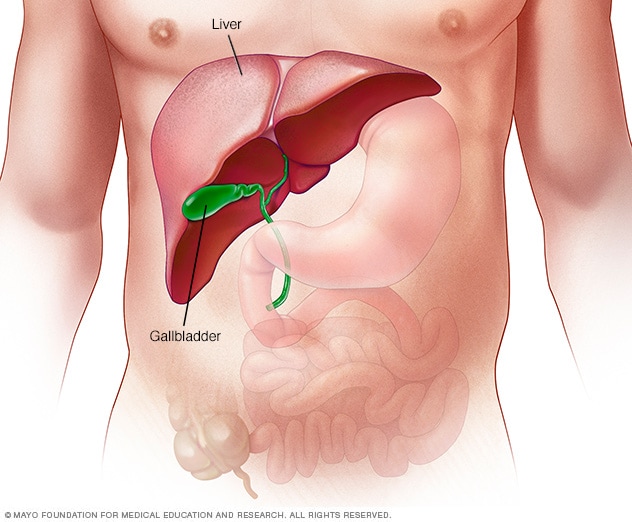
الكبد
الكبد هو أكبر عضو داخلي في الجسم، إذ يساوي حجمه حجم كرة القدم الأمريكية تقريبًا. ويقع بشكل أساسي في الجزء العلوي الأيمن من البطن، أي فوق المعدة.
ابدأ تقييم تبرعك
لتصبح متبرعًا حيًا للكلى أو الكبد، انقر هنا لإكمال استبيان التاريخ الصحي.
زراعة الكبد هي عملية جراحية لإزالة الكبد الذي لم يعد يعمل كما ينبغي (فشل الكبد) واستبداله بكبد سليم من مُتبرِّع متوفى أو جزء من كبد سليم من مُتبرِّع حي.
الكبد هو أكبر عضو داخلي لديك ويؤدي العديد من الوظائف المهمة، بما في ذلك:
- معالجة العناصر المغذية والأدوية والهرمونات
- إنتاج عصارة المرارة التي تساعد الجسم على امتصاص الدهون والكوليسترول والفيتامينات الذائبة في الدهون
- إنتاج البروتينات التي تساعد على تجلط الدم
- إزالة البكتيريا والسموم من الدم
- الوقاية من العدوى وتنظيم الاستجابات المناعية
عادة ما يُحتفَظ بزرع الكبد كخيار علاجي للأشخاص المصابين بمضاعفات كبيرة بسبب مرض الكبد المزمن في مراحله النهائية. قد يكون زرع الكبد أيضًا خيارًا علاجيًّا في حالات نادرة من الفشل المفاجئ لكبد سليم سابقًا.
عدد الأشخاص الذين ينتظرون عملية زراعة كبد يتجاوز بكثير عدد أكباد المُتبرِّعين المتوفين المتاحة.
ويمثل تلقي جزء من الكبد من مُتبرِّع حي بديلاً عن انتظار توافر كبد من مُتبرِّع متوفى. يمكن زراعة الكبد من مُتبرِّع حي لأن الكبد البشري يتجدد ويعود إلى حجمه الطبيعي بعد فترة وجيزة من الاستئصال الجراحي لجزء من العضو.
في عام 2018، أُجريت نحو 8200 عملية زراعة كبد في الولايات المتحدة للبالغين والأطفال. ومن بين هؤلاء الأشخاص، حصل نحو 390 شخصًا على أكباد من مُتبرِّعين أحياء. وفي الوقت نفسه، سُجِّل ما يقرب من 12800 شخص في قائمة الانتظار لعملية زرع كبد.
المنتجات والخدمات
الأنواع
لماذا تُجرى
مقارنة بين الكبد السليمة والكبد المتشمّعة
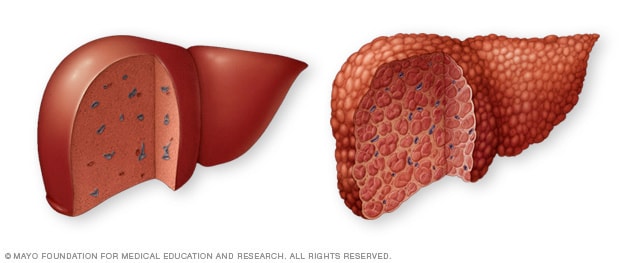
مقارنة بين الكبد السليمة والكبد المتشمّعة
كبد سليم، على اليسار، لا تظهر عليه أي علامات تندّب. في حالة التشمع، على اليمين، يحل النسيج الندبي محل نسيج الكبد السليم.
تمثل زراعة الكبد خيارًا علاجيًا لبعض الأشخاص المصابين بسرطان الكبد والمصابين بفشل الكبد ممن يصعب السيطرة على حالتهم باستخدام أنواع العلاج الأخرى.
يمكن أن يحدث فشل الكبد بسرعة أو عبر فترة زمنية طويلة. يُطلَق على فشل الكبد السريع الذي يحدث في غضون أسابيع، اسم فشل الكبد الحاد. فشل الكبد الحاد هو حالة غير شائعة تحدث عادةً نتيجة مضاعَفات أدوية معينة.
على الرغم من أن زراعة الكبد قد تعالج فشل الكبد الحاد، فهي تُستخدَم في أغلب الأحيان في علاج فشل الكبد المزمن. يحدث فشل الكبد المزمن ببطء على مدار شهور وسنوات.
قد يحدث فشل الكبد المزمن نتيجة مجموعة متنوعة من الحالات. يمثل تندب الكبد (تشمع الكبد) أكثر أسباب فشل الكبد شيوعًا. عند الإصابة بتشمع الكبد، يحل النسيج الندبي محل نسيج الكبد الطبيعي، ولا يؤدي الكبد وظيفته بكفاءة. وتشمع الكبد هو أكثر أسباب زراعة الكبد شيوعًا.
تشمل الأسباب الرئيسية لتشمع الكبد الذي يؤدي إلى فشل الكبد وزراعة الكبد ما يأتي:
- التهاب الكبد B و C.
- مرض الكبد الكحولي، الذي يسبِّب تلفًا بالكبد نتيجة الإفراط في استهلاك الكحول.
- مرض الكبد الدهني غير الكحولي، وهو حالة تتراكم فيها الدهون في الكبد، مما يسبب التهاب خلايا الكبد أو تلفها.
- الأمراض الوراثية التي تصيب الكبد. وهذا يشمل داء ترسب الأصبغة الدموية الذي يسبب تراكمًا مفرطًا للحديد في الكبد، ومرض ويلسون الذي يسبب تراكمًا مفرطًا للنحاس في الكبد.
- الأمراض التي تؤثر على الأنابيب التي تفرغ الكبد من الصفراء (قتوات المرارة). وهذا يشمل تشمع الكبد الصفراوي الأولي والتهاب الأقنية الصفراوية المصلب الأولي وانسداد القناة الصفراوية الخلقي. يمثل انسداد القناة الصفراوية الخلقي أكثر الأسباب شيوعًا لزراعة الكبد بين الأطفال.
وقد يعالج زرع الكبد أيضًا حالات سرطان محددة تنشأ في الكبد.
المخاطر
مضاعفات العملية
تنطوي جراحة زرع الكبد على مخاطر التعرض لمضاعفات كبيرة. هناك مخاطر ترتبط بالإجراء نفسه وأخرى مرتبطة بالأدوية اللازمة لمنع رفض كبد المتبرع بعد عملية الزرع.
تتضمن المخاطر المرتبطة بالإجراء ما يأتي:
- مضاعَفات القناة الصفراوية، وتشمل تسرُّبات من القناة الصفراوية أو تقلُّص الأقنية الصفراوية
- النزف
- الجلطات الدموية
- فشل الكبد المُتبرَّع به
- العدوى
- رفض الكبد المُتبرَّع به
- الخلط العقلي أو النوبات الـمرضية
وقد تشمل المضاعفات طويلة المدى أيضًا الإصابة مرة أخرى بمرض الكبد في الكبد المزروع.
الآثار الجانبية لأدوية منع الرفض
بعد إجراء عملية زراعة الكبد، ستتناول أدوية لبقية حياتك للمساعدة في منع جسمك من رفض الكبد المُتبرَّع به. يمكن أن تسبب هذه الأدوية المضادة للرفض مجموعة متنوعة من الآثار الجانبية، بما في ذلك:
- ترقق العظام
- السكري
- الإسهال
- حالات الصداع
- ارتفاع ضغط الدم
- ارتفاع مستوى الكوليسترول
نظرًا إلى أن الأدوية المضادة للرفض تعمل عن طريق تثبيط جهاز المناعة، فإنها تزيد أيضًا من خطر الإصابة بالعدوى. قد يعطيك طبيبك أدوية لمساعدتك على مكافحة العدوى.
كيف تستعد
اختيار مركز زراعة الأعضاء
إذا أوصى الطبيب بزرع الكبد، فقد تُحال إلى مركز زرع الأعضاء. تتاح للمريض حرية اختيار مركز الزرع بنفسه أو اختيار مركز مدرج ضمن قائمة شركة التأمين المشترك بها والتي تضم مقدِّمي الخدمة المفضَّلين.
عند التفكير في مراكز زراعة الأعضاء، قد ترغب في:
- التعرُّف على عدد عمليات الزراعة التي يجريها المركز سنويًّا وأنواعها.
- الاستفسار عن معدلات المركز المتعلقة بالبقاء على قيد الحياة عند زراعة الكبد.
- مقارنة إحصائيات مركز الزراعة باستخدام قاعدة البيانات التي يحتفظ بها السجل العلمي لمتلقِّي الزراعة.
- الوعي بالتكاليف التي ستتكبَّدها قبل الزراعة وأثناءها وبعدها. ستتضمن التكاليف كلًّا من الاختبارات، وتوفير العضو، والجراحة، والإقامة في المستشفى، والنقل من المركز وإليه لاستكمال الإجراء، وحضور مواعيد المتابَعة الطبية.
- التفكير في الخدمات الإضافية التي يقدِّمها مركز الزراعة، مثل تنسيق مجموعات الدعم، والمساعدة في ترتيبات السفر، وإيجاد سكن محلي خلال فترة التعافي، والإحالات إلى موارد أخرى.
- تقييم التزام المركز بمواكَبة أحدث التقنيات والتكنولوجيا المُستخدَمة في الزراعة، مما يعكس مدى تقدُّم البرنامج.
بعد اختيار مركز الزراعة، ستحتاج إلى الخضوع لتقييم لتحديد ما إذا كانت تنطبق عليك شروط الأهلية المُطبَّقة في المركز. يطبِّق كل مركز زراعة معايير أهلية خاصة به. في حالة عدم قبولك في أحد مراكز الزراعة، فقد تخضع للتقييم في مركز آخر.
تتمثل أهداف عملية التقييم في تحديد ما إذا كنت:
- تتمتع بصحة جيدة بما يكفي لإجراء الجراحة وإذا كان بإمكانك تحمل أدوية ما بعد الزرع مدى الحياة
- مصابًا بأي حالات طبية يمكنها إعاقة نجاح الزراعة
- مستعدًّا وقادرًا على تناوُل الأدوية وفقًا للتعليمات، واتباع مقترحات فريق الزراعة
قد تتضمن الاختبارات والإجراءات والاستشارات المحددة ما يلي:
- اختبارات معملية، مثل اختبارات الدم والبول لتقييم صحة أعضائك، ومن ضمنها الكبد
- اختبارات التصوير، مثل الألتراساوند (محوِّل الطاقة فوق الصوتي) على الكبد
- اختبارات القلب لتحديد صحة الجهاز القلبي الوعائي
- فحص عام للصحة، ويتضمَّن اختبارات فحص السرطان الروتينية، لتقييم صحتك بشكل عام والتحقُّق من أي أمراض أخرى قد تؤثِّر على نجاح الزراعة
قد يشمل أيضًا التقييم الذي تخضع له ما يلي:
- استشارات التغذية مع اختصاصيي النُّظم الغذائية الذين يقيِّمون نظامك الغذائي ويقدِّمون توصيات حول كيفية وضع خطة لتناوُل وجبات صحية قبل الزراعة وبعدها
- تقييمًا نفسيًّا لتقييم أي مشاكل كامنة ومعالَجتها، مثل الاكتئاب أو القلق، وتحديد ما إذا كنت تدرك تمامًا مَخاطر زرع الكبد
- اجتماعات مع الاختصاصيين الاجتماعيين الذين يقيّمون شبكة دعمك لتحديد ما إذا كان لديك أصدقاء أو عائلة يساعدون في رعايتك بعد الزراعة
- استشارات الإدمان لمساعدة الأشخاص الذين يجدون صعوبة في الإقلاع عن الكحول أو المخدرات أو التبغ
- استشارات مالية لمساعدتك على معرفة تكلفة الزراعة وتكلفة الرعاية بعد الزراعة وتحديد التكاليف التي يغطيها تأمينك
بمجرد اكتمال هذه الاختبارات والاستشارات، تجتمع لجنة الاختيار التابعة لمركز الزراعة لمناقشة وضعك. تحدِّد اللجنة ما إذا كان زرع الكبد هو أفضل علاج لك وما إذا كنت بصحة جيدة بما يكفي للخضوع للزراعة.
إذا كانت الإجابة عن كلا السؤالين بنعم، فستُدرَج في قائمة انتظار زرع الكبد.
ما يمكنك توقعه
قبل الإجراء
إدراجك في قائمة الانتظار
سيستخدم الأطباء نتائج اختبارات وظائف الكبد والعوامل الأخرى لتقييم شدة مرضك، ومدى الحاجة الملحة إلى إجراء عملية الزراعة، ومكانك في قائمة انتظار زراعة الكبد.
وتُحدَّد الأولوية في قائمة انتظار الزراعة من خلال نظام درجات. يستخدم الأطباء درجة نموذج المرحلة النهائية لمرض الكبد للبالغين ودرجة المرحلة النهائية لمرض كبد الأطفال للأطفال الذين تقل أعمارهم عن 12 عامًا.
سيستخدم طبيبك معادلة محددة لتحديد درجة نموذج المرحلة النهائية لمرض الكبد، التي يمكن أن تتراوح بين 6 و40. وتقدِّر الدرجات خطر الوفاة في غضون 90 يومًا من دون زراعة. تشير درجة نموذج المرحلة النهائية لمرض الكبد العالية إلى الحاجة الملحة إلى عملية الزراعة.
عندما تصبح أعضاء المُتبرِّع المتوفى متاحة، تصنَّف حسب فصيلة الدم وتُخصَّص وفقًا لدرجات نموذج المرحلة النهائية لمرض الكبد. وعادةً ما يُعرض على الأشخاص الذين حصلوا على درجات أعلى في نموذج المرحلة النهائية لمرض الكبد أكبادًا تم التبرع بها أولاً. يتم استغلال الوقت المستغرق في قائمة انتظار زراعة الكبد لكسر الروابط بين الأشخاص الذين لديهم نفس درجات نموذج المرحلة النهائية لمرض الكبد ونفس فصيلة الدم.
قد لا تؤدي بعض حالات الكبد، مثل سرطان الكبد، إلى حصول الشخص على درجة عالية في نموذج مرض الكبد في مراحله النهائية (MELD). يمكن لمركز الزرع أن يطلب نقاط إضافية لنموذج مرض الكبد في مراحله النهائية (MELD) للأشخاص المصابين بأمراض معينة إذا استوفوا معايير الاستثناء المحددة.
بالإضافة إلى ذلك، يُعفى البالغون المصابون بفشل الكبد الحاد من نظام إعطاء الأولوية للأعضاء المتبرَّع بها القائم على نموذج لمرض الكبد في مراحله النهائية (MELD) ويمكن وضعهم في أولوية أعلى من قائمة انتظار الزرع وفقًا لخطورة مرضهم.
انتظار كبد جديد
يمكن أن يختلف انتظار الكبد المتبرَّع به اختلافًا كبيرًا. ينتظر بعض الأشخاص أيامًا، بينما ينتظر آخرون شهورًا أو قد لا يتلقون أبدًا كبدًا من متبرع متوفى.
بينما تنتظر كبدًا جديدًا، سيعالج طبيبك مضاعفات فشل الكبد لجعلك تشعر بالراحة قدر الإمكان.
تُعدُّ مضاعفات فشل الكبد في المرحلة النهائية خطيرة، وقد تدخل المستشفى بشكل متكرر. إذا تدهور الكبد، يتم تحديث درجة نموذج لمرض الكبد في مراحله النهائية.
المُتبرِّعون بالكبد الأحياء
تُجرى نسبة صغيرة من عمليات زراعة الكبد كل عام من مُتبرِّعين أحياء. في هذه الحالات، يقوم الجرَّاحون بزراعة جزء صغير من كبد شخص حي سليم. وقد استُخدِمت عمليات زراعة الكبد من مُتبرِّعين أحياء في البداية للأطفال الذين يحتاجون إلى زراعة كبد؛ لأن الأعضاء المناسبة من المُتبرِّعين المتوفين تكون نادرة. لكنها في الوقت الحالي تمثل خيارًا أيضًا للبالغين المصابين بمرض الكبد في مراحله النهائية.
تمثل عمليات زراعة الكبد من مُتبرِّعين أحياء بديلاً لانتظار الكبد من مُتبرِّع متوفى، وتسمح لمتلقي العضو بتجنب المضاعفات الصحية المحتملة الناتجة عن انتظار الزراعة. الخطوة الأولى هي تحديد مُتبرِّع حي يتمتع بصحة جيدة وقادر على الخضوع لإجراء جراحي كبير بأمان. يُعَدُّ عمر المتبرع وفصيلة الدم وحجم العضو أيضًا من الاعتبارات الحاسمة في تحديد ما إذا كنت أنت والمتبرع تتطابقان مع عملية زرع الكبد من متبرع حي.
معظم المتبرعين بالكبد الأحياء هم أفراد العائلة المقربون أو أصدقاء المرشح لإجراء زرع الكبد. إذا كان لديك فرد من العائلة أو صديق على استعداد للتبرع بجزء من كبده/كبدها لك، فتحدث إلى فريق الزرع الخاص بك حول هذا الخيار.
إن عمليات الزرع من متبرع حي لها نتائج جيدة، تمامًا مثل عمليات الزرع التي تستخدم الكبد من متبرعين متوفين. لكن العثور على متبرع حي قد يكون صعبًا. يخضع المتبرعون بالكبد الأحياء لتقييم مكثف للتأكد من تطابقهم مع متلقي الأعضاء ولتقييم صحتهم البدنية والعقلية. تنطوي الجراحة أيضًا على مخاطر كبيرة للمتبرع.
يمكن لفريق الزرع الخاص بك مناقشة الفوائد والمخاطر معك ومع المتبرع المحتمل.
عملية زرع الكبد التبادلية
وهو نوع آخر أقل شيوعًا من زرع الكبد من متبرع حي يسمى عملية زرع الكبد التبادلية (عملية الزرع الدومينو). في عملية زرع كبد التبادلية، تتلقى كبدًا من متبرع حي مصاب بمرض يسمى الداء النشواني العائلي. الداء النشواني العائلي هو اضطراب نادر جدًا يتراكم فيه البروتين غير الطبيعي، ويؤدي في نهاية المطاف إلى تلف الأعضاء الداخلية للجسم.
في هذا الإجراء، يخضع المُتبرِّع المصاب بالداء النشواني العائلي لعملية زراعة كبد لعلاج حالته. بعد ذلك، يعطي المُتبرِّع كبده لك في عملية زراعة الكبد التبادلية لأن الكبد لا يزال يعمل بشكل جيد. قد تُصاب في نهاية المطاف بأعراض داء النشواني، لكن هذه الأعراض عادةً ما تستغرق عقودًا من الزمن لتظهر.
وعادةً ما يختار الأطباء المتلقين الذين يبلغون من العمر 55 عامًا أو أكثر والذين لا يُتوقع أن تظهر عليهم الأعراض قبل نهاية عمرهم الطبيعي المتوقع. وبعد الزراعة، يراقب الأطباء المريض لمتابعة ظهور أي مؤشرات لتلك الحالة.
سيقيِّمك الأطباء لتحديد ما إذا كنت مُرشحًا لعملية زراعة الكبد التبادلية أو إذا كان هناك خيار علاج آخر أكثر ملاءمة لحالتك.
البقاء بصحة جيدة
سواء كنت تنتظر كبدًا متبرَّعًا به أو تمت بالفعل جدولة عملية الزرع، احرص على البقاء بصحة جيدة. إذ يمكن أن يؤدي الحفاظ على صحتك ونشاطك قدر الإمكان إلى زيادة احتمالية استعدادك لعملية الزرع عندما يحين وقتها. وقد يساعد ذلك أيضًا في تسريع التعافي من الجراحة. احرص على:
- تناوُل أدويتك وفقًا للإرشادات.
- اتباع إرشادات النظام الغذائي ومُمارسة الرياضة.
- الالتزام بكافة مواعيدك مع فريق الرعاية الصحية.
- الاستمتاع بممارسة أنشطة صحية، مثل الاسترخاء وقضاء الوقت مع العائلة والأصدقاء.
البقاء على اتصال مع فريق الزراعة، وإخباره بشأن أي تغييرات مهمة تطرأ على صحتك. وإذا كنت تنتظر كبدًا من مُتبرِّع، فتأكد من أن فريق الزراعة يعرف كيفية الوصول إليك في جميع الأوقات. واحتفظ بحقيبة المستشفى المجهزة في متناول يدك، وجهِّز ترتيبات الانتقال إلى مركز زراعة الأعضاء.
أثناء الإجراء
رزاعة الكبد من متبرِّع حي
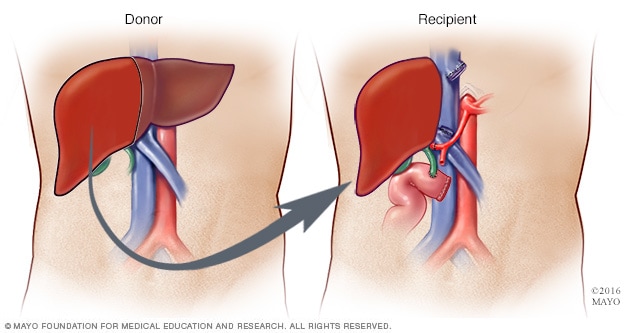
رزاعة الكبد من متبرِّع حي
أثناء جراحة زراعة الكبد من متبرِّع حي، يزيل الجراحون ما يتراوح بين 40% و70% من كبد المتبرع ويزرعونه في جسم المتلقي.
تجدد كبد متبرع حي
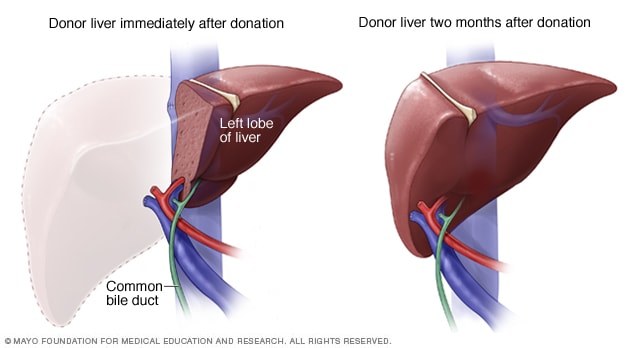
تجدد كبد متبرع حي
في غضون شهرين بعد جراحة زرع الكبد من متبرع حي، عادةً ما ينمو كبد المتبرِّع مستعيدًا حجمه الطبيعي وقدرته السابقة.
رزاعة الكبد من متبرع متوفٍّ
إذا تم إعلامك بتوفر كبد من متبرع متوفٍّ، فسيُطلب منك الحضور إلى المستشفى على الفور. سيُدخلك فريق الرعاية الصحية إلى المستشفى، وستخضع لفحص للتأكد من أنك بصحة جيدة بما يكفي لإجراء الجراحة.
تُجرى جراحة زراعة الكبد تحت تأثير التخدير العام، لذلك ستكون نائمًا أثناء الإجراء الطبي.
يُجري جرَّاح مختصٌّ عملية زراعة الكلى عن طريق عمل شق طويل عبر البطن للوصول إلى الكبد. يختلف مكان الشق وحجمه وفقًا لنهج الجرَّاح والطبيعة التشريحية لجسمك.
يُزيل الجرَّاح الكبد المريضة ويضع الكبد المُتبرَع بها في جسمك. ثم يربط الجرَّاح الأوعية الدموية والقنوات الصفراوية بالكبد المُتبرَع بها. ويمكن أن تستغرق الجراحة 12 ساعة حسب حالتك.
وبمجرد وضع الكبد الجديدة في مكانها، يستخدم الجرَّاح خيوطًا جراحية ودبابيس لغلق الشق الجراحي. ثم ستُنقل إلى وحدة الرعاية المركزة لتبدأ في التعافي.
رزاعة الكبد من متبرع حي
إذا كنت ستخضع لعملية رزاعة كبد من متبرع حي، فسيُحدد موعد الجراحة مسبقًا.
وسيجري الجرَّاحون أولًا عملية للمتبرع ليستأصلوا جزءًا من الكبد لإجراء الزراعة. ثم سيستأصل الجرَّاحون كبدك المتضررة ويضعون مكانها جزء الكبد المُتبرَع به في جسمك. ويوصّل الجرَّاحون بعد ذلك الأوعية الدموية والقنوات الصفراوية بالكبد الجديدة.
يتجدد نمو جزء الكبد المزروع في جسمك والجزء المُستأصل من جسم المتبرِّع بشكل سريع، حتى يصل إلى الحجم الطبيعي في غضون بضعة أسابيع.
بعد الإجراء
بعد زراعة الكبد
بعد عملية زرع الكبد، يمكنك توقع ما يلي:
- من المحتمل أن تبقى في وحدة العناية المركزة لبضعة أيام. سيراقب الأطباء وطاقم التمريض حالتك لرصد مؤشرات المضاعفات. كما سيختبرون وظائف الكبد بشكل متكرر بحثًا عن مؤشرات تشير إلى عمل كبدك الجديد.
- قضاء فترة تتراوح من 5 إلى 10 أيام في المستشفى. بمجرد استقرارك، تُنقل إلى منطقة التعافي من عملية الزرع لمواصلة التعافي.
- أجرِ فحوصات متكررة بينما تستمر في التعافي في المنزل. يضع فريق الزرع الخاص بك جدول فحص لك. قد تخضع لفحوصات الدم عدة مرات كل أسبوع في البداية، ثم تخضع لعدد أقل من الفحوصات بمرور الوقت.
- تناوُل الأدوية لبقية حياتك. ستتناول عددًا من الأدوية بعد زراعة الكبد. وسيتعين عليك الاستمرار في تناوُل الكثير منها لبقية حياتك. تساعد الأدوية المثبطة للمناعة على منع جهازك المناعي من مهاجمة الكبد الجديد. وتساعد أدوية أخرى على تقليل خطر حدوث مضاعفات أخرى بعد الزراعة.
توقع أن يستغرق وقت التعافي ستة أشهر أو أكثر قبل أن تشعر بالشفاء التام بعد جراحة زراعة الكبد. وقد تتمكن من استئناف الأنشطة الطبيعية أو العودة إلى العمل بعد بضعة أشهر من الجراحة. ويعتمد الوقت الذي تستغرقه للتعافي على مدى إصابتك بالمرض قبل عملية زراعة الكبد.
النتائج
معدلات النجاة بعد زرع الكبد
تعتمد فرص نجاح زراعة الكبد وتمتعك بالصحة بعدها على المدى الطويل على حالتك الخاصة.
وبوجه عام، يعيش حوالي 75% من الأشخاص الذين خضعوا لعملية زراعة كبد لمدة خمس سنوات على الأقل. وهذا يعني أنه من بين كل 100 شخص يخضعون لعملية زراعة الكبد لأي سبب من الأسباب، سيعيش حوالي 75 شخصًا منهم لمدة خمس سنوات، ويموت 25 شخصًا في غضون خمس سنوات.
وغالبًا ما يحظى الأشخاص الذين يتلقون كبدًا من متبرع حي بمعدلات نجاة أكبر على المدى القصير مقارنةً بمن يتلقون كبدًا من متبرع متوفى. إلا أنَّ مقارنة النتائج على المدى الطويل أمر صعب؛ لأن الأشخاص الذين لديهم متبرع حي عادةً ما ينتظرون فترة أقصر لعملية الزرع وحالتهم المرضية ليست خطيرة مثل الذين يتلقون كبدًا من متبرع متوفى.
وتتباين معدلات البقاء على قيد الحياة بين المرضى الذين خضعوا لعملية زراعة الكبد أيضًا في مراكز الزرع في الولايات المتحدة، ويمكن العثور على تلك المعدلات عبر الإنترنت في السجل العلمي لمرضى زراعة الأعضاء.
التجارب السريرية
استكشِف دراسات مايو كلينك حول الاختبارات والإجراءات المخصصة للوقاية من الحالات الصحية واكتشافها وعلاجها وإدارتها.
التأقلم والدعم
من الطبيعي أن تشعر بالقلق والتوتر أثناء انتظار عملية الزراعة، أو أن تخشى رفض جسمك للعضو المزروع، أو قدرتك على العودة للعمل، أو غيرها من المشكلات التي قد تحدث بعد عملية الزراعة. اطلُب دعم الأصدقاء وأفراد الأسرة الذين يمكنهم مساعدتك على التعامُل خلال هذا الوقت العصيب.
يمكن لفريق الزرع مساعدتك في استخدام الموارد المُفيدة الأخرى واستراتيجيات التأقلُم طوال عملية الزرع، على سبيل المثال:
- قد يكون الانضمام إلى مجموعة دعم مُتلقي الزرع مفيدًا. يمكن للحديث مع الآخرين الذين يشاركونك تجربتك أن يخفف من مخاوفك وقلقك.
- مشاركة تجاربك على وسائل التواصل الاجتماعي. وسائل التواصل الاجتماعي هي طريقة أخرى للتفاعل مع الآخرين الذين لديهم تجربة مماثلة، فهذا يساعدك على التكيف مع وضعك المتغير.
- العثور على خدمات إعادة التأهيل. إذا كنت ستعود إلى العمل، فقد يتمكن الاختصاصي الاجتماعي من توصيلك بخدمات إعادة التأهيل التي يقدمها قسم التأهيل المهني في دولتك.
- تحديد أهداف وتوقعات واقعية. معرفة أن الحياة بعد الزرع قد لا تكون هي نفسها الحياة قبل الزرع. يمكن أن يساعد وجود توقعات واقعية عن النتائج ووقت التعافي في تقليل الضغط.
- ثقّف نفسك. ابحث قدْر المُستطاع عن معلومات متعلقة بالإجراء الطبي الذي ستجريه، واطرح أسئلة عن الأشياء التي لا تفهمها. فالمعرفة تمنحك القوة.
النظام الغذائي والتغذية
بعد زراعة الكبد، من المهم بشكل خاص تناول نظام غذائي متوازن لمساعدتك على التعافي والحفاظ على صحة الكبد.
يضم فريق الزرع الخاص بك اختصاصي تغذية (اختصاصي النُّظم الغذائية) الذي يمكنه مناقشة احتياجاتك الغذائية واحتياجاتك من النظام الغذائي والإجابة على أي أسئلة تتبادر إليك بعد عملية الزرع.
بشكل عام، يجب أن يكون نظامك الغذائي بعد زراعة الكبد منخفضًا في الملح والكوليسترول الدهون والسكر.
لتجنب إتلاف الكبد الجديد، من المهم تجنب تناول الكحوليات. لا تتناول أي مشروبات كحولية أو تستخدم الكحول في الطهي.
سيوفر لك اختصاصي النُّظم الغذائية أيضًا العديد من الخيارات والأفكار الغذائية الصحية لاستخدامها في خطة تغذيتك. قد تتضمن توصيات اختصاصي النُّظم الغذائية الخاص بك ما يلي:
- تناول خمس حصص من الفاكهة والخضروات على الأقل يوميًّا
- تجنب تناول الجريب فروت وعصير الجريب فروت بسبب تأثيرهما على مجموعة أدوية تثبيط المناعة
- تناول ما يكفي من الألياف في نظامك الغذائي اليومي
- اختيار أطعمة الحبوب الكاملة بدلًا من الأطعمة المصنعة
- شرب مشتقات الحليب قليلة الدسم أو منزوعة الدسم، وهو أمر مهم للحفاظ على مستويات الكالسيوم والفوسفور المثلى
قد يوصي اختصاصي النُّظم الغذائية الخاص بك أيضًا:
- تناول الأسماك والدواجن واللحوم خفيفة الدهن
- اتباع إرشادات سلامة الطعام
- البقاء رطبًا عن طريق شرب كمية كافية من الماء والسوائل الأخرى كل يوم
ممارسة الرياضة
يجب أن تكون ممارسة الرياضة والأنشطة البدنية جزءًا منتظمًا من حياتك بعد عملية زرع الكبد لمواصلة تحسين صحتك البدنية والعقلية بصورة عامة.
بعد وقت قصير من عملية الزرع، يجب أن تمشي بقدر ما تستطيع. بعد ذلك، واعتمادًا على تقدمك، يمكنك البدء في إدخال المزيد من الأنشطة البدنية في حياتك اليومية.
يمكن أن يكون المشي وركوب الدراجات والسباحة وتمارين القوة ذات التأثير المنخفض والأنشطة البدنية الأخرى التي تستمتع بها جزءًا من نمط حياة صحي ونشط بعد الزرع. ولكن تأكد من مراجعة فريق زرع الأعضاء الخاص بك قبل بدء روتين التمارين الذي ستتبعه بعد الزرع أو تغييره.