Células madre: qué son y qué hacen
Las células madre son prometedoras para los nuevos tratamientos médicos. Conoce los tipos de células madre, sus usos actuales y posibles, y el estado de la investigación y la práctica.
Escrito por el personal de Mayo ClinicCélulas madres: qué son y qué hacen
Seguramente hayas oído hablar de las células madre en las noticias y quizás te hayas preguntado si podrían ayudarlos a ti o a un ser querido con una enfermedad grave. Aquí encontrarás algunas respuestas a las preguntas más frecuentes sobre las células madre.
¿Qué son las células madre?
Células madre: las células maestras del cuerpo
Células madres: las células maestras del cuerpo
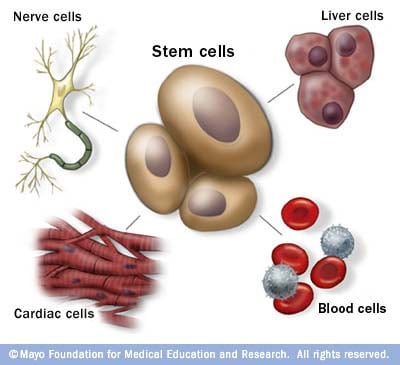
Células madres: las células maestras del cuerpo
Las células madres son las células maestras del cuerpo. Todas las otras células surgen de las células madres, incluidas los glóbulos, las células nerviosas, etc.
Las células madre son un tipo especial de células que tienen dos propiedades importantes. Pueden producir más células de este tipo. Es decir, se renuevan por sí solas. Además, pueden convertirse en otras células que hacen cosas diferentes en un proceso que se conoce como diferenciación. Las células madre se encuentran en casi todos los tejidos del cuerpo. Además, se necesitan para mantener el tejido y para repararlo después de una lesión.
Según la ubicación de las células madre, pueden desarrollarse en diferentes tejidos. Por ejemplo, las células madre hematopoyéticas residen en la médula ósea y pueden producir todas las células que trabajan en la sangre. Las células madre también pueden convertirse en neuronas cerebrales, células del músculo cardíaco, células óseas u otros tipos de células.
Hay diversos tipos de células madre. Las células madre embrionarias son las más versátiles porque se pueden desarrollar en todas las células del feto en desarrollo. La mayoría de las células madre en el cuerpo tienen menos capacidades para producir células y solo pueden ayudar a mantener y reparar los tejidos y los órganos en los que residen.
Ninguna otra célula del cuerpo tiene la capacidad natural de generar nuevos tipos de células.
¿Por qué hay tanto interés en las células madre?
Los investigadores están estudiando las células madre para ver si pueden ayudar en los siguientes casos:
- Comprender más sobre cómo se producen las enfermedades. Al observar la maduración de células madre hasta formar células de los huesos, el músculo cardíaco, los nervios, y otros órganos y tejidos, los investigadores pueden comprender mejor cómo se desarrollan las enfermedades y afecciones.
Generar células sanas para reemplazar las células afectadas por la enfermedad (medicina regenerativa). Las células madre pueden ser orientadas para convertirse en células específicas que se pueden usar en personas para regenerar y reparar tejidos que la enfermedad ha dañado o afectado.
Las personas que podrían beneficiarse de tratamientos con células madre incluyen aquellas con leucemia, enfermedad de Hodgkin, linfoma no Hodgkin y algunos tipos de cáncer de tumor sólido. Los tratamientos con células madre también podrían beneficiar a las personas con anemia aplásica, inmunodeficiencias y afecciones hereditarias del metabolismo.
Las células madre se están estudiando para tratar la diabetes tipo 1, la enfermedad de Parkinson, la esclerosis lateral amiotrófica, la insuficiencia cardíaca, la osteoartritis y otras afecciones.
Las células madre pueden tener el potencial de crecer hasta convertirse en tejido nuevo para su uso en trasplantes y medicina regenerativa. Los investigadores continúan ampliando el conocimiento sobre células madre y sus aplicaciones en la medicina regenerativa y de trasplante.
-
Probar la seguridad y eficacia de nuevos medicamentos. Antes de administrar medicamentos en desarrollo a personas, los investigadores pueden usar algunos tipos de células madre para probar la seguridad y la calidad de estos. Este tipo de prueba puede ayudar a evaluar los medicamentos en desarrollo para ver si producen toxicidad en el corazón.
Las nuevas áreas de estudio incluyen la eficacia del uso de células madre humanas que han sido programadas a fin de que se conviertan células de tejidos específicos para probar nuevos medicamentos. Para que las pruebas de los nuevos medicamentos sean precisas, las células deben programarse para que adquieran las propiedades del tipo de células a las que se dirige el medicamento. Se están estudiando técnicas para programar células a fin de que se conviertan en células específicas.
¿De dónde provienen las células madre?
Hay varias fuentes de células madre:
-
Células madre embrionarias. Estas células madre provienen de embriones que tienen de 3 a 5 días de vida. En esta etapa, un embrión se llama blastocisto y tiene alrededor de 150 células.
Estas son células madre pluripotentes, lo que significa que pueden dividirse en más células madre o pueden convertirse en cualquier tipo de célula del cuerpo. Esto permite que las células madre embrionarias se utilicen para regenerar o reparar tejidos y órganos afectados por una enfermedad.
- Células madre adultas. Estas células madre se encuentran en pequeñas cantidades en la mayoría de los tejidos adultos, como la médula ósea o la grasa. En comparación con las células madre embrionarias, las células madre adultas tienen una capacidad más limitada para generar diferentes células del cuerpo.
-
Células adultas modificadas para que tengan las propiedades de las células madre embrionarias. Los científicos han transformado las células adultas normales en células madre mediante la reprogramación genética. Al modificar los genes de las células adultas, los investigadores pueden hacer que las células actúen de manera similar a las células madre embrionarias. Estas células reciben el nombre de células madre pluripotentes inducidas.
Con esta nueva técnica, se podrían utilizar células reprogramadas en lugar de células madre embrionarias y prevenir el rechazo del sistema inmunitario a las nuevas células madre. Sin embargo, los científicos aún no saben si el uso de células adultas modificadas causará efectos adversos en los humanos.
Los investigadores han podido tomar células comunes del tejido conectivo y reprogramarlas para que se conviertan en células cardíacas funcionales. En estudios, los animales con insuficiencia cardíaca que fueron inyectados con nuevas células cardíacas tuvieron una mejor función cardíaca y un mejor tiempo de supervivencia.
-
Células madre perinatales. Los investigadores han descubierto células madre en el líquido amniótico, así como en la sangre del cordón umbilical. Estas células madre pueden convertirse en células especializadas.
El líquido amniótico llena la bolsa que rodea y protege al feto en desarrollo en el útero. Los investigadores han identificado células madre en muestras de líquido amniótico extraídas de mujeres embarazadas para pruebas o tratamiento, un procedimiento que se conoce como amniocentesis.
¿Por qué hay controversia en torno al uso de células madre embrionarias?
Las células madre embrionarias se obtienen a partir de embriones en etapa temprana, un grupo de células que se forman cuando los óvulos se fecundan con esperma en una clínica de fertilización in vitro. Debido a que las células madre embrionarias humanas se extraen de embriones humanos, se han planteado varias preguntas en torno a la ética de la investigación con células madre embrionarias.
Los Institutos Nacionales de Salud crearon pautas para la investigación con células madre humanas en el 2009. Las pautas definen a las células madre embrionarias y cómo pueden utilizarse en la investigación, e incluyen recomendaciones para la donación de células madre embrionarias. Además, establecen que las células madre embrionarias de embriones creados mediante fertilización in vitro solo se pueden utilizar cuando el embrión ya no se necesita.
¿De dónde vienen estos embriones?
Los embriones que se utilizan en la investigación de células madre embrionarias provienen de óvulos que fueron fertilizados en clínicas de fertilización in vitro, pero que nunca fueron implantados en el útero de una mujer. Las células madre son donadas con el consentimiento informado de los donantes. Las células madre pueden vivir y crecer en soluciones especiales en tubos de ensayo o placas de Petri en los laboratorios.
¿Por qué los investigadores no pueden usar células madre adultas?
El progreso en la reprogramación celular y la transformación de células madre pluripotentes inducidas ha mejorado enormemente la investigación en este campo. Sin embargo, la reprogramación es un proceso insuficiente. De ser posible, se usan células madre pluripotentes inducidas en lugar de células madre embrionarias dado que esto evita los problemas de ética en torno al uso de células madre embrionarias que algunas personas pueden objetar moralmente.
Aunque la investigación sobre células madre adultas es prometedora, las células madre adultas podrían no ser tan versátiles y duraderas como las células madre embrionarias. Es posible que las células madre adultas no puedan ser manipuladas para producir todo tipo de células, lo que limita la forma en que estas células pueden ser utilizadas para tratar enfermedades.
Las células madre adultas también son más propensas a tener irregularidades debido a peligros ambientales, como toxinas, o por errores adquiridos por las células durante la duplicación. Sin embargo, los investigadores han descubierto que las células madre adultas son más adaptables de lo que se pensaba al principio.
¿Qué son las líneas de células madre y por qué los investigadores quieren usarlas?
Una línea de células madre es un grupo de células que provienen de una sola célula madre original y se cultivan en un laboratorio. Las células de una línea de células madre se siguen reproduciendo, pero no se convierten en células especializadas. Idealmente, permanecen libres de defectos genéticos y continúan creando más células madre. Pueden tomarse grupos de células de una línea de células madre y congelarse para su almacenamiento o para compartirlos con otros investigadores.
¿En qué consiste la terapia con células madre (medicina regenerativa) y cómo funciona?
La terapia con células madre, también conocida como medicina regenerativa, promueve la reparación de tejidos afectados por la enfermedad, disfuncionales o lesionados mediante el uso de células madre o sus derivados. Es el próximo capítulo en el trasplante de órganos y usa células en lugar de órganos de donantes, cuyo suministro es limitado.
Los investigadores desarrollan células madre en un laboratorio. Estas células madre se manipulan para que se conviertan en tipos específicos de células, como células sanguíneas, nerviosas o del músculo cardíaco.
Luego se puede implantar dichas células en una persona. Por ejemplo, si la persona tiene enfermedad cardíaca, las células podrían inyectarse en el músculo cardíaco. Las células sanas trasplantadas de músculo cardíaco podrían entonces contribuir a reparar el músculo cardíaco dañado.
Los investigadores ya han demostrado que las células adultas de médula ósea guiadas para convertirse en células similares a las del corazón pueden reparar el tejido cardíaco en las personas, y hay más investigación en curso.
¿Ya se utilizaron células madre para tratar enfermedades?
Sí. Los médicos han realizado trasplantes de células madre, que también se conocen como trasplantes de médula ósea, durante muchas décadas. En estos trasplantes de células madre hematopoyéticas, las células madre reemplazan a las células dañadas por la quimioterapia o la enfermedad, o permiten que el sistema inmunitario del donante combata ciertos tipos de cáncer y enfermedades relacionadas con la sangre. La leucemia, el linfoma, el neuroblastoma y el mieloma múltiple suelen tratarse de esta forma. Estos trasplantes utilizan células madre adultas o sangre del cordón umbilical.
Los investigadores están probando células madre adultas para tratar otras afecciones, que incluyen algunas enfermedades degenerativas, como la insuficiencia cardíaca.
¿Cuáles son los posibles problemas al usar células madre embrionarias en los seres humanos?
Para que las células madre embrionarias sean útiles, los investigadores deben estar seguros de que las células madre se diferenciarán en los tipos específicos de células deseadas.
Los investigadores han descubierto formas de orientar a las células madre para que se conviertan en tipos específicos de células, por ejemplo, orientar células madre embrionarias para que se conviertan en células del corazón. Se están llevando a cabo investigaciones en esta área.
Las células madre embrionarias también pueden proliferar de forma irregular o especializarse en diferentes tipos de células espontáneamente. Los investigadores están estudiando cómo controlar la proliferación y el desarrollo de las células madre embrionarias.
Las células madre embrionarias también pueden desencadenar una respuesta inmunitaria en la que el cuerpo del receptor ataca a las células madre como si fuesen invasores extraños. Las células madre también pueden no funcionar según lo esperado, con consecuencias desconocidas. Los investigadores continúan estudiando cómo evitar estas posibles complicaciones.
¿Qué es la clonación terapéutica y qué beneficios podría ofrecer?
La clonación terapéutica o transferencia nuclear de células somáticas es una forma de crear células madre versátiles e independientes de los óvulos fecundados. En esta técnica, se extrae el núcleo de un óvulo no fecundado. Este núcleo contiene el material genético. El núcleo también se extrae de la célula de un donante.
Este núcleo de donante se inyecta en el óvulo, lo que reemplaza al núcleo que fue extraído, en un proceso que se conoce como transferencia nuclear. El huevo se divide y pronto forma un blastocisto. Este proceso crea una línea de células madre que es genéticamente idéntica a las células del donante: en esencia, un clon.
Algunos investigadores creen que las células madre derivadas de la clonación terapéutica pueden ofrecer mayores beneficios en comparación con las provenientes de los óvulos fecundados porque es menos probable que las células clonadas sean rechazadas una vez trasplantadas de nuevo al donante. Además, pueden permitir que los investigadores vean exactamente cómo se desarrolla una enfermedad.
¿Ha sido beneficiosa la clonación terapéutica en las personas?
No. Los investigadores no han podido realizar con éxito la clonación terapéutica con seres humanos a pesar del éxito en otras especies.
Los investigadores continúan estudiando el potencial de la clonación terapéutica en las personas.
Aug. 20, 2024
- Stem cell basics. National Institutes of Health. https://stemcells.nih.gov/info/basics/stc-basics/#stc-I. Accessed March 21, 2024.
- Lovell-Badge R, et al. ISSCR guidelines for stem cell research and clinical translation: The 2021 update. Stem Cell Reports. 2021; doi:10.1016/j.stemcr.2021.05.012.
- AskMayoExpert. Hematopoietic stem cell transplant. Mayo Clinic; 2024.
- Stem cell transplants in cancer treatment. National Cancer Institute. https://www.cancer.gov/about-cancer/treatment/types/stem-cell-transplant/. Accessed March 21, 2024.
- Townsend CM Jr, et al. Regenerative medicine. In: Sabiston Textbook of Surgery: The Biological Basis of Modern Surgical Practice. 21st ed. Elsevier; 2022. https://www.clinicalkey.com. Accessed March 21, 2024.
- Kumar D, et al. Stem cell based preclinical drug development and toxicity prediction. Current Pharmaceutical Design. 2021; doi:10.2174/1381612826666201019104712.
- NIH guidelines for human stem cell research. National Institutes of Health. https://stemcells.nih.gov/research-policy/guidelines-for-human-stem-cell-research. Accessed March 21, 2024.
- De la Torre P, et al. Current status and future prospects of perinatal stem cells. Genes. 2020; doi:10.3390/genes12010006.
- Yen Ling Wang A. Human induced pluripotent stem cell-derived exosomes as a new therapeutic strategy for various diseases. International Journal of Molecular Sciences. 2021; doi:10.3390/ijms22041769.
- Alessandrini M, et al. Stem cell therapy for neurological disorders. South African Medical Journal. 2019; doi:10.7196/SAMJ.2019.v109i8b.14009.
- Goldenberg D, et al. Regenerative engineering: Current applications and future perspectives. Frontiers in Surgery. 2021; doi:10.3389/fsurg.2021.731031.
- Brown MA, et al. Update on stem cell technologies in congenital heart disease. Journal of Cardiac Surgery. 2020; doi:10.1111/jocs.14312.
- Li M, et al. Brachyury engineers cardiac repair competent stem cells. Stem Cells Translational Medicine. 2021; doi:10.1002/sctm.20-0193.
- Augustine R, et al. Stem cell-based approaches in cardiac tissue engineering: Controlling the microenvironment for autologous cells. Biomedical Pharmacotherapy. 2021; doi:10.1016/j.biopha.2021.111425.
- Cloning fact sheet. National Human Genome Research Institute. https://www.genome.gov/about-genomics/fact-sheets/Cloning-Fact-Sheet. Accessed March 21, 2024.
- Medical review (expert opinion). Mayo Clinic. Nov. 17, 2023.