Diagnóstico
Para confirmar un diagnóstico de prolapso del intestino delgado, el médico realiza un examen pélvico. Durante el examen, tu médico puede pedirte que inhales profundamente y que mantengas el aire mientras te agachas como si fueras a evacuar los intestinos (maniobra de Valsalva), que, tal vez, haga que el intestino delgado prolapsado sobresalga hacia abajo. Si el médico no puede verificar que tienes un prolapso mientras te recuestas en la camilla de exploración, es posible que lo repita mientras estás de pie.
Tratamiento
Tipos de pesarios
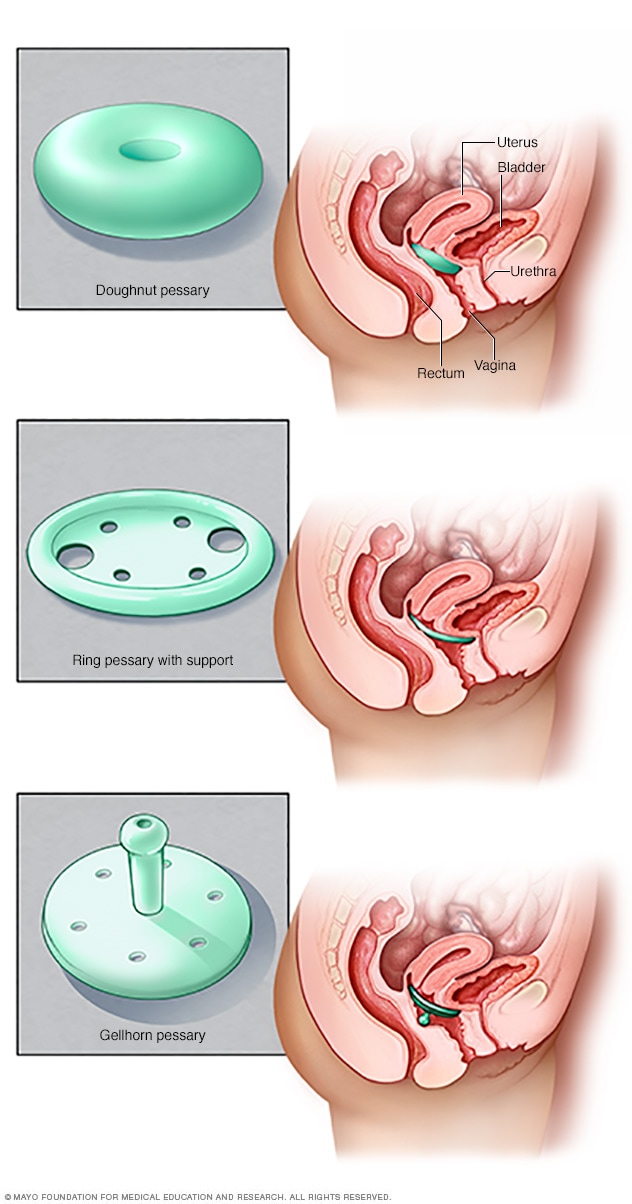
Tipos de pesarios
Los pesarios vienen en muchos tamaños y formas. El dispositivo se coloca en la vagina y funciona como soporte para los tejidos vaginales que se desplazan por el prolapso de los órganos pélvicos. El proveedor de atención médica puede colocar un pesario y dar información sobre el tipo más eficaz.
Por lo general, el prolapso del intestino delgado no necesita tratamiento si los síntomas no te molestan. Si tienes prolapso avanzado con síntomas molestos, la cirugía puede ser eficaz. Si quieres evitar la cirugía, si la cirugía es demasiado riesgosa o si deseas quedar embarazada en el futuro, existen abordajes no quirúrgicos.
Las opciones de tratamiento para el prolapso del intestino delgado son las siguientes:
- Observación. Si el prolapso te provoca pocos síntomas o ningún síntoma evidente, no necesitas tratamiento. Algunas medidas de cuidado personal simples, como realizar ejercicios llamados «ejercicios de Kegel» para fortalecer los músculos pélvicos, pueden proporcionar un alivio de los síntomas. Evitar el estreñimiento y levantar cosas pesadas puede disminuir la posibilidad de empeorar el prolapso.
- Pesario. Un dispositivo de silicona, de plástico o de goma introducido en la vagina sostiene el tejido que protruye. Los pesarios vienen en diversas formas y tamaños. Encontrar el pesario adecuado requiere un poco de prueba y error. El médico toma medidas y te adapta el dispositivo, y tú tienes que aprender a introducirlo, quitarlo y limpiarlo.
-
Cirugía. El cirujano puede hacer una cirugía para reparar el prolapso a través de la vagina o el abdomen, con asistencia robótica o sin ella. Durante el procedimiento, el cirujano vuelve a colocar el intestino delgado prolapsado en su lugar y tensa el tejido conjuntivo del suelo pélvico. A veces, se pueden usar pequeñas porciones de una malla sintética para dar soporte a los tejidos debilitados.
El prolapso del intestino delgado, por lo general, no vuelve a aparecer. Sin embargo, puede haber otra lesión en el suelo pélvico con aumento de la presión pélvica, por ejemplo, debido a estreñimiento, tos, obesidad o por levantar cosas pesadas.
Estilo de vida y remedios caseros
Según la gravedad de la enfermedad, estas medidas de cuidado personal pueden brindarte el alivio de los síntomas que necesitas:
- Haz ejercicios de Kegel para fortalecer los músculos pélvicos y sostener los tejidos vaginales debilitados.
- Evita el estreñimiento bebiendo muchos líquidos y comiendo alimentos con alto contenido de fibra como cereales integrales, y frutas y vegetales frescos.
- Evita levantar cosas pesadas.
- Trata de controlar la tos.
- Baja de peso si tienes sobrepeso u obesidad.
- Evita hacer fuerza para evacuar el intestino. Confía en la función colorrectal natural para vaciar la parte inferior del intestino.
- Deja de fumar.
Ejercicios de Kegel
Los ejercicios de Kegel fortalecen los músculos del suelo pélvico que, en parte, sostienen el útero, la vejiga y el intestino. Un suelo pélvico fuerte proporciona un mejor sostén para los órganos pélvicos, evita que empeore el prolapso y alivia los síntomas relacionados con el prolapso del órgano pélvico.
Para realizar los ejercicios de Kegel, sigue estos pasos:
- Aprieta (contrae) los músculos del suelo pélvico, que son los que usas para dejar de orinar.
- Mantén la contracción durante cinco segundos y después relaja durante otros cinco segundos. (Si te resulta muy difícil, comienza manteniendo la contracción durante dos segundos y relájalos por tres segundos).
- Continúa con el ejercicio hasta mantener la contracción durante 10 segundos cada vez que los realices.
- Intenta hacer al menos tres series de 10 repeticiones por día.
Pide al proveedor de atención médica que te indique si estás usando los músculos correctos. Los ejercicios de Kegel pueden dar mejores resultados si te los enseña un fisioterapeuta y se refuerzan con biorretroalimentación. Esto implica el uso de dispositivos de control que ayudan a garantizar que estés contrayendo los músculos adecuados con la intensidad y la duración óptimas.
Una vez que hayas aprendido el método adecuado, podrás hacer los ejercicios de Kegel discretamente en cualquier momento, ya sea sentado en tu escritorio o relajado en un sillón.
Preparación para la consulta
La primera consulta puede ser con el médico de atención primaria o con un médico que se especialice en trastornos del aparato reproductor femenino (ginecólogo) o en trastornos de los aparatos reproductor y urinario (uroginecólogo, urólogo).
Qué puedes hacer
La siguiente información te ayudará a prepararte para la consulta.
- Haz una lista de los síntomas que has tenido y por cuánto tiempo los has tenido.
- Haz una lista con tu información médica importante que comprenda otros trastornos para los cuales estés recibiendo tratamiento y los medicamentos, las vitaminas o los suplementos que estés tomando.
- Si es posible, asiste a la consulta con un familiar o con un amigo para que te ayuden a recordar toda la información que recibas.
- Anota preguntas para hacerle al médico; enumera las más importantes primero por si se acaba el tiempo.
Para el prolapso del intestino delgado, las preguntas básicas que le puedes hacer al médico son las siguientes:
- ¿El prolapso es la causa de mis síntomas?
- ¿Qué enfoque de tratamiento me recomiendas?
- ¿Qué sucederá si elijo no hacer tratamiento para el prolapso?
- ¿Cuál es el riesgo de que este problema se repita alguna vez en el futuro?
- ¿Tengo que cumplir con alguna restricción para prevenir el avance?
- ¿Existen medidas de cuidado personal que pueda tomar?
- ¿Debería consultar a un especialista?
No dudes en hacer otras preguntas a medida que se te ocurran durante la consulta.
Qué esperar del médico
El médico puede hacer preguntas como las siguientes:
- ¿Qué síntomas tienes?
- ¿Cuándo notaste por primera vez estos síntomas?
- ¿Los síntomas han empeorado con el tiempo?
- ¿Tienes dolor pélvico? Si es así, ¿cuán intenso es el dolor?
- ¿Hay algo en particular que parezca desencadenar los síntomas, como toser o levantar cosas pesadas?
- ¿Tienes pérdidas de orina (incontinencia urinaria)?
- ¿Has tenido tos continua (crónica) o intensa?
- ¿Sueles levantar objetos pesados en el trabajo o como parte de las actividades diarias?
- ¿Haces fuerza al evacuar los intestinos?
- ¿Tienes otras enfermedades?
- ¿Qué medicamentos, vitaminas o suplementos tomas?
- ¿Has estado embarazada o tuviste partos vaginales?
- ¿Quieres tener hijos más adelante?
Feb. 10, 2023