Diagnóstico
Es posible que no sepas que tienes fibrilación auricular. La afección puede descubrirse cuando se hace un control médico por otro motivo.
Para diagnosticar la fibrilación auricular, el proveedor de atención médica te examina y hace preguntas sobre los antecedentes médicos y los síntomas. Es posible hacer pruebas para buscar afecciones que puedan causar latidos irregulares, como enfermedades cardíacas o de la tiroides.
Pruebas
Las pruebas para diagnosticar la fibrilación auricular pueden incluir las siguientes:
- Análisis de sangre. Los análisis de sangre se hacen para detectar enfermedades o sustancias que puedan afectar al corazón o a los latidos cardíacos.
- Electrocardiograma. Esta prueba rápida e indolora mide la actividad eléctrica del corazón. Se colocan parches adhesivos denominados electrodos en el pecho y, a veces, en los brazos y las piernas. Tienen cables que conectan los electrodos a una computadora que imprime o muestra los resultados. Un electrocardiograma puede mostrar el ritmo cardíaco y lo lento o rápido que late el corazón. Es la prueba principal para diagnosticar la fibrilación auricular.
- Monitor Holter. Este pequeño aparato de electrocardiograma portátil registra la actividad del corazón. Se lleva durante uno o dos días mientras haces tus actividades habituales.
- Registrador de eventos. Este dispositivo es como el monitor Holter, pero registra solamente en momentos determinados durante algunos minutos por vez. En general, se usa por aproximadamente 30 días. Por lo general, presionas un botón cada vez que notas síntomas. Algunos dispositivos registran automáticamente cuando se detecta un ritmo cardíaco irregular.
- Registrador de bucle implantable. Este dispositivo registra de forma continua los latidos del corazón hasta por tres años. También se lo conoce como registrador de eventos cardíacos. Su función es mostrar cómo late el corazón mientras haces tus actividades diarias. Puede usarse para ver la frecuencia con la que sufres un episodio de fibrilación auricular. A veces se utiliza para detectar episodios poco frecuentes de fibrilación auricular en personas con alto riesgo de presentar este problema cardíaco. Por ejemplo, puedes necesitarlo si has tenido un accidente cerebrovascular inexplicable.
- Ecocardiograma. Se utilizan ondas sonoras para crear imágenes del corazón latiendo. En esta prueba, se puede observar el flujo sanguíneo a través del corazón y las válvulas cardíacas.
- Pruebas de esfuerzo con ejercicio. Estas pruebas suelen consistir en caminar sobre una cinta de correr o pedalear en una bicicleta fija mientras se controla el corazón. Pueden mostrar cómo reacciona el corazón al ejercicio. Si no puedes hacer ejercicio, es posible que te den medicamentos que aumenten la frecuencia cardíaca como lo hace el ejercicio. En ocasiones, se hace un ecocardiograma durante la prueba de esfuerzo con ejercicio.
- Radiografía de tórax. Una radiografía de tórax muestra el estado de los pulmones y del corazón.
Más información
Tratamiento
Los objetivos del tratamiento de la fibrilación auricular son restablecer y controlar los latidos del corazón, al igual que evitar la formación de coágulos sanguíneos.
El tratamiento depende de lo siguiente:
- El tiempo que hace que tienes fibrilación auricular.
- Tus síntomas.
- La causa de los latidos cardíacos irregulares.
El tratamiento para la fibrilación auricular puede comprender:
- Medicamentos.
- Terapia para restablecer el ritmo cardíaco, también conocida como cardioversión.
- Cirugía o procedimientos con catéter.
Tú y el equipo de atención médica hablarán sobre la mejor opción de tratamiento para ti. Es importante seguir tu plan de tratamiento para la fibrilación auricular. Si la fibrilación auricular no está bien controlada, puede derivar en otras complicaciones, como un accidente cerebrovascular e insuficiencia cardíaca.
Medicamentos
El tratamiento para la fibrilación auricular puede incluir medicamentos para hacer lo siguiente:
- Controlar la velocidad de los latidos cardíacos.
- Restablecer el ritmo cardíaco.
- Prevenir coágulos sanguíneos, una complicación peligrosa de la fibrilación auricular.
Los medicamentos que se pueden usar incluyen los siguientes:
- Betabloqueadores. Estos medicamentos ayudan a disminuir la frecuencia cardíaca.
- Bloqueadores de los canales de calcio. Estos medicamentos controlan la frecuencia cardíaca, pero es posible que lo deban evitar las personas que tienen insuficiencia cardíaca o presión arterial baja.
- Digoxina. Este medicamento puede controlar la frecuencia cardíaca en reposo, pero no es tan eficaz durante la actividad. La mayoría de las personas necesitan medicamentos adicionales o alternos, como bloqueadores de los canales de calcio o betabloqueadores.
- Medicamentos para controlar la frecuencia y el ritmo cardíaco. Este tipo de medicamentos, también llamados antiarrítmicos, se usan con moderación. Suelen tener más efectos secundarios que otros medicamentos para controlar la frecuencia cardíaca.
- Anticoagulantes. Estos medicamentos ayudan a prevenir los coágulos sanguíneos y a reducir el riesgo de un accidente cerebrovascular. Los anticoagulantes incluyen warfarina (Jantoven), apixabán (Eliquis), dabigatrán (Pradaxa), edoxabán (Savaysa) y rivaroxabán (Xarelto). Si tomas warfarina, deberás hacerte análisis de sangre periódicos para controlar los efectos de los medicamentos.
Terapia de cardioversión
Si este es tu primer episodio de fibrilación auricular o si los síntomas son molestos, el médico puede intentar restablecer el ritmo cardíaco mediante un procedimiento llamado cardioversión.
La cardioversión se puede hacer de dos maneras:
- Cardioversión eléctrica. Este método para restablecer el ritmo cardíaco se lleva a cabo enviando descargas eléctricas al corazón a través de paletas o parches que se colocan en el pecho.
- Cardioversión farmacológica. Se administran medicamentos por catéter intravenoso o por vía oral para restablecer el ritmo cardíaco.
Normalmente, la cardioversión se hace en un hospital como un procedimiento programado, pero puede hacerse en situaciones de emergencia. Si se programa el procedimiento, tal vez debas tomar un anticoagulante, como warfarina (Jantoven), durante algunas semanas previas. Este medicamento reduce el riesgo de coágulos sanguíneos y accidentes cerebrovasculares.
Después de la cardioversión eléctrica, es posible que necesites tomar medicamentos de por vida para controlar el ritmo cardíaco y evitar futuras fibrilaciones auriculares. Incluso si se toman medicamentos, la FibA podría volver a ocurrir.
Cirugía u otros procedimientos con catéter
Ablación del nódulo AV
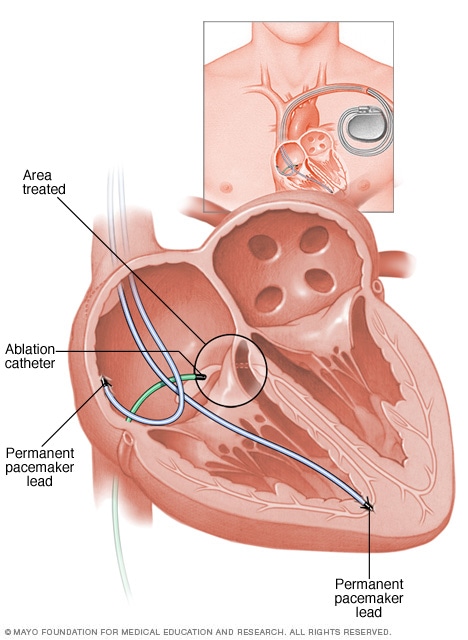
Ablación del nódulo AV
La ablación del nodo auriculoventricular usa energía de radiofrecuencia, que es energía térmica, para destruir la zona entre las cavidades superiores e inferiores del corazón. Esta zona se conoce como nodo auriculoventricular. Las señales eléctricas del corazón no pueden atravesar la zona dañada. Este tratamiento bloquea las señales cardíacas defectuosas que causan la fibrilación auricular. Una vez que se destruye el nodo auriculoventricular, se necesita un marcapasos para controlar el ritmo cardíaco.
Si la fibrilación auricular no mejora con medicamentos u otros tratamientos, se puede necesitar un procedimiento que se conoce como ablación cardíaca. A veces, la ablación es el primer tratamiento.
La ablación cardíaca a menudo usa energía de frío o de calor para generar cicatrices diminutas en el corazón. Las cicatrices interrumpen las señales cardíacas irregulares y restablecen los latidos normales. Un médico introduce un catéter, que es una sonda flexible, a través de un vaso sanguíneo, generalmente en la ingle o la muñeca, hacia el corazón. Es posible que se use más de un catéter. Los sensores en la punta del catéter aplican la energía de frío o calor.
Menos comúnmente, la ablación se hace con un bisturí durante la cirugía a corazón abierto.
Existen muchos tipos de ablación cardíaca. El tipo que se utiliza para tratar la fibrilación auricular depende de tus síntomas específicos, tu salud en general y si tienes que someterte a otra cirugía cardíaca.
- Ablación del nódulo auriculoventricular. Por lo general, se aplica energía de calor al tejido cardíaco en el nódulo auriculoventricular para destruir la conexión de señalización eléctrica. Después de este tratamiento, se necesita un marcapasos de por vida.
-
Procedimiento de laberinto. Un médico usa energía de calor o frío, o un bisturí para crear un patrón o laberinto de tejido cicatricial en las cavidades superiores del corazón. El tejido cicatricial no envía señales eléctricas. Debido a esto, el laberinto interfiere en las señales cardíacas que causan la fibrilación auricular.
Si se usa un bisturí para crear el patrón de laberinto, se debe realizar una cirugía a corazón abierto. Esto se llama técnica quirúrgica del laberinto. Es el tratamiento preferido para la fibrilación auricular en aquellos que necesitan otra cirugía cardíaca, por ejemplo, una cirugía de baipás de la arteria coronaria o una reparación de las válvulas cardíacas.
- Ablación híbrida de la fibrilación auricular. Esta terapia combina la ablación con la cirugía. Se usa para tratar la fibrilación auricular persistente a largo plazo.
- Ablación por campo pulsado. Es un tratamiento para algunos tipos de fibrilación auricular continua. No emplea energía de frío ni de calor. En su lugar, utiliza pulsos eléctricos de alta intensidad para crear áreas de tejido cicatricial en el corazón. El tejido cicatricial bloquea las señales eléctricas defectuosas que causan la fibrilación auricular.
La fibrilación auricular puede volver a aparecer después de la ablación cardíaca. Si esto sucede, es posible que se recomiende otra ablación u otro tratamiento cardíaco. Después de la ablación cardíaca, es posible que se necesiten anticoagulantes de por vida para prevenir accidentes cerebrovasculares.
Si tienes fibrilación auricular, pero no puedes tomar anticoagulantes, quizás necesites un procedimiento para sellar un pequeño saco en la cavidad superior izquierda del corazón. Este saco u orejuela es el lugar en el que se forman la mayoría de los coágulos relacionados con la fibrilación auricular. Este procedimiento se conoce como cierre de la orejuela auricular izquierda. Un dispositivo de cierre se guía con cuidado hasta el saco a través de un catéter. Una vez que el dispositivo está en su lugar, se retira el catéter. El dispositivo permanece colocado de manera permanente. La cirugía para cerrar la orejuela auricular izquierda también es una opción para algunas personas con fibrilación auricular que deben someterse a otra cirugía cardíaca.
Más información
Estudios clínicos
Explora los estudios de Mayo Clinic que ensayan nuevos tratamientos, intervenciones y pruebas para prevenir, detectar, tratar o controlar esta afección.
Estilo de vida y remedios caseros
Llevar un estilo de vida saludable para el corazón puede ayudar a prevenir o tratar afecciones que derivan en una fibrilación auricular. Si quieres mejorar la salud del corazón, te recomendamos hacer los siguientes cambios:
- Come alimentos saludables. Elige comer muchas frutas, verduras y granos o cereales integrales. Limita el consumo de azúcar, sal y grasas saturadas.
- Haz ejercicio y mantente activo. La actividad física regular ayuda a controlar la diabetes, el colesterol alto y la presión arterial alta, todos factores de riesgo para enfermedades cardíacas. Intenta hacer de 30 a 60 minutos de actividad física la mayoría de los días de la semana. Consulta con el equipo de atención médica sobre el tipo y la cantidad de ejercicio que es mejor para ti.
- No fumes. Fumar es un factor de riesgo importante para enfermedades cardíacas. Si necesitas ayuda para dejar de fumar, habla con el equipo de atención médica.
- Mantén un peso saludable. El sobrepeso aumenta el riesgo de tener enfermedades cardíacas. Consulta al proveedor de atención médica para establecer objetivos realistas en cuanto al peso.
- Contrólate la presión arterial. Contrólate la presión arterial al menos cada dos años a partir de los 18 años. Si tienes factores de riesgo de una enfermedad cardíaca o eres mayor de 40 años, es posible que necesites controles más frecuentes. Si tienes presión arterial alta, sigue tu plan de tratamiento según te lo indicaron.
- Controla tu colesterol. Consulta al equipo de atención médica con qué frecuencia necesitas una prueba del colesterol. Los cambios en el estilo de vida y medicamentos pueden recomendarse para controlar el colesterol alto.
- Limita el consumo de alcohol. El consumo compulsivo de alcohol (tomar cinco tragos en dos horas para los hombres o cuatro tragos para las mujeres) puede aumentar el riesgo de fibrilación auricular. En algunas personas, incluso cantidades menores de alcohol pueden provocar la fibrilación auricular.
- Mantén buenos hábitos de sueño. Dormir mal aumenta el riesgo de tener enfermedades cardíacas y otras afecciones crónicas. Los adultos deberían intentar dormir de 7 a 9 horas a diario.
También es importante que te hagan exámenes médicos con regularidad. Infórmale a tu equipo de atención médica si tus síntomas de fibrilación auricular empeoran.
Preparación para la consulta
Si tienes latidos cardíacos irregulares o palpitaciones fuertes, programa una cita médica para que te hagan un control de salud. Cuando la fibrilación auricular se detecta temprano, el tratamiento puede ser más fácil y funcionar mejor. Es posible que te remitan a un médico especialista en enfermedades cardíacas. Este tipo de proveedor de atención médica se llama cardiólogo.
A continuación, encontrarás información que te ayudará a preparar para tu cita médica.
Qué puedes hacer
- Ten en cuenta las restricciones previas a la cita médica. Cuando programes la cita médica, pregunta si hay algo que debas hacer por adelantado, como restringir tu dieta. Por ejemplo, podrían pedirte que no comas ni bebas durante algunas horas antes de una prueba de colesterol.
- Anota cualquier síntoma que tengas, incluido alguno que parezca no estar relacionado con la fibrilación auricular. Registra cuándo comenzaron y qué estabas haciendo cuando comenzaron.
- Anota información personal importante e incluye cualquier antecedente familiar de enfermedades cardíacas, accidentes cerebrovasculares, presión arterial alta o diabetes, así como cualquier situación de estrés importante o cambios recientes en tu vida.
- Haz una lista de todos los medicamentos, las vitaminas o los suplementos que estés tomando, incluso aquellos comprados sin receta médica. Incluye las dosis.
- Si es posible, lleva a alguien que te acompañe. La persona que vaya contigo puede ayudarte a recordar la información que recibas.
- Anota las preguntas que quieras hacer al equipo de atención médica.
Para la fibrilación auricular, algunas preguntas básicas para hacerle a tu médico son las siguientes:
- ¿Cuál es la posible causa de mis síntomas o mi afección?
- ¿Cuáles serían otras causas posibles de mis síntomas o mi afección?
- ¿Qué clase de pruebas necesito?
- ¿Cuál es la mejor opción de tratamiento?
- ¿Existe alguna alternativa genérica para el medicamento que me receta?
- ¿Cuáles son otras opciones de tratamiento?
- ¿Qué alimentos debería comer o evitar?
- ¿Cuál es el nivel adecuado de actividad física?
- ¿Hay otras restricciones que deba respetar?
- ¿Con qué frecuencia tengo que hacerme un examen para detectar enfermedades cardíacas o complicaciones de la fibrilación auricular?
- Tengo otras enfermedades. ¿Cuál es la mejor manera de controlarlas de forma conjunta?
- ¿Debería consultar a un especialista?
- ¿Hay algún folleto u otro material impreso que pueda llevarme? ¿Qué sitios web me recomienda visitar?
No dudes en hacer cualquier otra pregunta que tengas durante la cita.
Qué esperar del médico
Durante un examen médico, generalmente te hacen muchas preguntas. Estar preparado para responderlas puede ahorrarte tiempo que podrás usar para hablar sobre cualquier detalle en el que quieras profundizar. Es posible que se te pregunte lo siguiente:
- ¿Cuándo comenzaron los síntomas?
- ¿Tienes síntomas de forma constante o aparecen y desaparecen?
- ¿Cuál es la intensidad de los síntomas?
- ¿Hay algo que parezca mejorar los síntomas?
- ¿Hay algo que parezca empeorar los síntomas?
Qué puedes hacer mientras tanto
Nunca es demasiado pronto para hacer cambios en el estilo de vida que sean saludables para el corazón, como dejar de fumar, consumir alimentos saludables y hacer más ejercicio. Un estilo de vida saludable es la principal medida de protección contra los problemas de corazón y sus complicaciones.